Фарматека №18 (331) / 2016
Новые европейские рекомендации по фармакотерапии хронической сердечной недостаточности и данные доказательной медицины
ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава РФ, Москва
Обзор посвящен клиническим рекомендациям 2016 г. специалистов Европейского общества кардиологов и Ассоциации по сердечной недостаточности по диагностике и лечению острой и хронической сердечной недостаточности. Акцентируется внимание на фармакотерапии сердечной недостаточности со сниженной фракцией выброса левого желудочка. Обсуждаются данные ряда мета-анализов, рандомизированных клинических исследований и показания к применению нового препарата, сакубитрил/вальсартан, сочетающего блокатор неприлизина (нейтральной эндопептидазы) и рецепторов ангиотензина II (тип I).
Высокая распространенность хронической сердечной недостаточности (ХСН), ее прогрессирующее течение с нередким развитием жизнеугрожающих осложнений стимулируют как совершенствование своевременной диагностики, так и поиск рационального, научно обоснованного лечения больных с этим состоянием.
В мае 2016 г. на конгрессе Европейского общества кардиологов (ESС – European Society of Cardiology) по сердечной недостаточности (СН) во Флоренции были представлены новые клинические рекомендации специалистов ESС и Ассоциации по СН (Heart Failure Association) по диагностике и лечению острой и хронической СН – ХСН [1]. Обновленная версия рекомендаций, как и предыдущая (2012), содержит обобщенные за последние годы данные по этиологии, классификации, диагностике, лечению, а также ведению отдельных групп больных СН с учетом влияния на прогноз жизни.
В клинические рекомендации внесены некоторые изменения и дополнения:
- Предложены диагностические критерии СН в зависимости от фракции выброса левого желудочка (ФВ ЛЖ): менее 40%; 40–49% (HFmrEF – Heart Failure with mid-range ejection fraction); 50% и выше.
- Представлен алгоритм диагностики ХСН.
- Разработан комбинированный алгоритм диагностики и лечения острой СН, основанный на наличии/отсутствии застоя/гипоперфузии.
- Впервые в клинические рекомендации включен препарат ингибитор неприлизина, ингибитор рецепторов ангиотензина II (тип 1).
- Изменены показания к проведению кардиоресинхронизирующей терапии.
- Предложено раннее проведение адекватной терапии острой СН одновременно с ее диагностикой (концепция «time to therapy»).
Сердечная недостаточность – это клинический синдром, характеризующийся типичными симптомами (одышка, отеки лодыжек, усталость), которые могут сопровождаться признаками (повышение давления в яремных венах, хрипы в легких, периферические отеки и др.) в результате структурных и/или функциональных изменений со стороны сердца, приводящих к снижению его работы и/или повышению внутрисердечного давления в покое или при нагрузке.
Эксперты акцентируют внимание докторов на выявлении бессимптомных структурных или функциональных изменений сердца (систолическая или диастолическая дисфункция ЛЖ), которые рассматриваются в качестве «предшественников» СН и ассоциируются не только с неблагоприятным прогнозом, но и со снижением летальности при своевременно начатой рациональной терапии больных бессимптомной систолической дисфункцией ЛЖ.
Рекомендовано применять термин ХСН в том случае, когда у пациента имеются симптомы и/или признаки СН на протяжении некоторого периода времени. При сниженной ФВ ЛЖ и отсутствии симптомов или признаков СН, в т.ч. и в анамнезе, пациент рассматривается как имеющий «бессимптомную систолическую дисфункцию ЛЖ». Если в результате лечения состояние пациента остается стабильным на протяжении минимум одного месяца, пациент рассматривается как имеющий «стабильную СН». «Декомпенсацию». СН предложено рассматривать при обострении ХСН, которая может возникать внезапно и постепенно, нередко приводя к госпитализациям больных. Впервые возникшая (de novo) СН может манифестировать остро или постепенно. Термин «застойная» СН предложено использовать для описания острой или ХСН с признаками объемной перегрузки. Вышеуказанные состояния в большинстве случаев могут встречаться у одного и того же пациента в разные периоды времени в зависимости от течения СН.
Одним из существенных изменений последних рекомендаций является выделение в отдельную группу пациентов с ФВ ЛЖ 40–49%, на долю которых приходится от 10 до 20% больных СН (табл. 1).
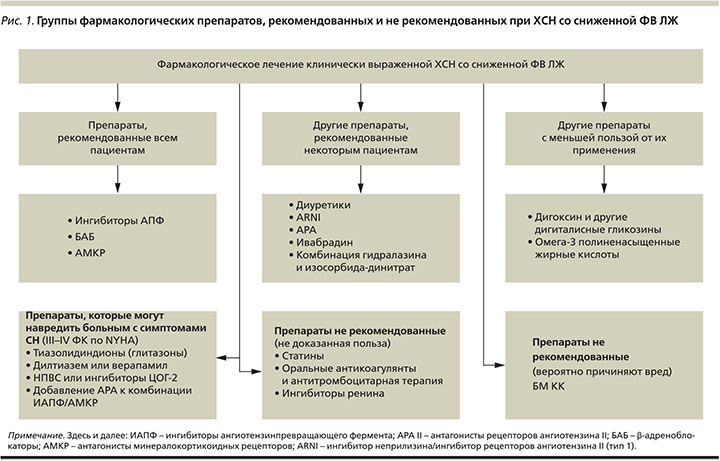
Раздел 7 рекомендаций посвящен фармакотерапии СН со сниженной ФВ ЛЖ. Цель лечения СН направлена на улучшение клинического и функционального состояния, качества жизни, предупреждение госпитализаций и уменьшение смертности. Все препараты разделены на две группы – рекомендованные и не рекомендованные к применению больными СН.

Препараты, рекомендованные к применению при клинически выраженной СН со сниженной ФВ ЛЖ, разделены на три группы (рис. 1):
- Препараты, рекомендованные всем пациентам.
- Другие препараты, рекомендованные некоторым пациентам.
- Другие препараты с меньшей пользой от их применения.
Препараты, не рекомендованные к применению при клинически выраженной СН со сниженной ФВ ЛЖ, также разделены на три группы (рис. 1):
- Препараты, нерекомендованные (не доказанная польза).
- Препараты, не рекомендованные (вероятно, причиняют вред).
- Препараты, которые могут навредить больным с симптомами СН (III–IV ФК по NYHA – New York Heart Association).
Нейрогормональные антагонисты (ИАПФ, АМКР и БАБ) из-за доказанного благоприятного влияния на выживаемость больных ХСН остаются рекомендованными к назначению всем больным клинически выраженной СН и сниженной ФВ ЛЖ (класс рекомендаций I, уровень доказательства A), за исключением их ...












