Фарматека №17 (250) / 2012
Новые формы топических деконгестантов в лечении острого воспаления слизистой оболочки носа
1 августа 2012
РМАПО, Москва
Обсуждается проблема острого ринита (ОР), наиболее частой причиной которого является вирусная инфекция. Раскрываются патогенетические механизмы ОР, связанные с нарушением деятельности мерцательного эпителия, угнетением механизмов локальной защиты верхних дыхательных путей. С учетом морфофункциональных нарушений, возникающих в полости носа при ОР, и клинических проявлений заболевания (назальная обструкция, ринорея)? закономерным и патогенетически обоснованным компонентом лечения в этих случаях является использование деконгестантов, обеспечивающих быстрое уменьшение отека, восстановление проходимости носовых ходов и улучшение носового дыхания.
Наиболее частой причиной острого ринита (ОР) является вирусная инфекция. По
разным данным, частота вирусной этиологии острого воспаления слизистой оболочки носа колеблется от 70 до 80 % [13]. В России, по оценкам экспертов, на долю гриппа и других острых респираторных вирусных инфекций приходится до 90 % всей инфекционной заболеваемости [1]. Дети болеют
чаще, чем взрослые (6–8 и 2–4 эпизода соответственно) [13].
разным данным, частота вирусной этиологии острого воспаления слизистой оболочки носа колеблется от 70 до 80 % [13]. В России, по оценкам экспертов, на долю гриппа и других острых респираторных вирусных инфекций приходится до 90 % всей инфекционной заболеваемости [1]. Дети болеют
чаще, чем взрослые (6–8 и 2–4 эпизода соответственно) [13].
При этом заболевании вирусы гриппа, парагриппа, риновирусы могут играть самостоятельную этиологическую роль или определяться в виде вирусно-микробных ассоциаций, что наблюдается среди 20 % больных острым риносинуситом (Е.И. Каманин и соавт., 2008). Инкубационный период при риновирусной инфекции составляет 1–3 дня, при гриппе А – от нескольких часов до 2 суток, а при
гриппе В – до 3–4 суток.
гриппе В – до 3–4 суток.
Начальным этапом развития ОР является адгезия вируса к клеткам респираторного эпителия. В дальнейшем происходят его проникновение в клетку и репликация. Выход зрелых вирионов сопровождается гибелью клеток мерцательного эпителия, нарушением барьерной функции слизистой
оболочки, микробной контаминацией начальных отделов респираторного тракта и трансэпителиальной миграцией патогенов.
оболочки, микробной контаминацией начальных отделов респираторного тракта и трансэпителиальной миграцией патогенов.
Универсальные патогенетические механизмы ОР при остром респираторном заболевании независимо от вида возбудителя связаны с нарушением деятельности мерцательного эпителия, угнетением механизмов локальной защиты (неиммунной и иммунной) верхних дыхательных путей. В общем
виде последовательность основных этапов патогенеза ОР можно представить следующим образом (см. рисунок).
виде последовательность основных этапов патогенеза ОР можно представить следующим образом (см. рисунок).
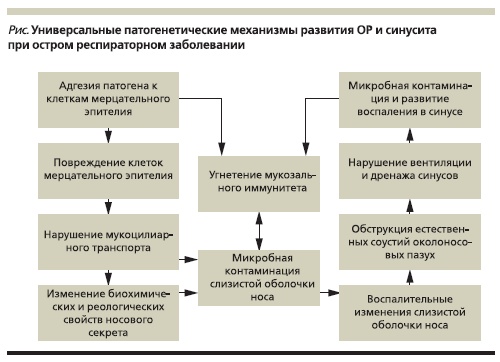
Наиболее вероятными бактериальными возбудителями ОР являются Streptococcus pneumoniae и Haemophilus influenzae, а также Moraxella catarrhalis, Streptococcus pyogenes, Streptococcus
viridans, Pseudomonas spp. и некоторые другие. Большинство из перечисленных микроорганизмов продуцируют вещества, которые стимулируют назальную секрецию, ингибируют мукоцилиарную активность. Изменение количественных и качественных характеристик носового секрета, скопление большого количества слизи в полости носа отрицательно сказываются на эффективности
транспортной функции мерцательного эпителия. При этом биение ресничек мерцательных клеток не сопровождается перемещением носового секрета. Происходит закономерное увеличение экспозиции патогенов на поверхности слизистой оболочки, усиление их цитопатического действия, угнетение
факторов местной защиты начальных отделов респираторного тракта.
транспортной функции мерцательного эпителия. При этом биение ресничек мерцательных клеток не сопровождается перемещением носового секрета. Происходит закономерное увеличение экспозиции патогенов на поверхности слизистой оболочки, усиление их цитопатического действия, угнетение
факторов местной защиты начальных отделов респираторного тракта.
Интенсивность воспалительной реакции в значительной мере зависит от вирулентности возбудителя, исходного состояния слизистой оболочки и макроорганизма в целом. На фоне трансэпителиальной миграции патогенов происходит активация антибактериальной защиты. Важную роль в реализации иммунного ответа играет фагоцитоз, который обеспечивается макрофагами и нейтрофилами. Эти клетки проникают через капиллярную стенку и перемещаются в очаг воспаления, осуществляя поглощение, переваривание и представление Т-лимфоцитам частиц лизированных бактериальных
клеток, которое происходит с помощью белков главного комплекса гистосовместимости. Это в свою очередь стимулирует секрецию В-клетками специфических антител (иммуноглобулинов), основной функцией которых является распознавание и элиминация антигенов. В первую очередь осуществляется продукция иммуноглобулинов класса М, которые обладают высокой комплементарной активностью и эффективно связывают комплемент.
клеток, которое происходит с помощью белков главного комплекса гистосовместимости. Это в свою очередь стимулирует секрецию В-клетками специфических антител (иммуноглобулинов), основной функцией которых является распознавание и элиминация антигенов. В первую очередь осуществляется продукция иммуноглобулинов класса М, которые обладают высокой комплементарной активностью и эффективно связывают комплемент.
Система комплемента осуществляет неспецифическую защиту организма и состоит примерно из 20 различных белков (компонентов), которые находятся в плазме крови и составляют около 4 % от всех белков плазмы. Действие системы комплемента может осуществляться по нескольким направлениям:
путем привлечения в очаг воспаления фагоцитирующих клеток; путем прикрепления компонентов комплемента к микробной стенке и формирования в ней отверстия и лизиса микроба; путем опсонизации, когда компоненты комплемента присоединяются к бактерии, в результате чего она становится мишенью для фагоцитирующих клеток, которые имеют рецепторы к компонентам комплемента. В дальнейшем при повторных контактах с антигеном В-клетки осуществляют продукцию
иммуноглобулинов G, A.
путем привлечения в очаг воспаления фагоцитирующих клеток; путем прикрепления компонентов комплемента к микробной стенке и формирования в ней отверстия и лизиса микроба; путем опсонизации, когда компоненты комплемента присоединяются к бактерии, в результате чего она становится мишенью для фагоцитирующих клеток, которые имеют рецепторы к компонентам комплемента. В дальнейшем при повторных контактах с антигеном В-клетки осуществляют продукцию
иммуноглобулинов G, A.
Большую роль в па...












