Фарматека №6 / 2022
Новые возможности ультразвуковой диагностики и современная стратегия медикаментозной терапии аденомиоза
1) Научно-исследовательский институт акушерства, гинекологии и репродуктологии им. Д.О. Отта, Санкт-Петербург, Россия;
2) Северо-Западный государственный медицинский университет им. И.И. Мечникова, Санкт-Петербург, Россия;
3) Многопрофильная клиника Сестрорецкая, Сестрорецк, Россия
Обоснование. В настоящее время, несмотря на широкие возможности диагностики аденомиоза, каждый метод имеет свои недо¬статки и не может быть предложен для неинвазивной, точной, исключающей субъективизм постановки диагноза заболевания. Проведение ультразвукового исследования по стандартной методике также не имеет строгих и однозначных критериев для оценки выраженности внутреннего эндометриоза. Предложенная нами комплексная методика выполнения ультразвукового исследования с оценкой переходной зоны, васкуляризации и эластографией, с последовательной оценкой всех критериев по баллам позволяет унифицировать ультразвуковые критерии и создать единые стандарты последовательной диагностики заболевания.
Описание клинического случая. Представленный в статье клинический случай пациентки с аденомиозом наглядно демонстрирует постановку диагноза с использованием предложенного ультразвукового метода до и через 6 месяцев лечения, обосновывает выбор медикаментозной терапии с использованием диеногеста 2 мг с положительной динамикой.
Заключение. Таким образом, объективная постановка диагноза и степени выраженности аденомиоза на основании разработанного нами нового комбинированного способа ультразвуковой оценки, назначение патогенетически обоснованной и эффективной медикаментозной терапии, а также индивидуальный подход позволяют устранять клинические проявления заболевания, повысить фертильность и улучшить исходы беременности.
Введение
Аденомиоз характеризуется инвазией функциональных или эктопических желез эндометрия и стромы в миометрий в сочетании с локальной гиперплазией или без нее [1, 2]. Несмотря на совершенствование хирургических методов лечения и возможности медикаментозной терапии, распространенность аденомиоза не имеет тенденции к уменьшению, в т.ч. со стороны женщин репродуктивного возраста, и, по данным ряда авторов, составляет от 20 до 70% [2—5]. Широкий диапазон выявляемости заболевания обусловлен прежде всего различиями в возрастных группах и в используемых методах диагностики.
Для диагностики аденомиоза предложено достаточно много различных методов: магнитно-резонансная томография (МРТ), ультразвуковое исследование (УЗИ), лапароскопия, гистероскопия, гистеросальпингография. Гистологическое исследование миометрия, полученного при мультифокальной биопсии миометрия или после аденомиомэктомии, гистерэктомии, служит окончательным подтверждением диагноза. МРТ обладает высоким пространственным разрешением в отсутствие ионизирующего излучения и вносит существенный вклад в диагностику аденомиоза [6]. Кроме того, МРТ органов малого таза позволяет оценивать на Т2-взвешенных изображениях смежные органы и различные слои матки, в т.ч. переходную зону (Junctional Zone, JZ), увеличение которой является одним из диагностических критериев выявления аденомиоза [7]. Однако наличие ряда недостатков МРТ (высокая стоимость, невозможность выполнения исследования в тот же день, когда пациентка обращается на прием к гинекологу, наличие противопоказаний у некоторых больных) ограничивает широкое использование данного метода. Несомненно, УЗИ органов малого таза является первой линией диагностического поиска при постановке диагноза аденомиоза, используется в рутинной клинической практике, считается доступным и неинвазивным методом. Однако существующие и часто встречающиеся гипер- и гиподиагностика аденомиоза при проведении стандартной методики УЗИ обусловливают разработку комбинированного подхода с использованием дополнительных возможностей УЗИ, позволяющего своевременно и правильно устанавливать диагноз, что особенно ценно на начальных стадиях развития заболевания у пациенток, не реализовавших репродуктивной функции.
Современные способы ультразвуковой диагностики аденомиоза основаны на рекомендованных консенсусом MUSA критериях [8], при этом их дополнение собственной разработанной методикой дает более точные результаты и снижает гипердиагностику аденомиоза [9, 10]. В случае выполнения обычного УЗИ в 2-мерном режиме, основанного на различных критериях неоднородности миометрия, вероятность гипердиагностики аденомиоза возрастает. Желание унифицировать ультразвуковые критерии позволило нам создать единые стандарты последовательной диагностики заболевания, что повышает вероятность правильной постановки диагноза и исключает проблемы гипердиагностики патологического процесса. Во время проведения комплексного УЗИ максимальный акцент был сделан нами на тщательном описании всех особенностей и выявленных структур миометрия, переходной зоны, дополняли данное исследование оценкой васкуляризации и эластографией с последовательной оценкой всех критериев по баллам (см. таблицу). На заключительном этапе производили подсчет баллов с последующим заключением о наличии или отсутствии аденомиоза, а также его степени выраженности.
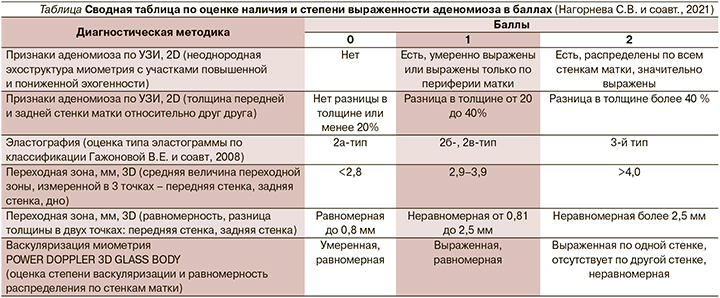
- 0-2 балла - отсутствие аденомиоза;
- 3-4 балла - аденомиоз, начальная форма, умеренно выражен;
- 5-12 баллов - аденомиоз, выражен.
Клинический случай
Для наглядной демонстрации применения предложенной методики представлен следующий клинический случай.
Пациентка С. 36 лет обратилась с жалобами на боли внизу живота, усиливающиеся при менструации, обильные менструальные кровотечения, периодические межменструальные кровянистые выделения. Вторичное бесплодие в течение 3 лет.
Менархе c 13 лет, менструальный цикл регулярный через 30-32 дня по 7-8 дней, менструации болезненные, обильные.
В анамнезе - первичное бесплодие в течение 3 лет, 2010 г. - наружный генитальный эндометриоз (НГЭ). Эндометриоидная киста правого яичника. Лапароскопическая коагуляция очагов эндометриоза, цистэктомия справа, хромогидротубация - маточные трубы проходимы. После лапароскопии получала агонисты ГнРГ по схеме 1 раз в 28 дней (№ 6), после окончания лечения через 3 месяца самостоятельно наступила беременность, закончилась срочными родами в 2012 г.
С 2013 по декабрь 2016 г. пациентка получала комбинированный оральный контрацептив (КОК), содержавший 30 мкг этинилэстрадиола и 2 мг












