Эпидемиология и Инфекционные болезни. Актуальные вопросы №5 / 2015
Нужна ли антитромботическая терапия при роже?
1Центральный НИИ эпидемиологии Роспотребнадзора, Москва; 2Инфекционная клиническая больница № 2, Москва
Цель исследования. Изучение изменения системы гемостаза и реологии крови в динамике инфекционного процесса у больных рожей нижних конечностей и рожей лица и обоснование целесообразности заместительной и/или антитромботической терапии.
Материалы и методы. Обследовано 60 больных рожей по показателям внешнего (протромбиновое время, международное нормализованное отношение) и внутреннего (активированное частичное тромбопластиновое время) путей свёртывания, по степени дисфибриногенемии (тромбиновое время, функциональная активность фибриногена и содержание D-димера), по количеству и функциональной активности тромбоцитов (агрегация к АДФ) и эритроцитов (агрегация к лантаноидам и протамина сульфату). Оценивалась также эндотелиальная дисфункция по снижению атромбогенности эндотелия сосудистой стенки (антитромбин III и протеин С) и возрастанию адгезивных свойств эндотелия (фактор фон Виллебранда). В качестве групп сравнения взяты здоровые добровольцы (n = 32) и пациенты с локализацией воспалительного очага на лице (n = 24) и нижних конечностях (n = 36) в динамике заболевания (1–3-й, 4–6-й, 7–10-й и 11–15-й дни болезни), находившиеся на стационарном лечении в инфекционной клинической больнице № 2 г. Москвы.
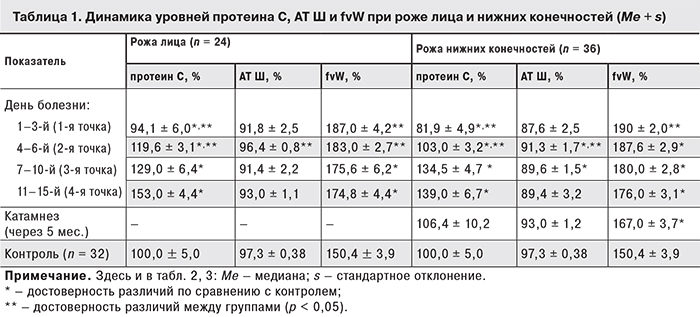
Результаты. Положение о том, что рожа нижних конечностей в 3,9 раза чаще, чем рожа лица, осложняется геморрагическими проявлениями, подтвердили результаты лабораторных исследований. В частности, достоверное снижение уровня протеина С отмечено у пациентов с очагом рожистого воспаления на ногах и сопутствующей хронической венозной недостаточностью. Обнаружено повышение уровня D-димера и снижение уровня α2-макроглобулина, свидетельствующее о мощной активации протеолитических ферментов (плазмина, матриксных металлопротеиназ, эластазы нейтрофилов), что может быть одной из причин образования булл, эрозий и изъязвлений в очаге рожи на нижних конечностях.
Заключение. Установлены признаки внутрисосудистого (скрытого) гемолиза: уменьшение концентрации гаптоглобина и повышение уровня непрямого билирубина и ЛДГ в крови; изменение реологических свойств эритроцитов – повышение деформабельности (агрегация с хлористым лантаном) и снижение эластичности (агрегация с протамина сульфатом) как одну из основных причин развития ДВС-подобного синдрома при роже.
В настоящее время изучение связи воспаления и свертывания находится в центре внимания научных клинических исследований, так как дисфункция эндотелия сосудов, связывающая эти два патологических процесса, является ранним патофизиологическим признаком и независимым предиктором неблагоприятного прогноза большинства заболеваний. Предотвращение эндотелиальной дисфункции микроциркуляторного русла является профилактикой и лечением многих заболеваний [1–3].
Рожа (erysipelas) как острое инфекционное заболевание распространена повсеместно и не зависит от уровня индустриального развития и социальной защищенности населения в разных странах. Важными патогенетическими аспектами развития этого заболевания являются общие и местные факторы предрасположенности. Рожа нижних конечностей часто встречается в сочетании с ожирением, сахарным диабетом 2-го типа, хронической венозной недостаточностью и микозами стоп и ногтей [4–7]. Рожа лица часто развивается в ассоциации с отомикозом и хроническими заболеваниями ЛОР-органов [8].
Несмотря на современные методы лечения, до 10% случаев рожи осложняются развитием некрозов кожи на участках образования геморрагий и пузырей, венозной несостоятельностью (перифлебиты, флебиты, тромбофлебиты). Регистрируется нарастание частоты геморрагических форм рожи [9–15]. С этих точек зрения изучение системы гемостаза и реологии крови в динамике течения инфекционного процесса у больных рожей нижних конечностей и рожей лица является актуальным.
Цель работы – изучение изменений системы гемостаза и реологии крови в динамике течения инфекционного процесса у больных рожей нижних конечностей и рожей лица и обоснование целесообразности заместительной и/или антитромботической терапии.
Материалы и методы
Обследовано 60 человек в возрасте от 25 до 71 лет, из них 36 с диагнозом «рожа нижних конечностей II степени тяжести» и 24 с диагнозом «рожа лица II степени тяжести». В 67% наблюдений отмечена первичная форма заболевания. Эритематозная форма рожи была установлена в 33% всех наблюдений (при роже лица – в 52%), эритематозно-буллезная – в 15%, эритематозно-геморрагическая – в 22% и буллезно-геморрагическая – в 30%. Эритематозно-геморрагическая (11 случаев) и буллезно-геморрагическая (15 случаев) формы рожи развивались на нижних конечностях чаще, чем на лице (2 и 3 случая соответственно). Риск развития геморрагических нарушений был достоверно выше при местном воспалительном процессе на нижних конечностях (78%) по сравнению с лицом (20%); отношение шансов (ОШ) = 9,9 [2,8; 34,7].
Первичная рожа лица диагностирована в 92% случаев преимущественно у женщин (16 женщин, 8 мужчин). При роже нижних конечностей случаи первичной рожи были зарегистрированы в 50% случаев, повторной – в 31% и рецидивирующей – в 19%; при роже лица – соответственно в 92, 4 и 4% случаев. Риск рецидива заболевания был статистически достоверно выше при локализации воспалительного очага на ногах по сравнению с лицом; ОШ = 5,55 [1; 51,2] (p = 0,009).
При роже нижних конечностей гендерное соотношение было сопоставимым: 17 мужчин и 19 женщин. Среди сопутствующих заболеваний обращала на себя внимание высокая (88%) частота микозов стоп и онихомикозов. У 11 больных было ожирение 2–4-й степени, у 5 – субкомпенсированный сахарный диабет 2-го типа.
У 37,5% больных рожей лица фоновая патология была представлена кожными заболеваниями (заушный дерматит, стрептодермия, псориаз), у 29% – хронической ЛОР-патологией (отит, тонзиллит, ринит). У 4 пациентов был сахарный диабет 2-го типа.
Пациенты находились на стационарном лечении в отделении рожи инфекционной клинической больницы № 2 г. Москвы. 32 больным назначена антибактериальная монотерапия: бензилпенициллина новокаиновая соль по 0,6 млн МЕ 2 раза в сутки внутримышечно в течение 7–10 дней и еще 2 больным – цефалоспорины (цефазолин) по 1 г 3 раза в сутки внутримышечно в течение 5 дней. Комбинированная терапия из двух антибиотиков (бензилпенициллина новокаиновая соль по 0,6 млн МE 2 раза в сутки внутримышечно в течение 7–10 дней и ципролет по 0,5 г 2 раза в сутки per os в течение 10 дней) проведена 14 больным. 12 человек получали комбинацию из трех антибиотиков (бензилпенициллина новокаиновая соль по 0,6 млн МЕ 2 раза в сутки в течение 7 дней + ципрофлоксацин 800 мг в сутки внутривенно в течение 3 дней с последующим переводом на 1 г в сутки per os в течение 10 дней + цефазолин 1 г 3 раза в сутки внутримышечно в течение 5 дней). Дополнительно пациенты получали антигистаминные препараты (зодак, диазолин), местную физиотерапию: ультрафиолетовое облучение (УФО) и токи низкой частоты (ТНЧ) – при роже лица, УВЧ, ТНЧ и магнитотерапию – при роже нижних конечностей. Очаг рожистого воспаления на нижних конечностях регулярно обрабатывали дубящим раствором перманганата калия. Пациентам, участвующим в исследовании, не назначали дополнительных препаратов, которые могли бы повлиять на состояние гемостаза.
Средний срок пребывания в стационаре больных рожей нижних конечностей составил 11,9 ± 4,1 дня, рожей...












