Фарматека №20 (353) / 2017
Оценка показателей рН-импедансометрии и манометрии пищевода высокого разрешения у пациентов с различными формами гастроэзофагеальной рефлюксной болезни и пищеводом Барретта
Лаборатория функциональных методов исследования в гастроэнтерологии, ФГБОУ ВО «МГМСУ им. А.И. Евдокимова» Минздрава России, Москва
Введение
Согласно определению Монреальского консенсуса-2006, «гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – это состояние, развивающееся в случаях, когда заброс содержимого желудка в пищевод вызывает у больного причиняющие неудобство симптомы и/или приводит к развитию осложнений» [1]. Согласно определению Российской гастроэнтерологической ассоциации (РГА), ГЭРБ представляет собой хроническое рецидивирующее заболевание, обусловленное нарушением моторно-эвакуаторной функции органов гастроэзофагеальной зоны и характеризующееся регулярно повторяющимся забрасыванием в пищевод желудочного и/или дуоденального содержимого, что приводит к повреждению дистального отдела пищевода с развитием в нем функциональных нарушений и/или дистрофических изменений неороговевающего многослойного плоского эпителия, простого (катарального), эрозивного или язвенного эзофагита (рефлюкс-эзофагита), а у части больных со временем – цилиндроклеточной (железистой) метаплазии (пищевода Барретта [ПБ] [2].
На сегодняшний день выделяют две формы ГЭРБ [2]: неэрозивную рефлюксную болезнь (НЭРБ), составляющую 60–65% всех случаев, и эрозивную рефлюксную болезнь (ЭРБ), выявляемую у 30–35% пациентов. Анализ эпидемиологических исследований демонстрирует, что распространенность симптомов ГЭРБ среди взрослого населения достигает 40% [2]. В России распространенность ГЭРБ составляет в среднем 13,3% [3], однако в Московском регионе достигает 23,6%, что является одним из самых высоких показателей среди западной популяции [4].
Мета-анализ популяционных исследований, проведенных к 2010 г., показал, что при еженедельном наличии симптомов ГЭРБ риск развития аденокарциномы пищевода увеличивается примерно в 5 раз [5]. Считается, что у предрасположенных лиц патологический гастроэзофагеальный рефлюкс может приводить к эрозивному эзофагиту, а затем к формированию кишечной метаплазии (ПБ) вследствие нарушения процессов физиологической регенерации слизистой оболочки пищевода. Как правило, аденокарцинома развивается только как осложнение ПБ, который служит следствием хронической ГЭРБ. При этом у пациентов с ПБ риск развития аденокарциномы пищевода в 30–125 раз выше, чем в общей популяции [6].
Суточная рН-импедансометрия позволяет с высокой точностью устанавливать диагноз ГЭРБ путем выявления патологических рефлюксов в пищеводе, что имеет особое значение в случае предполагаемой НЭРБ. Кроме того, с помощью рН-импедансометрии можно определить, есть ли связь имеющихся у пациента симптомов (как пищеводных, так и внепищеводных) с рефлюксами, а также оценить эффективность проводимой антисекреторной терапии, что также важно в случаях осложненного течения ГЭРБ, т.е. при ПБ [7].
Согласно рекомендациям РГА, план обследования пациентов с ГЭРБ включает проведение манометрии пищевода [2]. Манометрическое исследование в первую очередь становится актуальным при неэффективной или недостаточно эффективной терапии ингибиторами протонной помпы (ИПП), особенно в случае решения вопроса об антирефлюксном хирургическом лечении пациентов с различными формами ГЭРБ и ПБ [7, 8]. При персистирующих симптомах ГЭРБ манометрия позволяет выявлять различные моторные расстройства пищевода, кроме того – исключать другие его заболевания, сопровождающиеся схожей с ГЭРБ симптоматикой, а также помогает оценивать в динамике эффективность терапии, направленной на коррекцию моторных нарушений [7, 9].
Цель исследования – проследить закономерности изменения основных показателей рН-импедансо- и манометрии пищевода высокого разрешения (МПВР) у пациентов с НЭРБ, ЭРБ и ПБ по сравнению со здоровыми лицами.
Материал и методы
В лаборатории функциональных методов исследования в гастроэнтерологии МГМСУ им. А.И. Евдокимова на базе отделения гастроэнтерологии и паллиативной терапии НУЗ ЦКБ № 2 им. Н.А. Семашко ОАО РЖД проспективно были обследованы 35 пациентов, в т.ч. 11 – с НЭРБ, 8 – с ЭРБ, 6 – с ПБ, и 10 здоровых лиц, составивших контрольную группу (КГ). В гендерной структуре преобладали мужчины (n=21) по сравнению с женщинами (n=14). Средний возраст обследованных пациентов составил 47±13 лет (табл. 1).
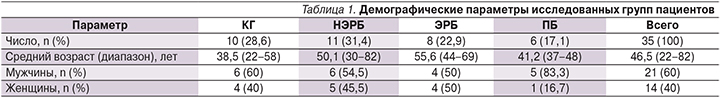
Распределение пациентов на группы базировалось на основании предъявленных жалоб, анамнеза заболевания, результатов эзофагогастродуоденоскопии (в случаях подозрения на ПБ с множественной 4-квадрантной биопсией измененной слизистой оболочки), а т...












