Урология №2 / 2014
Оперативное лечение туберкулеза почки с тотальным поражением мочеточника
¹ ФГБУ «Уральский научно-исследовательский институт фтизиопульмонологии Министерства здравоохранения России», Екатеринбург; ² ГКУЗ «Московский городской научно-практический центр борьбы с туберкулезом Департамента здравоохранения г. Москвы», Москва
Целью исследования явилось повышение эффективности оперативного лечения туберкулеза почек с тотальным поражением мочеточника. Изучены клиническое течение и результаты оперативного лечения 104 больных с протяженными или множественными стриктурами мочеточника специфической (n=92) и неспецифической (n=12) этиологии. Тридцати пяти больным нефротуберкулезом выполнена чрескожная пункционная нефростомия (ЧПНС), 79 — органоуносящие операции: открытая нефрэктомия поясничным доступом (48), комбинированная нефроуретерэктомия (31). Изучение клубочковой фильтрации после ЧПНС позволило при ее величине менее 10 мл/мин избрать удаление почки, при превышении этого показателя — пластику мочеточника. Установлено, что комбинированная нефруретерэктомия при специфическом поражении почек обладает существенными преимуществами, несмотря на большую длительность по сравнению с нефрэктомией. Удаление почки вместе с мочеточником больному нефротуберкулезом является профилактикой персистенции дизурии, эмпием культи мочеточника, возможной ее малигнизации, способствует значительному повышению качества жизни пациента. Из 35 больных с выполненной ЧПНС 25 была проведена кишечная пластика мочеточника: у 23 использовали подвздошную кишку, у 2 — аппендикс. Показано, что реконструктивно-восстановительные операции с использованием участка тонкой кишки позволяют избавить 92% пациентов от пожизненного наружного дренирования почки.
Несмотря на положительную динамику эпидемической ситуации по туберкулезу в РФ в течение последних 5 лет, она продолжает оставаться напряженной и неоднородной [1]. Успехи, достигнутые за последние десятилетия в борьбе с легочным туберкулезом, не отразились на динамике заболеваемости туберкулезом экстрапульмональной локализации, показатели которой составляют 2–4 случая на 100 тыс. населения [2–5]. Основной формой внелегочного туберкулеза в большинстве регионов России является мочеполовая, доля которой превышает 50% [4–6].
При туберкулезе почек вовлечение нижележащих отделов мочевого тракта с формированием его рубцовых сужений и деформаций имеет место в 25,4–84,7% случаев [6, 7], а в структуре причин образования стриктур мочеточника доля туберкулеза достигает 9–12,3% [8–10]. Механическая непроходимость различных отделов мочеточников — весьма частое и грозное патологическое состояние, неуклонно ведущее к гидронефротической трансформации, развитию пиелонефрита и гибели почки, что требует выполнения органоуносящей операции — нефрэктомии. Оставшаяся после удаления почки культя мочеточника нередко является очагом специфической инфекции, поддерживает дизурию, может малигнизироваться в отдаленном послеоперационном периоде [9]. В литературе нет указаний о преимуществах нефроуретерэктомии перед нефрэктомией в отношении купирования дизурии у больных туберкулезом почек.
 Широкое внедрение во фтизиоурологию раннего отведения мочи с помощью чрескожной пункционной нефростомии (ЧПНС) или внутреннего дренирования почки стентом привело к существенному снижению доли органоуносящих операций и росту числа вмешательств, направленных на восстановление проходимости мочеточника. Частота его множественных и протяженных сужений вследствие туберкулезного поражения достигает 16,7% [10, 11]. В этих случаях методом выбора является замещение мочеточника лоскутами мочевого пузыря или кишечника. В мировой литературе публикации, посвященные энтероуретеропластике больным туберкулезом, носят единичный характер. Эффективность и безопасность этих операций изучена недостаточно.
Широкое внедрение во фтизиоурологию раннего отведения мочи с помощью чрескожной пункционной нефростомии (ЧПНС) или внутреннего дренирования почки стентом привело к существенному снижению доли органоуносящих операций и росту числа вмешательств, направленных на восстановление проходимости мочеточника. Частота его множественных и протяженных сужений вследствие туберкулезного поражения достигает 16,7% [10, 11]. В этих случаях методом выбора является замещение мочеточника лоскутами мочевого пузыря или кишечника. В мировой литературе публикации, посвященные энтероуретеропластике больным туберкулезом, носят единичный характер. Эффективность и безопасность этих операций изучена недостаточно.
Поиск новых тактических и технических решений в лечении больных туберкулезом почки и мочеточника является важной социально значимой медицинской проблемой.
Цель исследования: повышение эффективности оперативного лечения туберкулеза почки с тотальным поражением мочеточника.
Материалы и методы. Изучены клиническое течение и результаты оперативного лечения 104 больных с протяженными или множественными стриктурами мочеточника специфической (n=92) и неспецифической (n=12) этиологии, оперированных в урологических клиниках Уральского и Санкт-Петербургского НИИ фтизиопульмонологии, а также Московского городского научно-практического центра борьбы с туберкулезом за 2005–2012 гг.
Критерием включения в исследование служило наличие специфического поражения мочевых органов или тотального, в т.ч. неспецифического, поражения мочеточника.
Среди больных было 59 (56,7%) мужчин и 45 (43,3%) женщин. Возраст колебался от 22 лет до 71 года (средний возраст – 51,2±0,6 года).
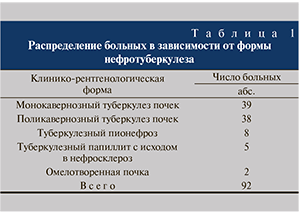
В зависимости от способа оперативного лечения пациенты разделены на 3 группы. В 1-ю вошли 48 (46,2%) больных нефротуберкулезом с отсутствием функции почки на стороне поражения в возрасте 52,5±2,7 года, которым осуществлено 48 нефрэктомий поясничным доступом. Вторую группу составил 31 (29,8%) пациент (средний возраст – 50,3±1,1 года), страдающий нефротуберкулезом с утратой функции почки, подвергнутый комбинированной нефроуретерэктомии. В 3-ю группу включены 25 (24%) больных со стриктурами мочеточников специфического (n=13) и неспецифического (n=2) происхождения в возрасте 51±0,6 года, которым выполнена уретеропластика с использованием кишечных аутотрансплантатов. Группы были сопоставимы по полу и возрасту (р>0,05). Клинико-рентгенологические формы нефротуберкулеза представлены в табл. 1. Для анализа состояния почек и мочеточников использовали понятие почечно-мочеточниковой единицы (ПМЕ), соответствующей одной функционирующей почке и одному мочеточнику.

Больным 2-й группы операцию начинали с трансуретрального иссечения устья мочеточника пораженной почки резектоскопом с «игольчатым» электродом (прямой петлей Turner–Warwick), отступя от него на 1 см. После появления жировой клетчатки по окружности разреза останавливали кровотечение путем коагуляции. Образовавшийся...












