Урология №5 / 2015
Оптимальный подход к комбинированному лечению больных урогенитальным папилломатозом
1 ФГБУ «Новосибирский Научно-исследовательский институт туберкулеза» Минздрава России; 2 ГБОУ ВПО «Новосибирский государственный медицинский университет» Минздрава России; 3 Медицинский центр «Биовэр», Новосибирск
В обзоре проанализировано 59 источников отечественной и зарубежной литературы, посвященной применению иммуномодулятора изопринозин в лечении больных, инфицированных вирусом папиллом человека, а также приведены результаты собственного опыта.
Показаны высокая распространенность ВПЧ, его роль в развитии рака шейки матки, механизмы развития ВПЧ и защиты организма-хозяина от этой инфекции. Приводятся подходы к лечению ВПЧ-инфицированных; среди медикаментозных методов воздействия особое внимание уделяется изопринозину. Изопринозин относится к иммуномодуляторам с противовирусной активностью –
он подавляет репликацию ДНК- и РНК-вирусов посредством связывания с рибосомой клетки и изменения ее стереохимического строения.
ВПЧ-инфекция, особенно на ранних стадиях, успешно излечивается вплоть до полной элиминации вируса консервативными методами, оптимальным среди которых можно признать инозина пранобекс (изопринозин) как обладающий двойным действием и имеющий наибольшую доказательную базу.
Инфицированность вирусом папилломы человека (ВПЧ) чрезвычайно высока и напрямую связана с развитием доброкачественных и злокачественных новообразований кожи и слизистых [1]. Впервые ВПЧ был описан в середине 1970-х гг. как причина развития бородавок, причем подчеркивалась тенденция к их спонтанной редукции [1]. Позже была установлена этиологическая роль ВПЧ в развитии рака шейки матки [2, 3].
На сегодняшний день идентифицировано около 200 типов ВПЧ, которые подразделяют на две большие группы: низкого и высокого онкогенного риска. ВПЧ генотипов низкого риска вызывают доброкачественные новообразования (папилломы), имеющие тенденцию к самопроизвольному регрессу, а высокого риска вызывают злокачественную трансформацию и развитие опухоли. Вирус папилломы человека инфицирует базальные слои эпителия, при этом наиболее уязвимым местом считается зона перехода многослойного плоского эпителия в цилиндрический. Возможность поражения аногенитальной области в настоящее время связывают с 34 типами ВПЧ, из них типы 6, 11, 42, 43 и 44 отнесены к типам низкого риска развития рака, а 16, 18, 31, 33, 48 и 56 – высокого [4–7].
В группе низкого риска наиболее распространены ВПЧ-6 и ВПЧ-11 – именно они, как правило, ответственны за развитие аногенитальных папиллом [8]. Наиболее канцерогенными считают ВПЧ-16 и ВПЧ-18 [3, 9]. Около 80% опухолей ануса, 60% вагины, 40% вульвы и пениса индуцируются ВПЧ, преимущественно 16-го типа [10]. Наиболее часто встречающимися канцерогенными типами ВПЧ у ВИЧ-инфицированных были ВПЧ-52 (7,3%), ВПЧ-58 (6,6%), ВПЧ-18 (6,3%), ВПЧ-16 (6%) и ВПЧ-33 (5,3%) [11].
Эпидемические исследования показали, что 60% сексуально активных людей в течение жизни будут хотя бы однажды в жизни инфицированы хотя бы одним типом ВПЧ высокого риска [12]. В большинстве случаев происходит элиминация вируса в течение 1–2 лет, однако у остальных инфицированных вирус продолжает персистировать и в конечном итоге может вызывать рак [13]. Даже среди пациенток с одним половым (единственным) партнером ВПЧ выявляли в трети наблюдений [14–16]; презерватив не обеспечивал должной защиты. Однако инфицирование эпителиальных клеток вирусом не всегда приводит к их раковому перерождению, поскольку является необходимым, но недостаточным условием этого процесса [17]. L. Conley и соавт. [18] изучали риск развития вульвовагинальных и перианальных остроконечных кондилом у ВИЧ-инфицированных женщин. Оказалось, что в группе здоровых добровольцев заболеваемость урогенитальным папилломатозом составила 0,16 случая на 100 тыс. женщин, а среди ВИЧ-инфицированных – 2,6 (р<0,0001) [18].
Вирус папилломы человека изменяет программу репликации клеточной ДНК и обеспечивает воспроизведение собственных ДНК, а как следствие – выработку новых вирионов [19]. В зараженной клетке вирус может существовать в двух формах – эписомальной (вне хромосом клетки), которая считается доброкачественной, и интегрированной, когда ДНК встраивается в хромосому клетки; эта форма определяется как злокачественная [5, 20].
Выделяют следующие формы ВПЧ-инфекции:
- персистенция вируса, когда он существует в эписомальной форме, не вызывая патологических изменений в клетках. На этой стадии заболевание можно выявить только методом ПЦР, клинические проявления отсутствуют;
- папилломавирус существует в эписомальной форме, однако происходит усиленное размножение клеток базального слоя, что ведет к появлению разрастаний, которые клинически определяются как бородавки или папилломы на коже и слизистых;
- дисплазия (неоплазия) – вирус существует в эписомальной и интегрированных формах;
- карцинома – вирус в интегрированной форме ведет к перерождению клеток, наиболее частая локализация – шейка матки, хотя возможна малигнизация в любом участке кожи и слизистой [21–23].
Первые две формы Л. Д. Андосова и соавт. [5] рассматривают как защитную реакцию организма, который пытается локализовать размножение вируса путем создания своеобразного «саркофага» из ороговевающих клеток.
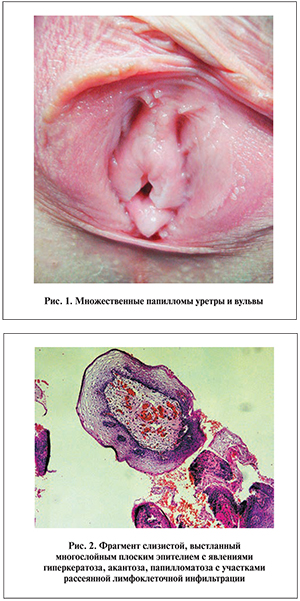 Вирус папилломы человека у инфицированного человека с хорошим иммунным ответом может быть полностью элиминирован на субклинической стадии [24]. Защита против вирусной инфекции происходит ...
Вирус папилломы человека у инфицированного человека с хорошим иммунным ответом может быть полностью элиминирован на субклинической стадии [24]. Защита против вирусной инфекции происходит ...












