Акушерство и Гинекология №3 / 2024
Особенности болевого синдрома при разных формах наружного генитального эндометриоза: поперечное исследование
1) ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Министерства здравоохранения Российской Федерации, Москва, Россия;
2) ФГАОУ ВО «Первый Московский государственный медицинский университет имени И.М. Сеченова» Минздрава России (Сеченовский Университет), Москва, Россия
Цель: Провести оценку болевого синдрома у пациенток с разными формами наружного генитального эндометриоза (НГЭ).
Материалы и методы: Проведено одномоментное исследование на базе ФГБУ «НМИЦ АГП им. В.И. Кулакова» МЗ РФ в период с 2021 г. по 2023 г., в которое были включены 200 пациенток (средний возраст 32,03 (7,15) года) с наличием НГЭ, верифицированного по данным экспертного УЗИ и МРТ органов малого таза. В зависимости от формы эндометриоза пациентки были распределены на 3 группы: с перитонеальным эндометриозом (ПЭ), эндометриоидными кистами (ЭК) и глубоким эндометриозом (ГЭ); при сочетанной патологии включение в ту или иную группу осуществлялось по наиболее тяжелой форме НГЭ. Выполнен прицельный сбор анамнеза женщин путем опроса. Интенсивность болевого синдрома оценивалась с использованием визуальной аналоговой шкалы (ВАШ) с последующим расчетом индекса тазовой боли (ИТБ). Оценка уровня центральной сенситизации (ЦС) проводилась с использованием шкалы ЦС, качества жизни и сексуальной функции – на основании анкеты SF-12 и 5-балльной шкалы Лайкерта соответственно, нейропатического компонента – по результатам опросника PainDetect.
Результаты: Анализ полученных данных показал, что для пациенток с ЭК преимущественно не характерен болевой синдром; выраженность дисменореи, хронической тазовой боли и ИТБ по показателям ВАШ минимальна при изолированных эндометриомах с тенденцией к увеличению ИТБ при сочетании эндометриом с ПЭ, ГЭ и при наличии всех трех форм НГЭ соответственно. Установлено, что определение ИТБ может позволить предполагать наличие ГЭ при его пороговом значении, равном ≥3,8 балла. Кроме того, процент значимой сенситизации (≥40 баллов) отмечался практически у каждой 2-й женщины с ГЭ, у каждой 3-й – с ПЭ и лишь у каждой 6-й – с ЭК; в то время как наличие нейропатического компонента в целом не столь характерно для пациенток с НГЭ (5,0%).
Заключение: Результаты проведенного исследования показали, что не только наличие болевого синдрома, но и степень его выраженности играют значимую роль в диагностике НГЭ. ИТБ может служить одним из инструментов в выявлении женщин группы риска по наличию эндометриоза на амбулаторном этапе обследования; при его значениях ≥3,8 балла можно предполагать ГЭ. Полученные результаты позволяют сделать заключение о том, что существенный вклад в генез болевого синдрома у пациенток с НГЭ вносит ЦС, в то время как нейропатический компонент не является столь значимым.
Вклад авторов: Чернуха Г.Е., Пронина В.А. – разработка концепции исследования; Пронина В.А. – сбор и анализ полученных данных, написание и редактирование текста статьи; Чернуха Г.Е., Филатова Е.Г., Солопова А.Е. – редактирование и утверждение текста статьи.
Конфликт интересов: Авторы заявляют об отсутствии возможных конфликтов интересов.
Финансирование: Работа выполнена без спонсорской поддержки.
Благодарности: Выражаем благодарность к.ф.-м.н. Симич-Лафицкому Н.Д. за статистическую обработку и математическое описание полученных в процессе исследования данных.
Одобрение Этического комитета: Исследование было одобрено локальным Этическим комитетом ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России.
Согласие пациентов на публикацию: Пациенты подписали информированное согласие на публикацию своих данных.
Обмен исследовательскими данными: Данные, подтверждающие выводы этого исследования, доступны по запросу у автора, ответственного за переписку, после одобрения ведущим исследователем.
Для цитирования: Пронина В.А., Чернуха Г.Е., Филатова Е.Г., Солопова А.Е.
Особенности болевого синдрома при разных формах наружного генитального эндометриоза: поперечное исследование.
Акушерство и гинекология. 2024; 3: 80-88
https://dx.doi.org/10.18565/aig.2023.280
Одним из основных клинических проявлений эндометриоза является тазовая боль. Согласно данным литературы, почти 95% женщин с эндометриозом сообщают о наличии у них хотя бы одного из проявлений болевого синдрома [1]. Спектр эндометриоз-ассоциированных болевых симптомов широко варьирует от наиболее часто встречающихся – дисменореи до менее распространенных, таких как хроническая тазовая боль (ХТБ), диспареуния, дисхезия, дизурия, миалгии, мигрень и другие. Однако степень выраженности болевого синдрома не всегда коррелирует с распространенностью эндометриоза, визуализируемой при лапароскопии, а хирургическое иссечение эндометриоидных очагов в ряде случаев не уменьшает тяжесть тазовой боли [2, 3]. Следует отметить, что природа эндометриоз-ассоциированной тазовой боли многокомпонентная; в ее генезе играют роль не только активация ангио- и нейрогенеза, но и центральная сенситизация (ЦС), способствующая хронизации болевого синдрома и даже персистенции его после радикального хирургического лечения [4, 5]. На качество жизни пациентов с ХТБ при эндометриозе могут влиять сопутствующие ему состояния, ассоциированные с ЦС, такие как интерстициальный цистит, синдром раздраженного кишечника (СРК), миалгия, вульводиния [6].
Несмотря на разноречивость данных литературы о взаимосвязи степени распространенности эндометриоза и интенсивности болевого синдрома [3, 7–9], прослеживается тенденция к ассоциации выраженности клинических симптомов с их множественностью. Так, примерно каждая 2-я пациентка с эндометриозом предъявляет жалобы на сочетание дисменореи, диспареунии и ХТБ [10, 11]. Кроме того, единичные исследования демонстрируют, что для эндометриоидных кист яичников (ЭК) не характерен болевой синдром, а наличие тазовой боли чаще сопряжено с сопутствующими другими формами – перитонеальным (ПЭ) и глубоким эндометриозом (ГЭ) [12, 13].
В клинической практике степень выраженности тазовой боли оценивают по 11-балльной визуальной аналоговой шкале (ВАШ). Так, например, вероятность наличия эндометриоза увеличивается при интенсивности дисменореи ≥6 баллов, ХТБ≥2 баллов и диспареунии ≥3 баллов по ВАШ [14, 15]. Было установлено, что клиническое значение имеет не только степень выраженности симптомов, но и их сочетание друг с другом с учетом вышеуказанных пороговых значений [14]. В настоящее время продолжается поиск клинических предикторов эндометриоза для его своевременной диагностики. Одними из основоположников данного направления можно считать Ballard K.D. et al., которые в 2008 г. выявили взаимосвязь риска развития эндометриоза с увеличением числа сопутствующих симптомов и коморбидных состояний [16]. В свою очередь, коллектив ученых из Франции предложил онлайн-опросник из 21 пункта, созданный на базе результатов собственных исследований и опросника ENDOPAIN-4D, позволяющих оценить вероятность наличия эндометриоза на основании различных характеристик болевого синдрома и ряда других его клинических проявлений [17]. В литературе имеются и другие публикации по созданию прогностических моделей риска эндометриоза, основанные на данных анамнеза пациенток, их семейной отягощенности, степени выраженности тазовой боли и наличия эндометриоз-ассоциированных сопутствующих заболеваний [18, 19]. Однако предложенные прогностические модели несовершенны, и все еще ведется поиск значимых предикторов развития эндометриоза.
В связи с этим целью настоящего исследования явилась оценка болевого синдрома у пациенток с различными формами наружного генитального эндометриоза (НГЭ) и определение значимости ЦС и нейропатического компонента в генезе боли при эндометриозе.
Материалы и методы
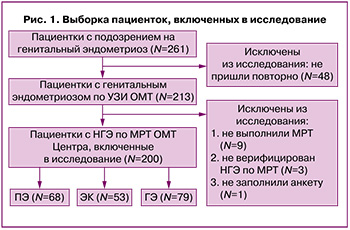
Одномоментное исследование проводилось на базе ФГБУ «НМИЦ АГП им. академика В.И. Кулакова» МЗ РФ в период с 2021 г. по 2023 г.; были включены 200 женщин в возрасте от 18 до 49 лет (средний возраст 32,03 (7,15) года, средний индекс массы тела – 21,35 (3,35) кг/м2). Всем пациенткам с подозрением на генитальный эндометриоз были проведены экспертное ультразвуковое исследование (УЗИ) и магнитно-резонансная томография органов малого таза (МРТ ОМТ). У 54% пациенток НГЭ был лапароскопически и гистологически верифицирован: у 63/200 (31,5%) – во время предшествующего оперативного вмешательства до момента включения в исследование, у 45/200 (22,5%) – при последующей первой плановой операции.
Критерии исключения: отсутствие признаков НГЭ по данным МРТ, онкологические заболевания женской репродуктивной системы в настоящий момент или в анамнезе, тяжелые соматические заболевания, требующие стационарного лечения, беременность и лактация, прием супрессивной гормонотерапии как минимум за 3 месяца до момента включения в исследование. Алгоритм формирования выборки пациенток представлен на рисунке 1, итоговое количество женщин, включенных в исследование, составило 200, что является репрезентативной выборкой в целом и для каждой из подгрупп в отдельности.