Терапия №7-8 / 2018
Особенности хронического болевого синдрома у больных анкилозирующим спондилоартритом
ФГБНУ «Научно-исследовательский институт ревматологии им. В.А. Насоновой», Москва
Признаки центральной сенситизации в виде нейропатических дискрипторов боли выявлены при различных ревматологических заболеваниях: фибромиалгии, ревматоидном артрите, остеоартрите. При этом междисциплинарные исследования при анкилозирующем спондилите до сих пор носят единичный характер. Цель исследования – выявление нейропатических дескрипторов у больных с анкилозирующим спондилоартритом (АС) и их связи с заболеванием. Материал и методы. В исследовании приняли участие 150 пациентов с АС. Был оценен ревматологический статус (активность заболевания и функциональные нарушения по индексам BASDAI, BASFI и BASMI), неврологический статус, интенсивность боли по визуально-аналоговой шкале (ВАШ), опросники нейропатической боли (DN4, Pain DETECT), оценка эмоционально-аффективной сферы (HADS) и оценка качества жизни пациентов по опроснику EQ-5D. Результаты. Нейропатический компонент боли (НКБ) определялся у 13% (n=19) пациентов по DN4 ≥4 и у 20% (30 чел.) по Pain DETECT. Группа больных с DN4 ≥4 отличалась более интенсивной болью по шкале ВАШ (6,01±1,91 vs 4,39±2,05, p=0,001), достоверно более высокой активностью заболевания (BASDAI 6,74±1,61 vs 4,67±2,17, p=0,002) и функциональными нарушениями (BASFI 5,84±2,27 vs 3,83±2,78, p=0,02), более высокой тревогой (10,69±1,97 vs 5,94±3,53, p=0,001) и депрессией (7,54±4,12 vs 4,31±2,28, p=0,001), однако неврологическое обследование не выявило поражения соматосенсорной нервной системы. Выводы. Выявление у ряда пациентов АС нейропатических болевых дискрипторов в отсутствие неврологических нарушений позволяет обсуждать участие центральной сенситизации в патогенезе боли.
Мультидисциплинарный подход к изучению патогенеза и терапии хронического болевого синдрома является одним из приоритетных направлений современной медицины. Ревматологические заболевания, основным проявлением которых служит хронический болевой синдром, в этом плане не исключение.
Анкилозирующий спондилоартрит (АС) – хроническое воспалительное заболевание из группы спондилоартритов, характеризующееся обязательным поражением крестцово-подвздошного сочленения и/или позвоночника с потенциальным исходом в анкилоз, с частым вовлечением в патологический процесс энтезисов и периферических суставов [1]. Распространенность АС по миру следующая: 0,24% от общей популяции в Европе, 0,17% – Азии, 0,32% – Северной Америке, 0,1% – Латинской Америке и 0,07% – Африке [2]. Если остеоартрит и ревматоидный артрит остаются самыми частыми причинами суставной боли, то АС относят к наиболее трудно диагностируемым причинам специфической боли в спине. Согласно статистике, правильный диагноз, а значит и терапию, пациент с АС получает в среднем через 7–10 лет после дебюта заболевания [3–5].
В патогенезе заболевания принимают участие как воспалительные, так и остеопролиферативные изменения в виде синдесмофитов и анкилоза, которые видны при рентгенологическом исследовании. Согласно современной классификации, выделяют 2 формы аксиального спондилоартрита (аксСпА): с радиографическими признаками сакроилеита (анкилозирующий спондилит) и без радиографических признаков в крестцово-подвздошных сочленениях (нерентгенологический аксСпА – нр-аксСпа).
Магнитно-резонансную томографию (МРТ) часто используют для диагностики АС. Исследование в Т2-режиме с подавлением жира позволяет выявить воспалительные изменения в виде отека костного мозга в области крестцово-подвздошных сочленений (остеит). При использовании Т1-режима выявляются поствоспалительные изменения: жировая дистрофия, эрозия, склероз и анкилоз.
Соотношение мужчин и женщин с АС составляет 2:1–3:1, с нр-аксСпа – 1:1,9 [6, 7].
Согласно критериям Международного общества по изучению спондилоартритов от 2009 г. (ASAS – The Assessment of SpondyloArthritis international Society, 2009) [8], признаком АС выступает воспалительная боль в спине, под которой понимают хроническую боль (длящуюся более 3 мес), имеющую хотя бы 4 из 5 следующих характеристик:
- возраст начала до 40 лет;
- постепенное начало;
- ночная боль (во второй половине ночи);
- уменьшение боли после физических упражнений;
- отсутствие улучшения на фоне отдыха.
Кроме того, для воспалительной боли в нижней части спины характерно наличие перемежающейся боли в ягодицы, утренняя скованность более 30 мин и хороший ответ на терапию нестероидными противовоспалительными препаратами (НПВП).
Большое значение в патогенезе заболевания имеет неблагоприятная наследственность, одним из главных маркеров которой является антиген HLA-B27. АС начинается, как правило, в третьей декаде жизни, на 5 лет ранее у HLA-B27-позитивных пациентов по сравнению с HLA-B27-негативными [9, 10]. Определение HLA-B27, наряду с нейровизуализацией, служит важным диагностическим критерием АС. Распространенность HLA-B27 в популяции (8%) отражает распространенность АС (0,5–5%) [11].
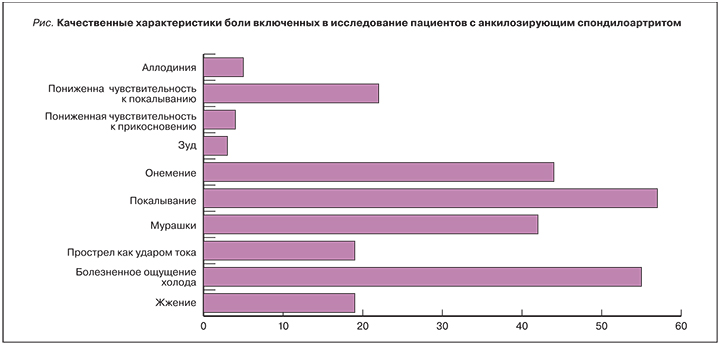
На сегодняшний день проводимая противовоспалительная терапия (НПВП, глюкокортикостероиды) пациентов с АС зачастую недостаточно купирует болевой синдром. В связи с этим обращает на себя внимание наличие у ряда пациентов особых качественных характеристик боли. Так, описывая свои жалобы, пациенты могут использовать следующие дискрипторы: ощущение онемения, покалывания, усиление болевых ощущений при прикосновении в области пораженных отделах позвоночника. Это позволяет заподозрить у ряда больных с АС наличие центральной сенситизации (ЦС), участвующей в патогенезе хронического болевого синдрома.
Одним из поводов к исследованию нейрогенных механизмов боли при АС послужил тот факт, что Food and Drug Administration (FDA) оспорило применение ингибиторов фактора некроза опухоли (ФНО-α) для лечения пациентов с нр-аксСпас [12, 13]. При отсутствии рентгенологических изменений достоверная диагнос...












