Фарматека №19 (311) / 2015
Остеоартроз и коморбидность: проблема выбора нестероидных противовоспалительных препаратов
Кафедра ревматологии ИПО ГБОУ ВПО «Первый МГМУ им. И.М. Сеченова» Минздрава России, Москва
Высокая частота коморбидных состояний при остеоартрозе (ОА) определяет значительные трудности в симптоматической терапии и недостаточную ее эффективность. Дифференцированный подход к назначению нестероидных противовоспалительных препаратов (НПВП) больным ОА базируется на оценке факторов риска развития осложнений НПВП-терапии. В статье обсуждены вопросы осложнений со стороны органов и систем организма, приведена градация факторов риска и подходы к их определению. Приведен алгоритм выбора НПВП в зависимости от риска развития осложнений.
Деформирующий остеоартроз (ОА) является заболеванием, поражающим значительную часть населения. Около 80% среди всех пациентов с заболеваниями суставов составляют именно больные ОА [1, 2]. ХХ в. ознаменовался множеством технических новшеств, которые во многом изменили быт людей. С одной стороны, облегчение физического труда уменьшило нагрузки на суставы человека, но, с другой стороны, именно появление многих технических приспособлений привело к увеличению развития артроза у людей определенных профессий: бурильщиков, шахтеров, работников на виброустановках и т.д. Развитие транспортных средств привело к снижению двигательной активности значительной части населения, рост материального благополучия послужил причиной увеличения массы тела выше нормы более чем для половины населения земного шара. Нарастание распространенности ОА с возрастом [3] создает проблему коморбидности и связанных с этим трудностей в подборе безопасной терапии.
Основными клиническими проявлениями ОА являются боль и постепенное снижение функции. По современной классификации, боль разделяется в зависимости от основного патогенетического механизма: ноцицептивная, нейропатическая, функциональная (или дисфункциональная). При ОА основным служит ноцицептивный механизм развития боли, хотя у пациентов может быть и боль нейропатического характера, что следует дифференцировать при выработке терапевтической тактики. Синдром хронической боли является значимой медицинской проблемой. Хотя болевой синдром при ОА, особенно в дебюте болезни, не всегда сильно выражен, усилия врача должны быть направлены на его максимальное подавление. Именно боль становится фактором, ограничивающим активность пациентов, и способна приводить к функциональным нарушениям деятельности сердечно-сосудистой, дыхательной, пищеварительной систем и др. Наличие боли – независимый предиктор прогрессирования ОА и уменьшения продолжительности жизни преимущественно среди больных женского пола [4, 5]. При этом показано, что уменьшение продолжительности жизни пожилого контингента в большей степени зависит от интенсивности боли, чем от наличия или отсутствия сопутствующих потенциально жизнеугрожающих заболеваний (например, ишемическая болезнь сердца, артериальная гипертензия и пр.) [6]. Несмотря на успехи фармацевтической промышленности за последние десятилетия, значительная часть больных ОА не получают удовлетворительного обезболивания [7]. Именно наличие коморбидных состояний при ОА, по мнению многих экспертов, приводит к неудаче в терапии [8, 9]. По мнению экспертов Международного общества по изучению остеоартроза (Osteoarthritis Research Society International, OARSI), риск неудачи терапии умеренный при наличии у пациента сахарного диабета, артериальной гипертензии, хронических заболеваний желудочно-кишечного тракта (ЖКТ), депрессии и ожирения, а высокий риск имеет место при наличии в анамнезе желудочно-кишечных кровотечений, инфаркта миокарда и почечной недостаточности [9]. Именно эти заболевания и являются фактором риска развития осложнений при использовании нестероидных противовоспалительных препаратов (НПВП).
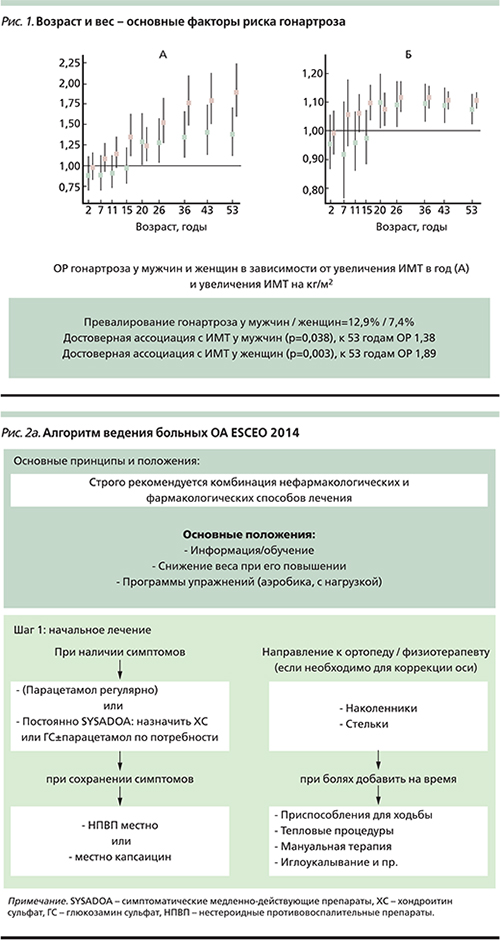
Наиболее часто при ОА отмечают артериальную гипертензию (более 50% больных), сахарный диабет (около 25% больных), заболевания ЖКТ (около 60% больных), ожирение, ишемическую болезнь сердца (около 15% больных) [7]. Увеличение массы тела не только является известным фактором риска развития и прогрессирования гонартроза (рис. 1) [10], но и затрудняет лечение больных, усугубляя коморбидные состояния.
В лечении ОА используются нефармакологические и фармакологические методы. К нефармакологическим методам относят физические упражнения (укрепление мышц, изотонические/изокинетические упражнения, аэробика, снижение веса). Эти методы не оказывают влияния на течение ОА, хотя способны на некоторое время уменьшить боль [11]. Отмечено, что снижение веса на 4–5 кг только в сочетании с физическими упражнениями способно уменьшить боль при ОА [11]. Фармакологиче...












