Урология №4 / 2023
Отдаленные результаты заместительной кишечной пластики протяженных стриктур мочеточников. 9-летний опыт одной клиники
1) ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н. И. Пирогова» Миндздрава России, Москва, Россия;
2) ГБУЗ г. Москвы «Городская клиническая больница № 1 им. Н .И. Пирогова» Департамента здравоохранения г. Москвы, Москва, Россия
Введение. При реконструкциях протяженных стриктур мочеточника оптимальным пластическим материалом являются реконфигурированные лоскуты лоханки или мочевого пузыря. Однако не всегда возможно их применение ввиду вовлеченности в патологический процесс или недостаточной длины тканей для замещения дефекта. В подобных случаях успешно применяется заместительная подвздошнокишечная пластика.
Материалы и методы. В ретроспективный анализ включены 25 пациентов, 10 (40%) мужчин и 15 (60%) женщин, оперированных с 2012 по 2021 г., с периодом наблюдения не менее 6 мес. (в среднем 51,26 мес.). Дополнительно проведен сравнительный анализ в группах лапароскопического и открытого доступов по совокупности критериев. Контрольными точками в исследовании являлись функциональное состояние почек, повторные операции и метаболические нарушения.
Результаты. Средняя протяженность дефекта составила 10,7 (5–20) см. Одиннадцати пациентам оперативное вмешательство выполнено открытым доступом (44%), 14 – лапарокопическим (56%). Первичная пластика мочеточника выполнена 16 (64%) пациентам, повторная пластика вследствие рецидива стриктуры выполнена 7 (28%) пациентам, 2 (8%) – кишечная пластика мочеточника, имплантированного в илеокондуит после радикальной цистэктомии. Средняя длительность операции составила 240 мин (Q1 – 186 мин, Q3 – 307 мин): при лапароскопическом доступе – 230 мин (Q1 – 186 мин, Q3 – 292 мин), при открытом доступе – 240 мин (Q1 – 202 мин, Q3 – 312 мин). Осложнения типа Clavien I выявлены у 5 (20%) пациентов. При малоинвазивном доступе время пребывания в стационаре после оперативного лечения составило 6 (5–6) дней, в отделении реанимации – 0,7 (0–1) дня. Среднее число дренажей после лапароскопической операции – 1,3 (0–1)2, средний срок удаления дренажей – 4,4 (3–5) суток. При открытом доступе медиана послеоперационных койко-дней составила 8 (5–11), в отделении реанимации – 2 (1–5) дня. Число установленных дренажей – 1,6 (1–2), средний срок удаления – на 4-е (3–5) сутки. Тринадцати пациентам удалось провести стационарное контрольное обследование. Регресс гидронефроза отмечался у 12 (92,3%) пациентов, из них стабилизация почечной функции у 8 (61,5%), у 4 (30,8%) улучшение и
у 1 (7,7%) пациента отмечено ухудшение почечной функции. Клинически значимый метаболический ацидоз выявлен у 1 (7,7%) пациента.
Заключение. Илеопластика протяженных стриктур мочеточника показала удовлетворительные результаты при длительном наблюдении.
Введение. Протяженные стриктуры мочеточников остаются сложной проблемой урологии. Последние два десятилетия отмечается неуклонный рост пациентов с данным заболеванием, что связано с увеличением хирургической активности, расширением показаний к оперативному лечению онкогинекологических и онкохирургических пациентов, широким внедрением в клиническую практику эндоскопических и эндовидеохирургических методов лечения, что повлекло за собой увеличение количества осложнений, связанных с образованием ятрогенных стриктур мочеточника. Значительный дефект мочеточника может образоваться как осложнение лучевой терапии, а также вследствие ретроперитонеального фиброза. Методом выбора при лечении протяженных стриктур мочеточников является пластика с использованием изолированного подвздошнокишечного трансплантата.
Материалы и методы. Нами проведено ретроспективное исследование отдаленных результатов лечения пациентов с протяженной стриктурой мочеточника, перенесших заместительную кишечную пластику. В исследование включены 25 пациентов – 10 (40%) мужчин и 15 (60%) женщин, которым в клинике урологии РНИМУ им. Н. И. Пирогова в период с 2012 по сентябрь 2021 г. была выполнена заместительная илеопластика мочеточников с последующей оценкой функциональных результатов при сроке наблюдения не менее 6 мес.
Средний возраст пациентов составил 59 (38–80) лет.
У четырех пациентов протяженная стриктура возникла вследствие лучевой терапии (n=4, 16%), у одной – вследствие ретроперитонеального фиброза (n=1, 4%), у остальных (n=20, 80%) пациентов стриктура мочеточника носила ятрогенный характер. Одиннадцати пациентам пластика была выполнена на правом мочеточнике (44%), 13 пациентам – на левом (52%), одной пациентке пластика выполнена с двух сторон одним кишечным трансплантатом (4%). Средняя протяженность дефекта составила 10,7 (5–20) см. Одиннадцати пациентам оперативное вмешательство выполнено открытым доступом (44%), 14 – лапарокопическим (56%). Первичная пластика мочеточника выполнена 16 (64%) пациентам, повторная пластика вследствие рецидива стриктуры – 7 (28%) пациентам. Двум (8%) пациентам выполнена кишечная пластика мочеточника, имплантированного в илеокондуит после радикальной цистэктомии. Все трансплантаты уложены изоперистальтически, а анастомозы выполнены без антирефлюксной защиты. Проксимальный уретероилеоанастомоз выполнен 15 (60%) пациентам, 10 (40%) анастомоз выполнен между лоханкой и проксимальной частью трансплантата подвздошной кишки. Исследуемыми параметрами в нашей работе оказались пол, возраст, этиология возникновения стриктур и ее протяженность, сторона поражения, способы дренирования до оперативного лечения, варианты проксимального анастомоза, а также число операций, выполненных для устранения стриктуры до кишечной реконструкции. В группах пациентов, оперированных открытым и лапароскопическим доступами, проведен сравнительный анализ по таким критериям, как длительность операции, частота интра- и послеоперационных осложнений, время пребывания в стационаре в послеоперационном периоде, в том числе в отделении реанимации, число используемых наркотических анальгетиков в период восстановления, числа дренажей и сроков их удаления. Тринадцати пациентам проведено полное контрольное обследование, остальным – телефонное анкетирование. Период наблюдения за данными пациентами в среднем составил 51,26 (6–109) мес. Основными критериями оценки функциональных результатов стали ухудшение почечной функции, повторные операции и метаболические нарушения. Ухудшение функции почек определялось как градуированное нарастание стадии хронической болезни почек (ХБП). Стадии ХБП были определены на основе скорости клубочковой фильтрации (СКФ): стадия 1 ≥90, стадия 2 – 60–89, стадия 3 – 30–59, стадия 4 – 15–29 и стадия 5 <15. СКФ рассчитывали с использованием уравнения MDRD (modification of diet in renal disease). Также с целью оценки почечной функции всем пациентам выполнена динамическая нефросцинтиграфия (ДНСГ).
Дренирование почек перед реконструктивным этапом выполнялось путем нефростомии 24 (96%) пациентам, и 1 (4%) пациенту выполнялось двойное дренирование (нефростома+мочеточниковый стент). Если пациент при обращении в наш стационар дренирован внутренним мочеточниковым стентом, последний удалялся с последующей установкой нефростомы в среднем в течение 1 мес. до илео-пластики.
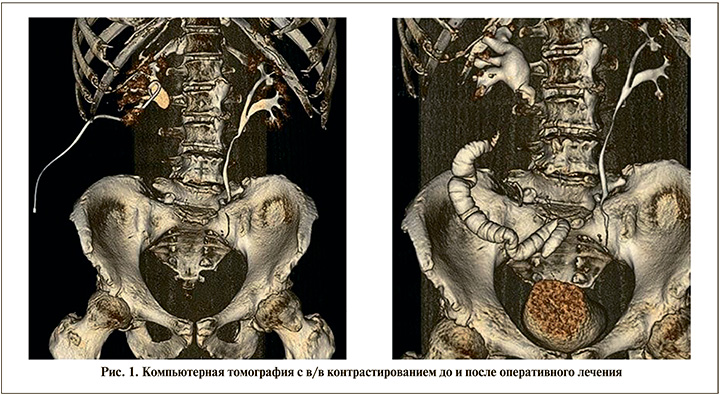
Для оценки анатомо-функционального состояния верхних мочевыводящих путей выполнялась компьютерная томография (КТ) органов брюшной полости и забрюшинного пространства с внутривенным болюсным контрастированием до и после оперативного лечения (рис. 1).
Для выявления метаболических наруш...












