Урология №5 / 2014
Открытая и лапароскопическая энуклеация опухоли почки
Кафедра урологии Первого МГМУ им. И. М. Сеченова; НИИ уронефрологии и репродуктивного здоровья человека
В структуре онкоурологической заболеваемости в 2012 г. рак почки продолжает занимать одно из ведущих мест среди онкоурологических заболеваний. Традиционным методом лечения опухоли почки была радикальная нефрэктомия. В настоящее время органосохраняющие операции при технической возможности стали стандартом лечения. Попытки сохранения почечной паренхимы в сложных для резекции случаях способствовали развитию техники энуклеации, которая состоит в вылущивании опухоли почки тупым путем с минимальным повреждением неизмененной ткани почки и интраренальным гемостазом путем лигирования сосудов 3-го порядка по окружности опухоли. Коллектив авторов делится своим удачным опытом открытых и лапароскопических энуклеаций опухоли почки.
Введение. Рак почки в структуре онкоурологиче- ской заболеваемости в 2012 г. продолжал занимать третье место после рака простаты и второе место среди причин смертности вследствие онкоурологических заболеваний. За последние годы отмечается устойчивая тенденция к увеличению абсолютного числа больных раком почки. В Российской Федерации количество заболевших в 2012 г. по сравнению с 2002-м увеличилось на 39,9%, а в абсолютном выражении возросло до 19 675 [1].
Традиционным методом лечения опухоли почки стала радикальная нефрэктомия. Однако в настоящее время стандарт лечения таких больных пополнился органосохраняющими операциями (при наличии условий их выполнения), что связано с риском развития почечной недостаточности при радикальной нефрэктомии, что особенно актуально при опухоли единственной почки или поражении контралатеральной.
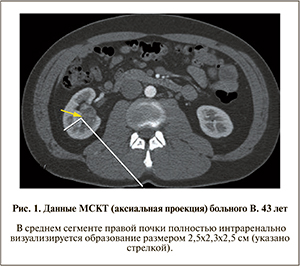 Многочисленные исследования продемонстрировали, что резекция почки (РП) обусловливает эквивалентные онкологические результаты по сравнению с радикальной нефрэктомией. В то же время настоятельная необходимость сохранения почечной паренхимы при технически сложных для резекции ситуациях привела к развитию техники энуклеации, которая состоит в вылущивании опухоли почки тупым путем между перитуморальной псевдокапсулой и почечной паренхимой без повреждения последней. Вначале эта методика была встречена со скептицизмом в связи с отсутствием уверенности в полном удалении опухоли. Тем не менее долгосрочные сравнительные исследования выявили эквивалентные онкологические результаты простой энуклеации (ПЭ) и РП [2].
Многочисленные исследования продемонстрировали, что резекция почки (РП) обусловливает эквивалентные онкологические результаты по сравнению с радикальной нефрэктомией. В то же время настоятельная необходимость сохранения почечной паренхимы при технически сложных для резекции ситуациях привела к развитию техники энуклеации, которая состоит в вылущивании опухоли почки тупым путем между перитуморальной псевдокапсулой и почечной паренхимой без повреждения последней. Вначале эта методика была встречена со скептицизмом в связи с отсутствием уверенности в полном удалении опухоли. Тем не менее долгосрочные сравнительные исследования выявили эквивалентные онкологические результаты простой энуклеации (ПЭ) и РП [2].
Проект SATURN, объединяющий 16 медицинских университетов Италии, является первым крупномасштабным сравнительным исследованием, продемонстрировавшим, что безрецидивная и раково-специфическая выживаемость пациентов с почечно-клеточным раком (ПКР) после РП и ПЭ опухоли достоверно не различаются. В исследование вошли пациенты с опухолью почки, которым выполнена РП (n=982) или ПЭ опухоли (n=537). Продолжительность наблюдения за состоянием пациентов после операции составила соответственно 51±37,8 и 54,4±36 мес. Показатели выживаемости без прогрессирования спустя 5 и 10 лет составили соответственно 88,9 и 82% после РП и 91,4 и 90,8% после ПЭ опухоли (p=0,09), раково-специфическая выживаемость – 93,3 и 91,6% после РП и 94,3 и 93,2% после ПЭ (p=0,94) [3].
Онкологическая безопасность энуклеации опухоли почки определяется наличием протяженной псевдокапсулы вокруг опухоли и возможностью достижения негативного хирургического края. Ученые из Италии исследовали данные параметры, а также традиционные клинические и патологические данные после энуклеации опухоли с целью определения необходимости затрагивания периферической паренхимы вокруг опухоли для снижения риска позитивного хирургического края. В исследование были включены 304 больных, которым была выполнена энуклеация опухоли по поводу ПКР. Все образцы оценены опытным патологоанатомом. У 51% больных ПКР псевдокапсула была интактной и свободной от инвазии. В 34,9% наблюдений было обнаружено пенетрирование псевдокапсулы опухолью со стороны паренхимы, в 14,1% – пенетрация в околопочечную клетчатку. Ни у одного из пациентов не было положительного хирургического края. Факт наличия пенетрации псевдокапсулы был значимо связан с большим размером опухоли. Пятилетняя безрецидивная выживаемость для опухолей без инвазии в псевдокапсулу, с инвазией псевдокапсулы со стороны паренхимы и с пенетрацией в околопочечную клетчатку составила 97,5, 96,7 и 77,1% соответственно (р<0,0001). По итогам многофакторный анализ показал, что пенетрация опухоли в паранефральную клетчатку является един- ственным значимым и независимым предиктором выживаемости без прогрессирования заболевания, в то время как прорастание псевдокапсулы опухоли почки со стороны паренхимы значимо не увеличивало риск рецидива заболевания [4].
Магнитно-резонансная томография (МРТ) обладает очень важной особенностью. Она, в отличие от компьютерной томографии (КТ), позволяет обнаруживать псевдокапсулу опухоли почки. Y. Yamashita и соавт. [5] представили результаты исследований, проведенных 52 пациентам с ПКР и 40 пациентам с другими новообразованиями почки. Псевдокапсула имела место в случаях с высокой степенью дифференциации клеток и была обнаружена у 66% опухолей до 4 см в диаметре и у 28% опухолей более 4 см. При КТ практически во всех этих наблюдениях псевдокапсулу обнаружить не удалось.












