Акушерство и Гинекология №7 / 2019
Первый в России успешный опыт применения продленной экстракорпоральной мембранной оксигенации у родильницы с синдромом Такоцубо
ФГБУ «Всероссийский центр экстренной и радиационной медицины» им. А.М. Никифорова МЧС России, Санкт-Петербург, Россия
В статье представлено описание клинического наблюдения развития жизнеугрожающей кардиомиопатии (синдрома Такоцубо) у родильницы в раннем послеродовом периоде, потребовавшей применения экстракорпоральной мембранной оксигенации (ЭКМО) в сочетании с внутриаортальной баллонной контрпульсацией (ВАБК) на этапе госпитальной помощи и межстационарной транспортировки. Изложенные в статье факты свидетельствуют о возможности эффективного применения технологии ЭКМО на этапах межгоспитальной эвакуации и лечения в условиях специализированных региональных центров ЭКМО-терапии у пациенток акушерского профиля с жизнеугрожающей сердечной недостаточностью, в том числе рефрактерным циркуляторным шоком. Однако существующая нормативная база требует изменений и разработки современных национальных методических рекомендаций по актуальным вопросам представленной темы.
Все большее применение находит метод экстракорпоральной мембранной оксигенации (ЭКМО), по сути искусственного кровообращения, при разных нозологиях, сопряженных с сердечной и дыхательной недостаточностью или их комбинацией у разных категорий пациентов. Но крайне редко в мире подобная технология применяется у беременных или родильниц [1] по причине крайне высоких рисков потенцирования неблагоприятных сценариев различного рода осложнений, сопряженных с матерью и ребенком (плодом) в акушерской практике. Тем не менее причин, способных спровоцировать необходимость применения ЭКМО по жизненным показаниям у данной категории пациентов, немало. Наиболее частые: острый респираторный дистресс легких по причине пневмонии, особенно вирусной, аспирации, повреждения легких, сопряженного с массивной гемотрансфузией TRALI или сепсисом, эмболия легких амниотической жидкостью или тромбами, кардиомиопатия.
В России это первый случай применения ЭКМО во время развившейся в раннем послеродовом периоде кардиомиопатии, имеющей разные определения (синдром Такоцубо, синдром разбитого сердца, стресс-индуцированная или послеродовая кардиомиопатия), при идентичном патогенезе стагнированного миокарда, в ряде случаев с вторичным спазмом коронарных (венечных) сосудов в ответ на гиперкатехоламинемию с характерным диффузным цитолитическим повреждением миоцитов и нарушением их эффективного сокращения и расслабления, что в конечном итоге может приводить к тяжелым системным циркуляторным нарушениям, вплоть до остановки кровообращения.
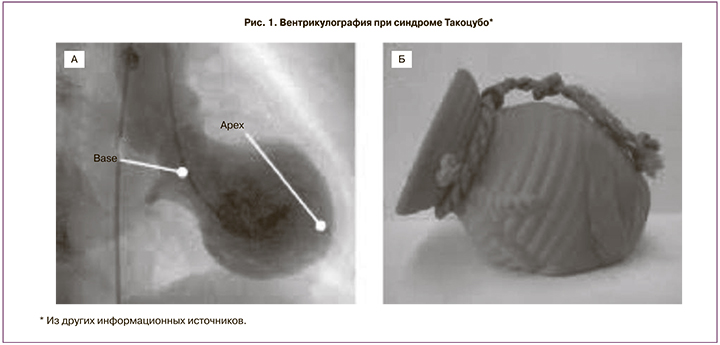
Синдром Такоцубо (TakoTsubo, дословно с японского: Тako – осьминог и Тsubo – ловушка) (рис. 1) был описан в Японии в 1991 г. как характерной формы дилатация левого желудочка при остро возникшей кардиомиопатии. В ряде случаев он может быть сопряжен с драматическим жизнеугрожающим сценарием кардиогенного шока, рефрактерной тяжелой тахикардией, тромбозом полости левого желудочка, трансмуральным разрывом миокарда верхушки левого желудочка и летальностью [2–5]. Причины развития синдрома Такоцубо могут быть разными: сильные эмоциональные переживания, стресс-индуцированная и/или вторичная экзогенная гиперкатехоламинемия (адреналин, норадреналин, допамин), у родильниц – большие дозы окситоцина, сопряженные с маточным кровотечением, в ряде случаев на фоне недостаточности эстрогенов [2, 6]. Диагностика подразумевает наличие маркеров повреждения миокарда (тропонина), ангио- или эхокардиографических признаков стагнированного миокарда и отсутствие окклюзии коронарных (венечных) сосудов [4]. Стоит также отметить тот факт, что кардиомиопатия описанного сценария (синдром Такоцубо) в большинстве случаев носит обратимый характер, и пережившие острый период заболевания пациенты, как правило, имеют неплохие шансы на восстановление сократительной функции миокарда; хотя это может занять несколько недель или даже месяцев [4, 7]. В настоящее время нет однозначных рекомендаций по лечению синдрома Такоцубо, тем не менее определяющими являются:
- устранение факторов стресса, индуцировавших патогенез кардиомиопатии;
- возможное назначение медикаментов, уменьшающих потребности миокарда и всего организма в кислороде (β-блокаторы, ингибиторы ангиотензин-превращающего фермента, α-блокаторы, седативные);
- устройства механической поддержки сократительной функции миокарда (внутриаортальная баллонная контрпульсация (ВАБК), ЭКМО) при неэффективности консервативной терапии [4].
Необходимость применения активной антикоагулянтной терапии во время ЭКМО может значимо потенцировать риски развития акушерских кровотечений в раннем послеродовом периоде [6], что также сдерживает применение устройств вспомогательного кровообращения в клинической практике.
Клиническое наблюдение
Пациентка Б., 29 лет, вес 51 кг, рост 158 см. Из анамнеза: 1-е срочные роды дихориальной диамниоти...












