Трудный диагноз в педиатрии №4 / 2016
Пневмоцистная пневмония у ребенка с опухолью центральной нервной системы
Впервые Pneumocysta jirovecii была описанa в 1909 г. К. Шагасом в легких млекопитающих, инфицированных Trypanosoma cruzi, и была расценена как одна из форм развития трипаносомы. Позднее, в 1912 г., Ф. Деланое доказал, что описанный Шагасом микроорганизм не является стадией развития американской трипаносомы, и предложил выделить его в отдельный вид Pneumocystis carinii.
Долгое время P.carinii считали безвредным микроорганизмом. Позднее, в 1942 г., была доказана его роль в возникновении интерстициальной пневмонии, вспышки которой отмечались у госпитализированных новорожденных, особенно недоношенных, отражая наличие физиологического, возраст-специфического иммунодефицитного состояния у таких детей [1]. Инфекции, вызванные пневмоцистой, оставались очень редкими до увеличения частоты применения иммуносупрессивных препаратов.
Увеличение числа пневмоцистных пневмоний привело к активному поиску препаратов для их лечения. В результате У. Хьюз обнаружил и доказал антипневмоцистную активность ко-тримоксазола, который вскоре стал препаратом выбора для терапии и профилактики пневмоцистной пневмонии.
Новая проблема возникла в конце 70-х годов, когда в Центр по контролю и профилактике болезней — Centres for Disease Control (СDС, США) — начали поступать тревожные сообщения о необычном новом синдроме — пневмоцистная пневмония развивалась у здоровых молодых людей, гомосексуалистов и наркоманов. По существу, это явилось первым упоминанием о синдроме приобретенного иммунодефицита (СПИД).
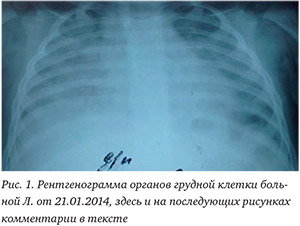 На сегодняшний день название возбудителя пневмоцистной пневмонии — Pneumocystis carinii — изменено на Pneumocystis jirovecii в честь чешского ученого-паразитолога Отто Йировеца (1907—1972), который первым описал этот микроорганизм как причину заболевания человека.
На сегодняшний день название возбудителя пневмоцистной пневмонии — Pneumocystis carinii — изменено на Pneumocystis jirovecii в честь чешского ученого-паразитолога Отто Йировеца (1907—1972), который первым описал этот микроорганизм как причину заболевания человека.
До недавнего времени большинство специалистов относило Pneumocystis jirovecii к простейшим. Это подтвердилось эффективностью многих противопротозойных и неэффективностью противогрибковых препаратов, а также отсутствием эргостерола и некоторых других веществ в клеточной стенке пневмоцист. В настоящее время можно с уверенностью говорить о принадлежности этого микроорганизма к дрожжеподобным грибам, сходным с патогенами растений.
Три морфологические формы пневмоцисты могут быть идентифицированы при микроскопии: спорозоиты, трофозоиты (1—5 мкм) и цисты (5—8 мкм). Клеточная стенка цист толще, чем у трофозоитов, а при электронной микроскопии выявляется наружный слой, не определяющийся при обычных методах окраски. Трофозоит плотно прикрепляется к клеточной мембране пневмоцита 1-го типа и пролиферирует. Затем трофозоит округляется, формирует утолщенную клеточную стенку и превращается в цисту, содержащую обычно 8 дочерних клеток (спорозоитов), которые затем выходят через поры в стенке цисты и формируют новое поколение трофозоитов [2]. Клинические проявления пневмоцистоза у инфицированных возникают лишь при значительномснижениирезистентностимакроорганизма. Пневмоцистоз в настоящее время рассматривается как маркер иммунодефицита, СПИД-ассоциируемое заболевание. В детском возрасте к группе риска по развитию пневмоцистоза относятся недоношенные дети; дети грудного и раннего возраста, страдающие тяжелой гипотрофией, сепсисом, врожденной цитомегаловирусной и другими внутриутробными инфекциями; дети с первичными и вторичными, преимущественно Т-клеточными, иммунодефицитами. Длительное время предполагалось наличие бессимптомного носител...












