Фарматека №4 / 2024
Подходы к диагностике и лечению больных немелкоклеточным раком легкого III–IV стадий в России. Предварительные результаты ретроспективного многоцентрового неинтервенционного наблюдательного исследования
Национальный медицинский исследовательский центр онкологии им. Н.Н. Блохина, Москва, Россия
Обоснование. Для понимания текущих практик в диагностике и лечении рака легкого (РЛ) в Российской Федерации был проведен ретроспективный анализ данных в российской рутинной клинической практике.
Цель исследования: изучение ключевых аспектов диагностики и лечения распространенного немелкоклеточного РЛ (НМРЛ) в реальной практике на основании данных ретроспективного исследования. Провести ретроспективный анализ имеющихся в практической онкопульмонологии подходов к диагностике и лечению распространенного НМРЛ.
Методы. Проанализировано 800 историй болезни пациентов, получавших лечение по поводу местнораспространенного или метастатического НМРЛ в 29 центрах в период с 1 ноября 2020 по 1 марта 2022 г.
Результаты. Молекулярно-генетическое исследование выполнялось в разном объеме: из 244 (47,4%, 244/514) пациентов с аденокарциномой определение активирующих мутаций в гене EGFR проведено 90,2% (220/244) больных, транслокации ALK — 68,9% (168/244); ROS-1 – 52,9% (129/244), мутации в гене BRAF V600E – 39,3% (202/244), KRAS – 13,5% (33/244). Иммуногистохимическое исследование для определения уровня экспрессии PD-L1 было выполнено 44% (226/514) пациентов. В первой линии терапии 153/514 (29,8%) пациентам с неоперабельной НМРЛ III стадии была проведена химиолучевая терапия (ХЛТ), из них последовательная ХЛТ была в 82% (125/153) случаев. Исходно химиотерапия (ХТ) была назначена 64,7% (333/514) пациентов с НМРЛ IV стадии заболевания. Иммуноонкологические препараты в первой линии получили 156 (30,4%) из 514 пациентов, а таргетные препараты – 25 (50%) из 50 пациентов с выявленными активирующими мутациями. Вторую линию лекарственной терапии получили 145 (28,2%) из 514 пациентов. Из них ХТ – 84 больных НМРЛ, иммунотерапию – 55 из 145 больных преимущественно в виде моноиммунотерапии (83,6%, 46/55), таргетную терапию – 6 пациентов.
Заключение. Полученные результаты позволяют получать комплексное представление о подходах к диагностике и лечению местно-распространенного и метастатического НМРЛ в Российской Федерации. Данные, полученные в ходе исследования, отражают реальную практику и могут быть использованы в решении актуальных задач практической онкопульмонологии.
Обоснование
Рак легкого (РЛ) является одним из наиболее частых злокачественных новообразований и основной причиной смерти от онкологических заболеваний населения России и многих экономически развитых стран мира [1]. Число новых случаев РЛ во всем мире неуклонно растет: если в 2011 г. ежегодно регистрировали 1,0–1,2 млн новых случаев РЛ, то, по данным Всемирной организации здравоохранения, в 2022 г. число новых зарегистрированных случаев РЛ почти двукратно возросло и составило 2,5 млн [2–3]. По данным международного проекта GLOBOCAN-2020, РЛ занимает 2-е место по распространенности среди онкологических заболеваний в мире и ведущей причиной смерти от рака в 2020 г., составив примерно 1 (11,4%) из 10 диагностированных случаев рака и каждый 5-й (18,0%) случай смерти от онкологических заболеваний среди лиц обоих полов [4].
В России распространенность РЛ, бронхов и трахеи выросла с 86,6 до 96,3 случая на 100 тыс. населения за период с 2012 по 2022 г. и продолжает расти [4]. Немелкоклеточный рак легкого (НМРЛ) представляет самую распространенную форму РЛ, на его долю приходится 80–85% всех злокачественных новообразований легких, причем большинство всех впервые выявленных пациентов с РЛ при первичном обращении неоперабельны вследствие высокой распространенности процесса [5]. В России, по данным национального регистра на 2022 г., в 70,1% случаев на момент диагностики РЛ пациенты имели III–IV стадии заболевания, из них 42,2% составляли пациенты с первично метастатическим раком. Летальность в течение года после постановки диагноза составляла 44,8% [4]. При этом 5-летняя выживаемость при всех формах РЛ находится на уровне 20–25% [6].
Появление новых терапевтических подходов к лечению распространенного НМРЛ неизбежно оказывает влияние на клиническое мышление онколога. Все больше новых параметров приходится учитывать помимо привычных уже стадии заболевания, гистологического подтипа опухоли. а именно: информацию о драйверных мутациях, уровне экспрессии PD-L1 и наличии других более редких биомаркеров. В клинической практике в России одновременное определение нескольких биомаркеров в большей степени проводится в рамках исследовательских диагностических программ и в гораздо меньшей степени – в рутинной клинической практике, поэтому лишь к настоящему моменту было накоплено достаточно данных об эффективности диагностических мероприятий, применяемых в рутинной практике, и их влиянии на выбор лечения.
Целью настоящего исследования было изучение ключевых аспектов диагностики и лечения распространенного НМРЛ в реальной практике на основании данных ретроспективного исследования, проведение ретроспективного анализа имеющихся в практической онкопульмонологии подходов к диагностике и лечению распространенного НМРЛ.
Методы
Проанализировано 800 историй болезни пациентов, получавших лечение по поводу местнораспространенного или метастатического НМРЛ в 29 центрах в период с 1 ноября 2020 по 1 марта 2022 г., вошедших в регистр НООП, однако в связи с неоднородностью сроков обработки данных и объема медицинской информации по пациентам, находившимся под наблюдением в онкологических учреждениях, только 514 историй болезни пациентов с неоперабельной НМРЛ III и IV стадий удалось включить в анализ и публикацию.
Ретроспективный анализ включил сбор данных из историй болезни пациентов в период с 1 ноября 2020 по 1 марта 2022 г.
Проанализировано 800 историй болезни пациентов с объемом характера проведенных диагностических процедур, а также их влияние на выбор тактики лечения пациентов с НМРЛ III неоперабельной и IV стадий.
Результаты
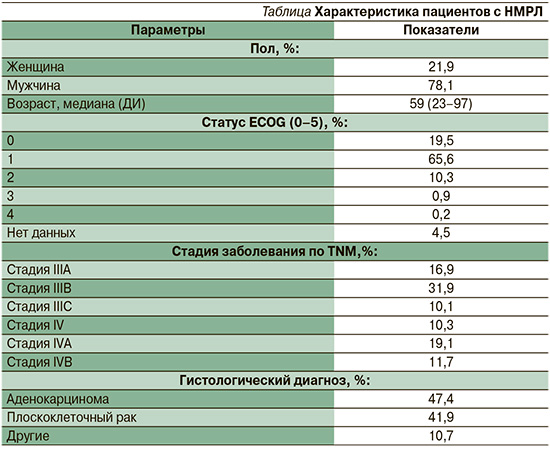
Среди 514 пациентов с НМРЛ большинство были мужского пола (404/514, 78,1%), медиана возраста составила 59 лет (23–97). На момент постановки диагноза преобладали пациенты с неоперабельной III стадией (58,9%, 303/514). Преобладающим гистологическим подтипом была аденокарцинома (47,4%, 244/514), доля пациентов с плоскоклеточным раком составила 41,9% (215/514). Большинство пациентов были в удовлетворительном состоянии: статус ECOG 0–1 наблюдался у 85,1% (437/514) пациентов.
Подробная характеристика пациентов представлена в таблице.
Молекулярно-генетическое исследование выполнялось в разном объеме: из 244 (47,4%, 244/514) пациентов с аденокарциномой определение активирующих мутаций в гене EGFR проведено 90,2% (220/244) больных, транслокации ALK – 68,9% (168/244), ROS-1 – 52,9% (129/244), мутации в гене BRAF V600E – 39,3% (202/244), KRAS – 13,5% (33/244). Из них мутации в гене EGFR были обнаружены в 17,6% (39/220) случаев. Преобладающие варианты мутации в 21-м и 19-м экзонах выявлены в 51,3 (20/39) и 38,5% (15/39) случаев соответственно, мутации в 18-м экзоне — в 10,3% (4/39). Транслокации ALK выявлены у 5% (8/168), больных ROS-1 у 0,82% (1/129), мутации BRAF V600E и KRAS в 1,23%.
Иммуногистохимическое исследование для определения уровня экспрессии PD-L1 бы...












