Акушерство и Гинекология №9 / 2018
Подходы к стандартизации фетометрии в России: проект INTERGROWTH-21 и его внедрение
1 ФГБУ Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова Министерства здравоохранения Российской Федерации, Москва;
2 Nuffield Department of Obstetrics & Gynaecology and Oxford Maternal & Perinatal Health Institute, Green Templeton College, University of Oxford, Oxford, UK
Биометрия плода на протяжении десятилетий является предметом активных дискуссий среди клиницистов во всем мире. Существует огромное количество публикаций по измеряемым плоскостям, математическим формулам, местным графикам и различиям в размерах плода вследствие факторов, определяющих какие графики использовать [1].
В России наибольшее распространение получили номограммы, разработанные под руководством В.Н. Демидова (1981), а также М.В. Медведева и соавт. (1988). Из нормативных показателей, разработанных зарубежными исследователями и наиболее часто включаемых в акушерские программы ультразвуковых диагностических приборов, хорошо известны нормативы F. Hadlock и соавт. (1984) [2]. В то же время в настоящее время существует по меньшей мере 10 таблиц роста плода, используемых в клинической практике в России (таблица).
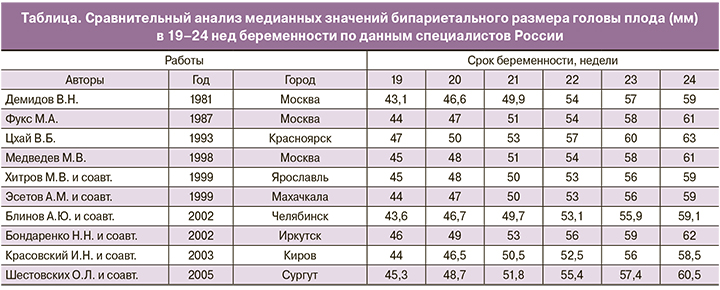
К сожалению, не так редко даже в рамках одного и того же медицинского учреждения можно обнаружить использование различных номограмм на различных ультразвуковых аппаратах, что осложняет отслеживание роста плода и запутывает родителей, клиницистов и исследователей. Так, ребенок, расцениваемый одним клиницистом как малый для данного срока беременности (small for gestational age, SGA), на следующий день в клинике, куда он направлен для обследования, оказывается «нормальным» при использовании другой референсной шкалы. Все это осложняет процесс проведения консультирования, порождают обоснованные вопросы, среди которых: Какова причина возникновения таких различий? Являются ли наблюдаемые разночтения следствием использования различных номограмм или же качества проведенного исследования? Находится ли плод в группе риска или же нет? Данная ситуация красноречиво иллюстрирует проблему отсутствия единых ультразвуковых протоколов и отчетности, что может быть следствием недостаточной унификации в эхографии и становится особенно заметным, если обследования выполняются преимущественно в небольших частных клиниках и кабинетах.
В целом рост плода может быть оценен с помощью номограмм, которые: 1) получены из обсервационных распределений размера плода для срока беременности в определенной популяции; 2) уточнены на основе данных о материнских характеристиках, таких как паритет, рост, этническая принадлежность, включая оценку веса плода на основе уравнения пропорциональности Hadlock.
Стандарты, полученные при оценке популяции здоровых пациентов, специально отобранных так, чтобы отображать оптимальный рост, основаны на измерениях плодов, не имеющих неблагоприятных ограничений по росту и не зависят от времени или места.
SGA чаще всего определяется как 10-я процентиль предполагаемого веса плода или окружность живота (AC). Необходимо понимать, что кажущаяся «распространенность» SGA всегда будет близка к 10-й процентили, если используются контрольные или настраиваемые графики, несмотря на то, что распространенность других перинатальных состояний сильно различается во всем мире. Например, различия в частоте преэклампсии или сахарного диабета легко принимаются без привязки к местным определениям, демонстрируя, что отстаивание «фиксированной» 10% распространенности SGA не вполне логично.
Какие же из сотен доступных по всему миру номограмм биометрии плода должны быть использованы? Спустя более чем пять десятилетий с момента появления эхографии в акушерстве не существует единого международного стандарта. Напрашивается сравнение с консенсусом по оптимальному росту в педиатрии. С 1970-х годов было отмечено, что рост у детей зависит в большей степени от состояния окружающей среды и пищевого статуса, чем от этнического происхождения [3]. В 1996 году было организовано «Многоцентовое исследование нормативов роста ВОЗ» (WHO Multicentre Growth Reference Study, MGRS), приз...












