Фарматека №6 (299) / 2015
Пожилой больной острым и хроническим бронхитом: ключевые вопросы антибактериальной терапии
ГБОУ ВПО «Первый МГМУ им. И.М. Сеченова», Москва
Рассматриваются особенности антибактериальной терапии пожилых пациентов с острым бронхитом или обострением хронического бронхита. Представлены принципы выбора наиболее адекватных антибактериальных препаратов (АБП), особое внимание уделено вопросам безопасности антибактериальной терапии. Подчеркивается, что обеспечение безопасности применения АБТ указанным контингентом больных достигается строгим учетом конкретной клинической ситуации, функционального состояния почек и печени, фармакодинамических и фармакокинетических свойств препарата, а также коррекцией назначаемой дозы АБП (клиренс креатинина), тщательным клиническим и лабораторным мониторингом процесса лечения.
Среди пациентов с разнообразной патологией, обращающихся за врачебной помощью, больные острым (ОБ) и хроническим бронхитом (ХБ) составляют довольно большую группу. Основной жалобой этих пациентов, заставляющей их обращаться к врачу, является кашель – либо остро возникший, никогда ранее не беспокоивший, либо эпизодически беспокоивший больного, либо усилившийся у лиц с предшествующим «кашлевым анамнезом». Если длительность кашля не превышает 3 недель, его обозначают как непродолжительный (острый). О затяжном (подостром) кашле говорят в случаях сохранения симптоматики от 3 до 8 недель.
Появление такого ключевого симптома, как кашель, с его различными характеристиками (интенсивность, продуктивность, длительность и др.) требует от врача общей практики, к которому в первую очередь и обращается данная категория пациентов, прежде всего клинической ориентировки и правильной трактовки этого симптома, сочетающегося в различных клинических ситуациях с другими проявлениями болезни. Наряду с дифференциальной диагностикой кашля и нозологического диагноза (ОБ или обострение ХБ) не менее важную проблему представляет решение вопроса о назначении антибактериальной терапии (АТ). Все вышесказанное приобретает особое значение для больных пожилого и старческого возраста, удельный вес которых в возрастной структуре населения планеты постоянно увеличивается.
Эти пациенты обладают рядом особенностей [1], к основным из которых относятся:
- полиморбидность;
- хроническое течение заболеваний;
- инволюционные нарушения функций органов и систем;
- частая ятрогенная патология;
- психосоциальная дезадаптация.
Указанные особенности необходимо учитывать при проведении медикаментозной терапии больных позднего возраста. Так, полиморбидность неизбежно влечет за собой полипрагмазию, которую в данной ситуации можно обозначить как вынужденную. В условиях полипрагмазии возрастает риск лекарственных взаимодействий; хроническое течение заболеваний требует в большинстве случаев длительной медикаментозной терапии, увеличивающей риск лекарственных осложнений; инволюционные нарушения со стороны органов и систем оказывают влияние на фармакокинетику лекарственных препаратов (биодоступность, метаболизм и экскрецию, лекарственные взаимодействия и др.); у пожилых и стариков чаще возникает ятрогенная патология, в частности, лекарственного происхождения; социальная дезадаптация может ухудшать комплаентность больных данной возрастной группы. Необходимо также иметь в виду, что бронхолегочная система с возрастом претерпевает ряд изменений, на фоне которых могут развиваться различные заболевания легких, включая ОБ.
Острый бронхит
ОБ принадлежит к числу наиболее распространенных заболеваний детей и взрослых. Ежегодно «эпизод острого бронхита» переносят около 5% общей популяции, а ежегодная обращаемость пациентов с ОБ за врачебной помощью превышает 10 млн. В европейских странах частота амбулаторных визитов по поводу ОБ превышает 10/1000 населения в год [2]. ОБ чаще регистрируются у детей до 4 лет и лиц старшей возрастной группы, причем если частота встречаемости ОБ у детей до 4 лет составляет 55/1000, то с 6-летнего возраста этот показатель неуклонно возрастает с 8/1000 до 41/1000 у лиц старше 74 лет [3].
Общепринятого определения ОБ не существует. Наиболее приемлемым представляется определение, данное рабочей группой Европейского респираторного общества, согласно которому ОБ – это острое заболевание, развивающееся у пациента в отсутствие хронического заболевания легких и характеризующееся кашлем (продуктивным или непродуктивным), а также другими жалобами или симптомами, указывающими на инфекцию нижних отделов дыхательных путей (отхождение мокроты, одышка, хрипы в легких, дискомфорт или боли в грудной клетке), не имеющее иного объяснения – такого, например, как синусит или астма.
Клинический диагноз ОБ базируется на выявлении непродолжительного кашля с редким отхождением мокроты, одышки и хрипов в легких при исключении другой патологии, особенно среди пожилых больных в условиях полиморбидности (пневмония, бронхиальная астма, сердечная недостаточность, гастроэзофагеальная рефлюксная болезнь, тромбоэмболия легочной артерии, синусит и др.). В большинстве случаев неосложненного ОБ основными этиологическими факторами являются респираторные вирусы. У 10–20% взрослых в основе ОБ лежит коклюш с длительностью кашля 2–3 недели, причем отличить клинически инфекцию, вызванную Bordetella pertussis, от другой у взрослых, в акцинированных от коклюша в детском возрасте, практически невоз-можно [4].
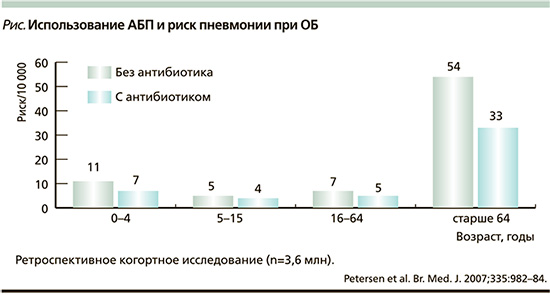
Вопрос о применении антибактериальных препаратов (АБП) больными ОБ противоречив. Несмотря на рекомендации экспертов воздерживаться от назначения АБП этим пациентам, подавляющее большинство из них получают антибиотики, в особенности при наличии сильного и затянувшегося кашля или выраженных симптомов интоксикации [5, 6].
В Испании врачи назн...












