Кардиология №2 / 2014
Предикторы выживаемости после трансплантации сердца: роль пред- и посттрансплантационных факторов
Республиканский научно-практический центр «Кардиология», 220036 Республика Беларусь, Минск, ул. Р. Люксембург, 110
В связи с широкой распространенностью заболеваний сердца, приводящих к хронической сердечной недостаточности (ХСН), проблема развития и внедрения трансплантации сердца (ТС) становится все более актуальной. Ежегодно в мире проводится более 2,5 тыс. операций по пересадке сердца. Более 30 лет мировой практики в области трансплантологии сердца позволили добиться уровня выживания пациентов после операций, превышающего 70% [1, 2].
Основным показанием к ТС служит терминальная стадия ХСН, когда существует прямая угроза жизни больному и нет перспективы выжить без ТС [3]. Причинами развития терминальной стадии ХСН являются различные заболевания, которые можно объединить в следующие группы: 1) идиопатическая кардиомиопатия (КМП); 2) ишемическая КМП; 3) врожденные пороки и прочие болезни сердца. Первая категория занимает 54% от общего количества патологий, вызывающих необходимость пересадки сердца, вторая — 45%, третья — 1% [4].
В настоящее время в Белорусском Республиканском научно-практическом центре (РНПЦ) «Кардиология» успешно выполняются операции по ТС и активно формируется «Лист ожидания на ТС». Первая в республике ортотопическая трансплантация сердца (ОТС) состоялась 12 февраля 2009 г. За период с 2009 г. по август 2013 г. в Центре проведено 100 ТС.
 В «Лист ожидания на ТС» c 2008 по 2012 г. были включены 324 пациента в возрасте моложе 65 лет с ХСН III—IV функционального класса по классификации Нью-Йоркской ассоциации сердца (NYHA) с фракцией выброса левого желудочка (ФВ ЛЖ) ≤25%, резистентных к медикаментозной терапии. Отбор пациентов осуществлялся по результатам обследования в 2 этапа: I этап (скрининг) — консультативно-поликлиническое отделение РНПЦ «Кардиология», II этап — 3 кардиологическое отделение РНПЦ «Кардиология». При наличии эффекта фармакотерапии пациенты оставались под амбулаторным наблюдением с последующей повторной консультацией через 3 и 6 мес для оценки статуса.
В «Лист ожидания на ТС» c 2008 по 2012 г. были включены 324 пациента в возрасте моложе 65 лет с ХСН III—IV функционального класса по классификации Нью-Йоркской ассоциации сердца (NYHA) с фракцией выброса левого желудочка (ФВ ЛЖ) ≤25%, резистентных к медикаментозной терапии. Отбор пациентов осуществлялся по результатам обследования в 2 этапа: I этап (скрининг) — консультативно-поликлиническое отделение РНПЦ «Кардиология», II этап — 3 кардиологическое отделение РНПЦ «Кардиология». При наличии эффекта фармакотерапии пациенты оставались под амбулаторным наблюдением с последующей повторной консультацией через 3 и 6 мес для оценки статуса.
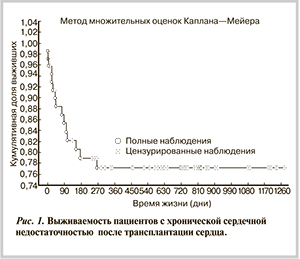
Целью настоящего исследования являлось изучение влияния пред- и посттрансплантационных факторов на годичную выживаемость после ОТС.
Материал и методы
В исследование были включены 72 пациента, которым была выполнена ОТС. Возраст пациентов на момент операции составлял от 18 до 64 лет (средний возраст 45,3±11,9 года).
В работе анализировались следующие предтрансплантационные факторы: гистосовместимость по HLA A-B-DR, возраст реципиента, предтрансплантационная патология реципиента, статус реципиента по шкале UNOS, предшествующие хирургические вмешательства, состояние внутрисердечной гемодинамики, выраженность легочной гипертензии у реципиента, концентрация С-реактивного белка (СРБ), мозгового натрийуретического пептида (BNP), тропонина I и прокальцитонина в сыворотке крови. Интра- и посттрансплантационные факторы включали возраст донора, длительность ишемии трансплантата, развитие реакции острого отторжения трансплантата (РООТ), необходимость в постоянной электрокардиостимуляции, развитие сахарного диабета (СД), артериальной гипертензии (АГ), состояние внутрисердечной гемодинамики, инфекционные факторы [5—8].
По результатам биопсии сердца реципиента выделены следующие варианты патологии: ишемическая КМП — 13 пациентов, дилатационная КМП — 37, постмиокардитическая КМП — 10, хроническая ревматическая болезнь сердца — 7, другая патология — 5.
 В качестве средств, позволяющих продлить жизнь пациентов в ожидании донорского органа и улучшить их качество жизни, использованы так называемые мосты к ТС. Как фармакологический «мост» применены базисная фармакотерапия ХСН,...
В качестве средств, позволяющих продлить жизнь пациентов в ожидании донорского органа и улучшить их качество жизни, использованы так называемые мосты к ТС. Как фармакологический «мост» применены базисная фармакотерапия ХСН,...












