Кардиология №6 / 2012
Причины отказа от проведения реперфузионной терапии у пациентов с острым коронарным синдромом с подъемом сегмента ST
ФГБУ Научно-исследовательский институт комплексных проблем сердечно-сосудистых заболеваний СО РАМН; ГОУ ВПО Кемеровская государственная медицинская академия Минздравсоцразвития, Кемерово, 650002 Кемерово, Сосновый бульвар, 6
В настоящее время реперфузионная терапия при остром коронарном синдроме с подъемом сегмента ST (ОКСпST) проводится в большинстве стран не более чем в 70% случаев. Проанализированы предикторы отказа от проведения реперфузионной терапии пациентам с ОКСпST по данным регистра острого коронарного синдрома, проведенного в Кемеровском кардиологическом диспансере. В нашем исследовании 154 (36,2%) пациента с ОКСпST не получили реперфузионную терапию. Основными предикторами отказа от проведения реперфузии явились возраст старше 75 лет (отношение шансов — ОШ 47,97 при 95% доверительном интервале — ДИ от 19,47 до 118,21), поступление более чем через 12 ч от момента начала заболевания (ОШ 4,29 при 95% ДИ от 1,52 до 12,13), перенесенный ранее инфаркт миокарда (ОШ 2,68 при 95% ДИ от 1,11 до 6,48). Таким образом, существуют факторы, в том числе субъективные, препятствующие полноценному использованию современных рекомендаций по ведению пациентов с ОКСпST.
Ранняя коронарная реперфузия с использованием фибринолитиков или первичных чрескожных коронарных вмешательств (ЧКВ) снижает смертность среди пациентов с острым инфарктом миокарда (ИМ). Тем не менее в эпидемиологических исследованиях продемонстрирована значительная вариабельность в подходах к проведению реперфузионой терапии. При этом ряд пациентов,
подходящих для проведения реперфузионной терапии, ее не получают [1—6]. По данным отечественного регистра острого коронароного синдрома (ОКС) РЕКОРД [7], лишь 60,9% пациентов с ОКС с подъемом сегмента ST (ОКСпST), поступивших в «инвазивные» лечебные учреждения, получили реперфузионную терапию и лишь 30,4% прошли через катетеризационную лабораторию. Число пациентов с ОКС без подъема сегмента ST подвергшихся ЧКВ, и того меньше: 54,3% отправлялись на
экстренную коронарографию, в 24,8% случаев была проведена стентирующая процедура.
В одной из работ A.M. Fendrick и соавт. [8], используя модель принятия решений, показали, что в США ежегодно более 10 тыс. смертей обусловлены недостаточным использованием тромболитической терапии (ТЛТ) при ИМ. Причинами отказа от использования реперфузионных методов лечения у пациентов, которые могут получить выгоду от ее проведения, считаются несвоевременное диагностирование ИМ и мнение врача о наличии у пациентов противопоказаний к реперфузии [1]. В большинстве ранних исследований по проведению реперфузии критериями исключения служили женский пол [9] и возраст старше 75 лет [10]. Страх перед развитием связанных с лечением осложнений у пожилых пациентов служил основной причиной отказа от включения их в клинические исследования с использованием реперфузионных технологий. В то же время ранняя реперфузионная терапия с использованием как ЧКВ, так и фибринолитической терапии, поддерживается и международными [11—14], и отечественными рекомендациями [15]. Реперфузионная терапия особенно эффективна у пациентов из группы высокого риска, к которым относятся пожилые пациенты, женщины и больные сахарным диабетом (СД).
Цель настоящего исследования состояла в выявлении и оценке факторов, влияющих на отказ от проведения реперфузии пациентам с ОКСпST в «инвазивном» лечебном учреждении.
Материал и методы
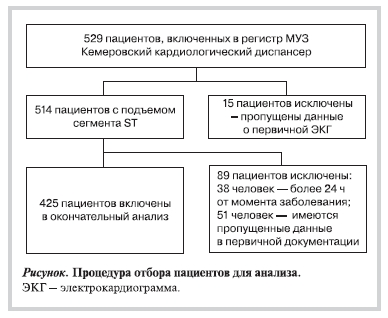
В рамках регистра ОКСпST, проведенного на базе Кемеровского кардиологического диспансера в период с 01.01.08 по 31.12.08, обследованы 529 пациентов, поступавших в стационар с диагнозом ИМ с подъемом сегмента ST. Дизайн регистра ОКС был подробно описан ранее [16]. Критериями включения пациентов в регистр служили наличие на первичной электрокардиограмме (ЭКГ) подъема сегмента ST более 1,0 мм в 2 смежных отведениях либо «новой» полной блокады левой ножки пучка Гиса; давность от момента заболевания не более 48 ч. Пациентов, подходящих для включения в регистр, идентифицировали проспективно, что позволяло включать в регистр всех последовательно поступающих в клинику больных. О каждом пациенте собирали демографические, анамнестические данные, определяли промежутки времени от момента развития симптоматики до госпитализации и от госпитализации до начала ЧКВ (время симптом—баллон и дверь—баллон соответственно), фиксировали проводимое до стационарного этапа лечение, лечение в стационаре, исходы в стационаре.
Для анализа предикторов отказа от проведения реперфузионной терапии была отобрана группа пациентов, поступивших в течение 24 ч от момента развития клинической симптоматики острого коронарного события (рисунок), у которых отсутствовали противопоказания к проведению ЧКВ. Таковыми считались транзиторная ишемическая атака либо острое нарушение мозгового
кровообращения (ОНМК) в течение 30 дней до госпитализации, наличие злокачественных новообразований, недавняя (менее 14 дней) полостная операция, анамнез «больших» кровотечений.
Статистическую обработку данных проводили с использованием пакета программ SPSS 13.0. Двусторонний тест χ2 применяли при анализе номинальных переменных. Все номинальные и порядковые переменные представлены в виде абсолютных чисел и процентов. Логистическая регрессионная модель была выбрана для расчета взаимоотношений между отказом от проведения реперфузии и ее предикторами. Для анализа использовали прямой пошаговый метод включения переменных в модель. Факторы, включенные в модель, отбирали на основании результатов одномерной статистики: для выполнения логистического регрессионного анализа использовали переменные, для которых по результатам анализа были выявлены корреляции или тенденции к корреляции с отказом от проведения реперфузии (р<0,10). Качество м...












