Кардиология №4 / 2016
Применение ривароксабана для вторичной профилактики инсульта в реальной клинической практике. Результаты российского проспективного многоцентрового наблюдательного исследования Neuro-Xar
ФГБНУ Научный центр неврологии, Москва
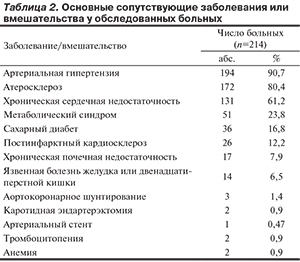
Основной целью проспективного многоцентрового наблюдательного неинтервенционного исследования Neuro-Xar послужило изучение и описание схемы назначения неврологами ривароксабана с целью вторичной профилактики инсульта или системной эмболии у пациентов с неклапанной фибрилляцией предсердий (ФП), перенесших ишемический инсульт или транзиторную ишемическую атаку (ТИА). В ходе проведения исследования проводилось 4 визита: один, на котором пациента включали в исследование, и 3 визита наблюдения, приблизительно через каждые 2 мес. Всего в исследование включены 214 пациентов (92 мужчины и 122 женщины) в возрасте от 46 до 87 лет (средний возраст 66±8,9 года), которым в связи с перенесенным ишемическим осложнением (ишемический инсульт — у 179 и ТИА — у 35) был назначен ривароксабан. Через 6 мес наблюдения 189 (94%) пациентов из 201 продолжали терапию ривароксабаном. В процессе наблюдения за пациентами не выявлено клинически значимых тенденций к изменению уровня гемоглобина, гематокрита, тромбоцитов и клиренса креатинина. Всего
в ходе исследования сообщено о 15 (7%) нежелательных явлениях, 4 из которых расценены как тяжелые. В 2 случаях зафиксирован летальный исход (повторный ишемический инсульт и непроходимость кишечника), другие 2 случая тяжелых нежелательных явлений (пароксизм ФП и декомпенсация неврологической симптоматики после ранее перенесенного инсульта) привели к госпитализации. Результаты исследования Neuro-Xar подтвердили эффективность и безопасность применения ривароксабана в клинической практике для вторичной профилактики инсульта при неклапанной ФП.
Фибрилляция предсердий (ФП) — наиболее распространенное нарушение ритма сердца, которое обусловливает 1/3 госпитализаций, связанных с аритмиями. По различным оценкам, распространенность ФП достигает 1—2% в общей популяции, увеличиваясь до 8% у лиц пожилого возраста [1]. ФП является важнейшим фактором риска развития инсульта, сердечной недостаточности и смерти от любых причин. Частота развития инсультов у пациентов с ФП в 4—5 раз выше, чем при синусовом ритме. Количество инсультов, связанных с ФП, возрастает с 1,5% в возрасте 50—59 лет до 23,5% в возрасте 88—89 лет [2].
Более того, инсульт на фоне ФП протекает с более выраженными неврологическими расстройствами и более высоким риском рецидивов, чем при синусовом ритме [3]. Основным способом профилактики тромбоэмболических осложнений является постоянная бессрочная пероральная антикоагулянтная терапия (АКТ) с помощью антагонистов витамина К либо новых прямых пероральных антикоагулянтов (НОАК), таких как дабигатрана этексилат, ривароксабан и апиксабан [4].
Первым прямым ингибитором фактора Xa, зарегистрированным к клиническому применению по показаниям профилактики инсульта и системных тромбоэмболий при неклапанной ФП, стал ривароксабан. Ривароксабан (ксарелто), прямой ингибитор фактора Ха, может обеспечить более надежный и прогнозируемый антикоагулянтный эффект, чем варфарин. По результатам исследования ROCKET AF [5], ривароксабан по сравнению с варфарином дополнительно снижает риск развития инсульта и системных эмболий, при этом количество больших и небольших клинически значимых кровотечений было таким же, как и на фоне лечения варфарином, а число внутримозговых кровоизлияний и кровотечений с летальным исходом – значительно меньше.
Известно, что наличие в анамнезе ишемического инсульта (ИИ) либо транзиторной ишемической атаки (ТИА) у пациентов с неклапанной ФП в 2,5 раза увеличивает риск повторного инсульта [6]. Вместе с этим на фоне длительной пероральной АКТ может увеличиваться риск кровотечений, включая внутричерепные кровоизлияния, что для больных, перенесших ИИ, сопряжено с инвалидизирующими последствиями [7]. Косвенное сопоставление результатов лечения варфарином больных неклапанной ФП в рамках первичной и вторичной профилактики инсульта продемонстрировало, что варфарин у больных, перенесших инсульт, был эффективнее и приводил к трехкратному снижению риска повторного инсульта наряду с сопоставимым риском внутричерепных кровотечений.
При этом суммарная эффективность лечения варфарином после ИИ была выше [8—10].
Несомненный интерес представляет изучение клинической эффективности НОАК во вторичной профилактике кардиоэмболического инсульта. Анализ в подгруппах исследования ROCKET AF, в котором 52% пациентов до рандомизации имели в анамнезе указания на перенесенные ИИ либо ТИА, показал, что после анализа эффектов взаимодействия показатели эффективности и безопасности ривароксабана у пациентов с неклапанной ФП и ИИ/ТИА в анамнезе соответствует таковым полученным для популяции ROCKET AF в целом [11].

При этом риск развития всех геморрагических осложнений в группе ривароксабана был несколько меньше, чем в группе больных, получающих варфарин.
Стандарты АКТ в разных странах отличаются. Продолжение АКТ пациентами с ФП с целью вторичной профилактики инсульта на амбулаторном этапе до сих пор не является правилом. Это связано с недостаточной осведомленностью врачей амбулаторной сети о современных стандартах лечения. В данном исследовании основной целью явилось изучение схемы назначения неврологами ривароксабана с целью вторичной профилактики инсульта и всех системных эмболических осложнений у пациентов с ФП, перенесших ИИ или ТИА.
Материал и методы
Исследование Neuro-Xar представляет собой проспективное когортное многоцентровое наблюдательное исследование, в котором участвовало 14 клинических организаций Российской Федерации. Протокол исследования одобрен Министерством здравоохранения РФ и локальными этическими комитетами клиник.
В исследование были включены пациенты в возрасте 18 лет и старше с неклапанной ФП, перенесшие инсульт или ТИА не ранее чем за 14 дней до первого визита. АКТ больным ранее не проводилась.