Фарматека №s7-14 / 2014
Прогностическая роль клинико-социальных факторов в оценке эффективности фармакотерапии у больных с непсихотическими депрессиями
ГНЦССП им. В.П. Сербского Минздрава России, Москва
В данной статье дан комплексный анализ различных вариантов эффективности тимоаналептической терапии. Выявленные социодемографические и клинические особенности пациентов, достигших ремиссии и субоптимальных ответов (респонса, частичного респонса и нонреспонса), позволят осуществлять прогноз эффективности уже на этапе планирования лечения и оптимизировать проводимое лечение на ранних его стадиях.
Первым ученым, опубликовавшим данные об эффективности проводимой им терапии и показавшим, что только треть пациентов, получавших лечение, достигают выздоровления, был французский психиатр Жан Эскироль (1772–1840). Позднее Карл Ясперс, дав критическую оценку использования «ответа» на лечение как инструмента познания, призвал в первую очередь анализировать случаи неэффективности лечения, особенно при проведении психотерапии [1]. В дальнейшем методологические подходы к изучению эффективности используемых методов лечения развивались преимущественно в психофармакологии и включали анализ как позитивных, так и негативных результатов терапии. Однако из-за отсутствия унифицированных критериев длительное время исследователи использовали разнообразные термины (более 28) для описания результатов лечения [2]. В нашей стране основным методом изучения нового лекарственного средства было его сравнение с уже существующими препаратами, что привело практически к парадоксальной ситуации – отсутствию различий в эффективности разных антидепрессантов [3].
Второй этап, начавшийся в мировой психиатрии в 1960–1970-е, а в нашей стране – в 1990-е гг. (с момента активной интеграции в общемировую психиатрию), был обусловлен созданием квантифицированных шкал и принятием в 1968 г. Хельсинкской декларации по проведению клинических испытаний новых лекарственных средств, что привело к унификации психометрических критериев оценки эффективности терапии. Эффекты того или иного антидепрессанта начали определять, исходя из дихотомической оценки, согласно которой всех пациентов делили на респондеров (с ответом на лечение 50 % и более) и нонреспондеров (эффект был ниже 50 %).
Ограничения этого метода касались различий в фоновых значениях выраженности депрессии и в дифференцированных показателях регресса средних значений по данным психометрических шкал. В результате у пациентов с тяжелыми депрессиями регистрировалось лишь симптоматическое улучшение, принимаемое за значительный прогресс в их состоянии. Помимо этого общепринятая оценка оказывалась неадекватной для определения клинически значимых преимуществ того или иного тимоаналептика в отношении пациентов с резистентной депрессией, для которых снижение выраженности депрессии менее чем на 50 % было уже значительным [4, 5].
Третий период был обусловлен созданием концепции динамики симптомов большого депрессивного расстройства (БДР) пациента в таких ключевых понятиях, как ремиссия (РМ), ответ, выздоровление, обострение и рекуррентность [6]. Данные категории, отражая только степень выраженности остаточной симптоматики, не учитывали конкретную причину изменений состояния больных, т.е. специфических (связанных с проводимой терапией) и неспецифических эффектов [7]. Значительная роль в тот период развития психофармакологии принадлежала разработке критериев ремиссии, которая из-за отсутствия биологических маркеров была определена чисто феноменологически как асимптомный период в течении заболевания [8] и определялась по регрессу фоновых значений выраженности депрессии до ее пороговых значений по рейтинговым шкалам. Поскольку в течение 8–16 недель возможен максимальный контроль терапевтического эффекта, а также снижается вероятность развития спонтанных ремиссий, данный временной интервал был выбран как оптимальный [13].
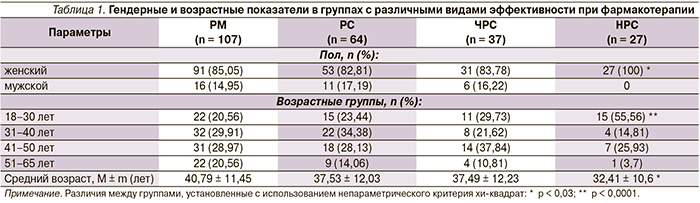
С учетом данных о значительном влиянии ремиссии на состояние больного и прогноз течения заболевания ремиссию стали рассматривать как стандарт оценки эффективности терапии пациентов с депрессией, а респонс (РС), частичный респонс (ЧРС) и нонреспонс (НРС) – как субоптимальные варианты ответов [11]. Результаты большинства исследований различных антидепрессантов показали, что частота достижения больными РМ составляет 35–45 %, РС – 10–20 %, ЧРС – 15 %, а НРС – 25 % [10]. В то же время «ответ» продолжал использоваться в качестве главного параметра оценки эффективности при проведении краткосрочных испытаний антидепрессантов [12], а ЧРС и НРС – при оценке эффективности в отношении пациентов с резистентной депрессией [7].
Наибольшую актуальность приобрели исследования, посвященные изучению фоновых (претерапевтических) показателей депрессивного состояния (социодемографических, клинических, психологических, биологических факторов), позволяющих прогнозировать результат планируемой терапии. Так, было показано, что различные варианты эффективности терапии зависят не только от выраженности и клинических особенностей депрессивного расстройства, но и от личности пациента, фармакогенетических свойств (быстрый или медленный метаболизм лекарственных препаратов) [14], пола [15], естественного течения болезни (в отношении спонтанной ремиссии), а также предыдущего ответа на лечение [9].
Таким образом, важным направлением научных исследований на основе комплексного (системного) подхода является исследование роли клинико-демографических и социо-психологических факторо...












