Акушерство и Гинекология №8 / 2017
Прогнозирование преэклампсии в первом триместре беременности: валидация алгоритмов скрининга на российской популяции
ФГБУ Научный центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова
Минздрава России, Москва
Цель исследования. Провести внешнюю оценку эффективности трех опубликованных алгоритмов прогнозирования преэклампсии (ПЭ) в первом триместре беременности в проспективном когортном исследовании на российской популяции. Материал и методы. В ходе комбинированного скрининга в 11–13 недель беременности проспективно анализировались клинико-анамнестические факторы, эхографические параметры (пульсационный индекс маточных артерий), биохимические маркеры (PAPP-A, PlGF, sFlt-1) при беременностях одним плодом. После получения информации об исходах беременности рассчитывались риски ранней (<34 недель) и поздней (≥34 недель) ПЭ по алгоритмам, предложенным Poon (2009), Parra-Cordero (2013), Crovetto (2015). Эффективность прогностических алгоритмов сравнивалась с таковой в оригинальных публикациях и оценивалась по факторам, объясняющим различия в прогнозе. Результаты. Было изучено по 3 прогностических алгоритма на раннюю и позднюю ПЭ у 4000 беременных. В связи с ранней ПЭ было родоразрешено до 34 недель беременности 29 (0,7%) женщин, в связи с поздней ПЭ было родоразрешено после 34 недель 73 (1,8%) женщины. Диагноз гестационной гипертензии был поставлен в 119 (2,9%) случаях. Площадь под ROC-кривой для тестов на раннюю ПЭ составила 0,79 (0,76–0,81), 0,69 (0,66–0,72) и 0,75 (0,72–0,78); на позднюю ПЭ – 0,74 (0,71–0,77), 0,65 (0,62–0,68), 0,66 (0,63–0,69). Чувствительность тестов по выявлению ранней ПЭ варьировала от 31,6 до 57,8%, поздней ПЭ – от 25,5 до 37,2% при частоте ложноположительных результатов 10%. Заключение. Внешняя валидация на российской популяции алгоритмов прогнозирования ПЭ в первом триместре беременности продемонстрировала высокую прогностическую ценность отрицательного результата, более низкую по сравнению с заявленной в оригинальных исследованиях чувствительность и в целом умеренную эффективность по прогнозированию ранней ПЭ. Требуется проведение дальнейших исследований для определения наиболее оптимальных алгоритмов прогнозирования ПЭ.
Преэклампсия (ПЭ) возникает в 2–5% беременностей, является ведущей причиной материнской и перинатальной заболеваемости и смертности [1–5]. Существует консенсус в отношении того, что ПЭ представлена двумя основными фенотипами с ранней и поздней манифестацией заболевания [6, 7].
В настоящее время единственным методом лечения ПЭ является плановое родоразрешение. Последние исследования показали, что профилактические стратегии с назначением аспирина на начальных этапах беременности могут снижать распространенность заболевания [8], что обусловливает актуальность прогнозирования ПЭ в первом триместре [9].
Поскольку ПЭ имеет мультифакториальную природу [10], наиболее перспективным представляется использование многофакторной скрининговой модели, включающей в себя комбинацию данных о материнском анамнезе, биофизических и биохимических маркеров [11–18]. Однако даже при использовании многофакторного подхода результативность скрининга значительно различается, варьируя от 46,7 до 100% для прогнозирования ПЭ, требующей родоразрешения до 34 недель, и от 29,4 до 71,1% для поздней ПЭ [11–15, 19].
Одним из пробелов в современных данных по прогнозированию ПЭ является то, что в большинстве исследований изучались англо-саксонские, средиземноморские популяции в соответствующих условиях [14, 17, 20, 21]. Существует потребность в подтверждении эффективности скрининга ПЭ в первом триместре при выполнении типичных клинических условий и для популяций, отличающихся от описанных в исходных исследованиях [22]. Состав популяции при проведении исследования может оказывать существенное влияние на исходный материнский риск a priori. К примеру, в южных европейских странах, а тем более в европейской части России, доля черного населения и частота ожирения, хронической гипертензии ниже, чем в Великобритании [23–25].
Таким образом, является важным проведение внешней валидации скрининговых алгоритмов до момента их широкого внедрения в клиническую практику. Целью нашего исследования была оценка прогностической эффективности опубликованных алгоритмов первого триместра в когорте проспективно отобранных женщин российской популяции в первом триместре беременности.
Материал и методы исследования
В проспективной когорте, состоящей из одноплодных беременностей, проводился рутинный скрининг первого триместра в клинике Научного центра акушерства, гинекологии и перинатологии. Протокол исследования был утвержден локальным этическим комитетом, пациенты подписывали информированное согласие на участие в исследовании. Гестационный возраст всех беременных рассчитывался на основе данных о копчико-теменном размере (КТР), полученных во время выполнения ультразвукового исследования в первом триместре. Регистрировались данные о материнском анамнезе и факторах риска, уровне артериального давления (АД), допплерометрии маточных артерий и концентрации в плазме свободного β-хорионического гонадотропина, PAPP-A, а также плацентарного фактора роста (PlGF) и растворимого рецептора-1 типа fms-подобной тирозинкиназы (sFlt-1 или sVEGFR-1) (расширенная панель маркеров), измеренных в первом триместре.
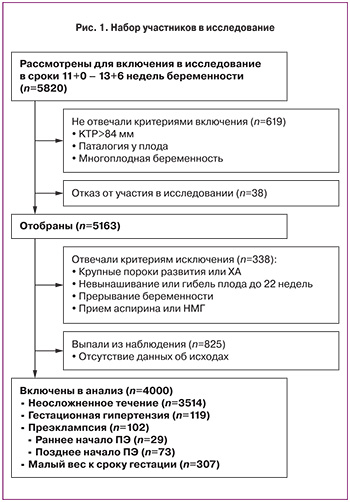 С августа 2013 по сентябрь 2015 г. в целом было обследовано 5820 женщин. Из них 619 беременных (10,6%) не отвечали критериям включения, 38 отказалось от участия в исследовании. Было исключено 1163 (19,9%) пациенток по следующим причинам (не исключительно): отсутствие данных об исходах (n=825), крупные пороки развития или хромосомные аномалии (n=32), случаи невынашивания или гибели плода при сроке беременности <22 недель (n=84), прерывание беременности при отсутствии медицинских показаний (n=37). После исключения в исследовании осталось 4000 наблюдений (рис. 1).
С августа 2013 по сентябрь 2015 г. в целом было обследовано 5820 женщин. Из них 619 беременных (10,6%) не отвечали критериям включения, 38 отказалось от участия в исследовании. Было исключено 1163 (19,9%) пациенток по следующим причинам (не исключительно): отсутствие данных об исходах (n=825), крупные пороки развития или хромосомные аномалии (n=32), случаи невынашивания или гибели плода при сроке беременности <22 недель (n=84), прерывание беременности при отсутствии медицинских показаний (n=37). После исключения в исследовании осталось 4000 наблюдений (рис. 1).
Данные об исходах беременности получали при анализе медицинских карт в МИС Медиалог (ПМТ, Россия). Госпитальные записи, связанные со всеми акушерскими поступлениями, анализировались на предмет постановки диагноза гипертензивного расстройства для уточнения отнесения пациенток в категорию хронической (предсуществующей) гипертензии (ХГ), гестационной гипертензии (ГГ) или ПЭ. ГГ и ПЭ определялись в соответствии с критериями, предложенными Международным обществом по изучению гипертензии во время беременности (International Society for the study of Hypertension in Pregnancy) [26] и федеральными клиническими рекомендациями Российского общества акушеров и гинекологов [27].
Гипертензия при беременности определялась при наличии систолического АД >140 мм рт. ст. и/или диастолического АД >90 мм рт. ст. при двукратной оценке с интервалами между измерениями более 4 часов. ХГ определялась на основе существования гипертензии в анамнезе до момента наступления беременности или диагностики гипертензии в сроки беременности <20 недель. ГГ определялась в случае гипертензии, возникшей de novo при отсутствии подтверждения о наличии протеинурии после 20 недель беременности и исчезавшей в послеродовом периоде; про...












