Кардиология №1 / 2016
Расстройства вазорегулирующей функции эндотелия и эхокардиографическая оценка показателей дисфункции миокарда и гемодинамики малого круга кровообращения при циррозе печени
ГБОУ ВПО Сибирский государственный медицинский университет Минздрава РФ, Томск
Печень играет главную роль в гомеостазе, поэтому ее поражение неизбежно сопровождается негативным воздействием на многие органы, включая сердце и легкие [1, 2]. Легочная артериальная гипертензия (ЛАГ) является редким, но признанным осложнением хронических заболеваний печени, среди которых наиболее частой причиной возникновения служит цирроз печени (ЦП). Большой интерес в настоящее время представляют наблюдения за естественным течением ЦП и его различными системными проявлениями [3, 4].
Патология печени существенно влияет на легочной кровоток. Известно, что у больных ЦП в патологический процесс вовлекается малый круг кровообращения (МКК) с развитием ЛАГ. Однако в настоящее время нет достоверных сведений о происхождении ЛАГ у больных портальной гипертензией (ПГ) [4—6]. При этом степень компенсации нарушений является одним из определяющих факторов в оценке их общего состояния и прогноза течения заболевания [2].
В структуре общей смертности пациентов с заболеваниями печени нарушения центральной гемодинамики составляют до 60% [6—8]. Механизм, благодаря которому ПГ способствует развитию ЛАГ, остается неясным, однако в настоящее время не вызывает сомнения, что ЛАГ представляет собой группу клинических синдромов с разной этиологией, в патогенезе которых принимают участие различные биохимические процессы и типы клеток. Предполагают, что легочная вазоконстрикция — раннее патогенетическое звено ЛАГ, в основе которого лежат нарушение функции или экспрессии калиевых каналов в гладких мышечных клетках и дисфункция эндотелия (ДЭ) [5].
Наиболее точный метод («золотой стандарт» диагностики ЛАГ) — инвазивное измерение давления в легочных сосудах с помощью их катетеризации. Тем не менее для постановки диагноза «легочная гипертензия», согласно современным рекомендациям консенсуса экспертов ACC/AHA (2009), ключевыми являются только те методы обследования, которые позволяют определить давление в легочной артерии (ЛА) [5, 6]. Это можно сделать с помощью такого неинвазивного метода, как допплер-эхокардиография (ЭхоКГ) [8—13]. Скрининговое обследование с применением ЭхоКГ для определения ЛАГ у пациентов с заболеваниями печени целесообразно у больных с клиническими проявлениями заболевания/или кандидатов для трансплантации печени [13—15].
Цель работы: изучение функционального состояния легочно-сердечной гемодинамики у больных ЦП различной степени тяжести в сопоставлении с показателями портального кровотока и во взаимосвязи с вазорегулирующей функцией эндотелия.
Материал и методы
Исследование проводилось на базе отделения гастроэнтерологии Томской областной клинической больницы (ОГАУЗ ТОКБ) на кафедре терапии факультета повышения квалификации и профессиональной переподготовки специалистов ГБОУ ВПО СибГМУ Минздрава России с 2006 по 2009 г. Обследован 81 больной ЦП: 37 (45,7%) мужчин и 44 (54,3%) женщины. В исследование были включены пациенты в возрасте от 26 до 71 года (средний возраст 50±10,4 года).
У всех пациентов, включенных в исследование, было выявлено поражение печени, диагностированное на стадии ЦП. Комплекс исследований включал анализ клинико-эпидемиологических, анамнестических данных, патоморфологическое изучение биоптатов печени (при выполнении биопсии печени по показаниям), а также выполнение инструментальных исследований. Диагноз ЦП подтвержден морфологически (лапароскопия с прицельной биопсией) у 12 больных, у остальных выставлен на основании наличия признаков диффузного повреждения печени, синдрома печеночно-клеточной недостаточности, синдрома ПГ (варикозное расширение вен пищевода и желудка, асцит).
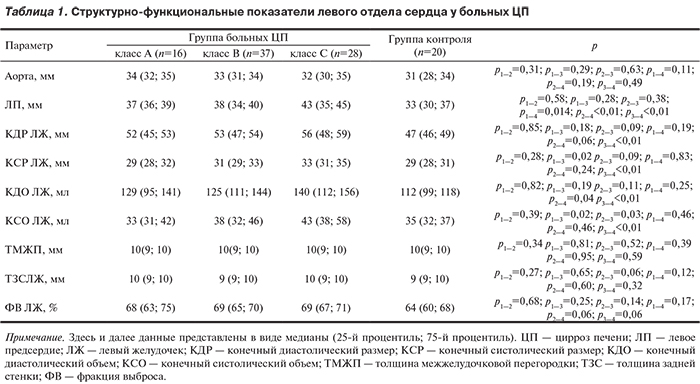
Тяжесть течения заболевания у больных ЦП оценивали в соответствии с классификацией по Чайлд—Пью. Среди больных ЦП 45,7% были отнесены к классу В; 34,6% — к классу С по Чайлд–Пью, и лишь 19,8% соответствовали классу А. Группы пациентов были сопоставимы по полу и возрасту.
По этиологии ЦП выделено 3 группы: к 1-й группе отнесены 22 пациента (27,2% от числа всех обследованных), злоупотребляющие этанолом. У всех больных алкоголь явился «изолированным» этиологическим фактором поражения печени. Изолированное вирусное поражение печени было выявлено у 20 (24,7%) больных (2-я группа). На фоне действия токсичного агента и вируса на печень была выделена 3-я группа пациентов — 39 (48%).
Из исследования были исключены пациенты с противовирусным лечением в анамнезе, пациенты с другими заболеваниями печени (болезнь Вильсона—Коновалова и Бадда—Киари, гемохроматоз, первичный амилоидоз печени, аномалии сосудов портального тракта, билиарный и кардиальный ЦП), а также с другой тяжелой сопутствующей патологией, которая могла бы влиять на тяжесть поражения печени. Исключали больных, злоупотребляющих лекарственными препаратами, страдающих наркоманией, пациентов с легочной патологией (бронхоэктатическая болезнь, бронхиальная астма, туберкулез легких, хроническая обструктивная болезнь лег...












