Фарматека №12 (285) / 2014
Респираторные вирусные инфекции у беременных: анализ результатов лабораторного мониторинга для выбора этиотропной терапии
ФГБУ «Научный центр акушерства, гинекологии и перинатологии им. академика В.И.Кулакова» Минздрава России, Москва
Обсуждаются современные подходы к диагностике, лечению острых респираторных вирусных заболеваний и гриппа у беременных женщин. Описаны этиопатогенез и клиника данных заболеваний, возможности метода полимеразной цепной реакции(ПЦР) в режиме реального времени в диагностике острых респираторных вирусных инфекций, а также представленыпрактические рекомендации по ведению беременности и родов у женщин с острыми респираторными вирусными заболеваниями и гриппом. Использование ПЦР позволило в большинстве случаев назначить наиболее эффективную противовирусную терапию в первые 24–48 часов с момента дебюта заболевания.
Введение
Острые респираторные вирусные инфекции (ОРВИ) – широко распространенные заболевания и составляют большую часть всей инфекционной патологии [1–4]. Основные возбудители заболеваний – вирусы гриппа типов А, B и С, вирус парагриппа, респираторно-синцитиальные, адено-, риновирусы и др. [3, 4]. Встречаются также микст-инфекции гриппа А и В, а также гриппа и респираторно-синцитиальной инфекции, гриппа и аденовирусных заболеваний и микст-инфекции, вызванные различными возбудителями, в т.ч. хламидиями, микоплазмами.
Каждый случай заболевания имеет некоторые отличительные черты в соответствии с тропностью тех или иных вирусов к дыхательной системе. Вирусы гриппа, респираторно-синцитиальные, аденовирусы поражают эпителий как верхних, так и нижних дыхательных путей с возможным развитием острого бронхита, бронхиолита, сопровождающихся синдромом обструкции нижних дыхательных путей. При риновирусной инфекции поражается преимущественно эпителий носовой полости, при парагриппе – гортани, а аденовирусная инфекция характеризуется возникновением конъюнктивита.
Следует отметить, что в настоящее время частота заболевания ОРВИ у беременных женщин возросла. Особой предрасположенности к инфекции со стороны беременных не существует, но респираторные заболевания инфекционной и вирусной природы у них нередко протекают тяжелее и дают больше осложнений в связи с физиологическим снижением иммунитета и воздействием вирусов.
Клиническая диагностика ОРВИ очень трудна, и на практике обычно ставится нозосиндромальный диагноз. Лабораторная диагностика остается решающей при постановке этиологического диагноза. Несмотря на высокую информативность, большинство методов идентификации вирусов не удовлетворяет клиницистов, т.к. результаты исследований можно получить спустя длительное время после взятия материала. Для лабораторного подтверждения диагноза используют экспресс-метод – реакцию иммунофлюоресценции, позволяющую определить антигены респираторных вирусов в цилиндрическом эпителии носовых ходов (в «отпечатках» со слизистой оболочки полости носа). Результативность метода существенно зависит от соблюдения методических условий получения клинических материалов, сроков и температурных условий их доставки в лабораторию, качества используемых реагентов, а также компетентности специалистов, ответственных за интерпретацию результатов [5]. В то же время в рутинной диагностике все большее распространение получают молекулярно-генетические методы выявления микроорганизмов, в частности полимеразно-цепная реакция (ПЦР). Данные методы имеют максимально доступную на сегодня чувствительность и специфичность, однако практический опыт и нормативная база, касающиеся применения ПЦР для диагностики ОРВИ, крайне ограничены.
Материал и методы
Исследование проводилось в ФГБУ «Научный центр акушерства, гинекологии и перинатологии им. В.И. Кулакова» в период с сентября 2012 по май 2013 г. Всего в исследование были включены 174 взрослых пациентки, среди них 61 пациентка гинекологического профиля (1-я группа) и 113 беременных пациенток (2-я группа) с направительным диагнозом ОРВИ либо «грипп».
Критерием включения больных в исследование было наличие симптомов гриппа и ОРВИ (повышение температуры тела, симптомы интоксикации и катаральное воспаление дыхательных путей). Обследование проводилось методом ПЦР в режиме реального времени в первые двое суток от момента появления симптомов или поступления пациентки в стационар. Критерием исключения из исследования было наличие хронической обструктивной болезни легких. Всем женщинам, включенным в исследование, проводилось стандартное общеклиническое обследование: сбор анамнеза заболевания, объективный осмотр, анализ клинической картины в сопоставлении с данными лабораторно-инструментальных методов исследования (общие анализы крови и мочи, рентгенологическое исследование органов грудной полости). При наличии у пациентки признаков пневмонии по данным рентгенологического исследования органов грудной полости дополнительно назначался биохимический анализ крови (определение уровней аланин-аминотрансферазы, аспартат-аминотрансферазы, мочевины, креатинина, креатининфосфокиназы), а также анализ электролитного состава и кислотно-основного состояния крови.
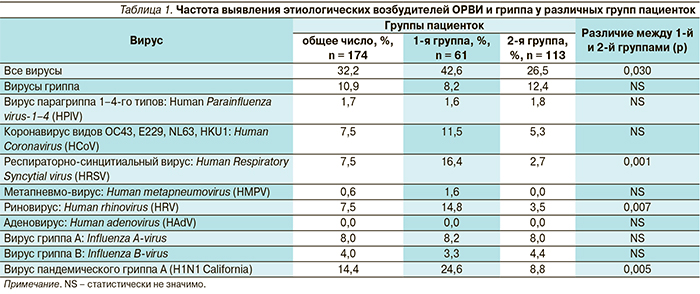
Всем больным было проведено клинико-лабораторное и инструментальное обследования, включившее клинический анализ...












