Акушерство и Гинекология №1 / 2020
Результаты конфиденциального аудита материнской смертности от преэклампсии и эклампсии в России в 2017–2018 гг.
1) Кафедра акушерства и гинекологии №1 Института клинической медицины ФГАОУ ВО «Первый Московский государственный медицинский университет имени И.М. Сеченова (Сеченовский Университет)», Минздрава России, Москва, Россия;
2) Департамент медицинской помощи детям и службы родовспоможения Минздрава России, Москва, Россия
Цель. Для более подробного изучения современных особенностей развития и прогрессирования наиболее тяжелых форм преэклампсии (ПЭ) и ее осложнений, выявления и анализа врачебных ошибок и недочетов при оказании медицинской помощи умершим пациенткам (как на этапе амбулаторного наблюдения, так и в стационаре) проведен очередной этап конфиденциального аудита материнской смертности от ПЭ и эклампсии в регионах Российской Федерации за 2017–2018 гг.
Материалы и методы. Аудит проводили на основании ретроспективного анализа медицинской документации (медицинские карты амбулаторного больного, индивидуальные карты беременной и родильницы, истории родов, медицинские карты стационарного больного, протоколы патологоанатомического исследования, протоколы клинических разборов) на 25 случаев материнской смерти от преэклампсии, эклампсии и их осложнений в 2017–2018 гг. в РФ.
Результаты. Предотвратимость и условная предотвратимость материнской смертности от ПЭ, эклампсии, по данным Минздрава России, в 2017 г. составила 80,9%. Проанализировав все клинические данные собственных исследований и с учетом данных литературы, к основным осложнениям, послужившим причиной летального исхода, можно отнести: отек головного мозга с дислокационным синдромом, синдром полиорганной недостаточности, массивные коагулопатические кровотечения и, что особо обращает на себя внимание, – увеличение частоты развития острых нарушений мозгового кровообращения (ОНМК). Приведены также наиболее часто встречаемые врачебные ошибки и недостатки в ведении беременности, родов и послеродового периода у умерших пациенток.
Заключение. Тщательный анализ всех случаев материнской смертности позволил сформулировать и обосновать рекомендации, которые дают возможность использовать резервные возможности в снижении материнской смертности от ПЭ, эклампсии и их осложнений.
В России, как и в большинстве стран мира, в последние годы отмечается отчетливое снижение показателя материнской смертности. В 2017 г., по данным Минздрава РФ, он составил 9,6 на 100 000 родившихся живыми, что на 8,6% ниже, чем в 2016 г., и на 60,3% ниже, чем 10 лет назад (рис. 1).
В то же время структура причин материнской смертности изменяется мало. По последним опубликованным данным Минздрава России, в 2017 г. по-прежнему ведущее место занимают экстрагенитальные заболевания (35%), акушерские кровотечения (23,3%), а также гипертензивные расстройства, в том числе преэклампсия (ПЭ) и эклампсия (12,9%) [1].
Снижение показателя материнской смертности от ПЭ и эклампсии крайне нестабильно, что представлено на рис. 2. В 2017 г. данный показатель снизился на 10,1% по сравнению с предыдущим годом и составил 1,24 на 100 000 живорожденных (см. рис. 2) [1]. По предварительным данным Минздрава России, в 2018 г. данный показатель снизился почти на 20% по сравнению с 2017 г.
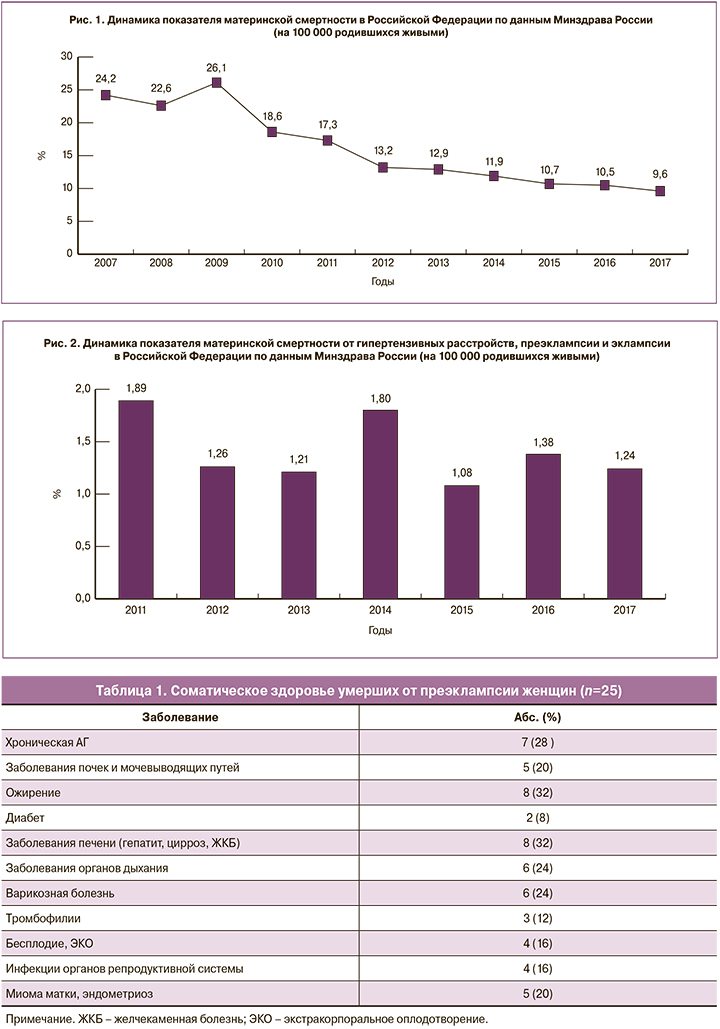
В структуре осложнений ПЭ и эклампсии, которые привели к летальному исходу, не теряют своей значимости высокая частота тяжелых поражений печени (острая печеночная недостаточность, HELLP-синдром), почек (острая почечная недостаточность), головного мозга (эклампсия, острые нарушения мозгового кровообращения) и массивных коагулопатических кровотечений. Частота таких жизненно опасных осложнений, по данным Минздрава России, представлена на рис. 3.
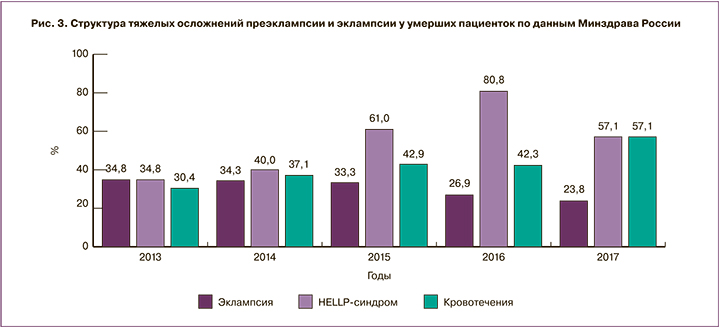
Доля предотвратимых и условно предотвратимых случаев смерти от ПЭ, по данным Минздрава, увеличилась до 80,9% в 2017 г. (в 2016 г. она составила 69,2%). Все пациентки умерли в условиях стационаров II и III уровня оказания медицинской помощи.
С целью более подробного изучения современных особенностей развития и прогрессирования наиболее тяжелых форм ПЭ и ее осложнений, выявления и анализа врачебных ошибок и недочетов при оказании медицинской помощи умершим пациенткам (как на этапе амбулаторного наблюдения, так и в стационаре) нами проведен очередной этап конфиденциального аудита материнской смертности от ПЭ и эклампсии в регионах Российской Федерации за 2017–2018 гг. Проведен сравнительный анализ результатов последнего и предыдущего аудитов, уже опубликованного в ведущих российских журналах и методических письмах Минздрава России (2013–2015 гг.).
Материалы и методы
Аудит проводился на основании ретроспективного анализа медицинской документации (медицинские карты амбулаторного больного, индивидуальные карты беременной и родильницы, истории родов, медицинские карты стационарного больного, протоколы патологоанатомического исследования, протоколы клинических разборов) на 25 случаев материнской смерти от ПЭ, эклампсии и их осложнений в 2017–2018 гг. в РФ. Документация предоставлена департаментом медицинской помощи детям и службой родовспоможения Минздрава России.
Результаты и обсуждение
Среди 80% умерших от преэклампсии – женщины старше 30 лет, 16% – в возрасте 20–25 лет, 4% – 25–30 лет. Первобеременные составили лишь 20%, а 80% были повторнобеременными.
Не состояли на учете по беременности в женской консультации и не были обследованы 5 (20%) женщин исследуемой группы.
Все (100%) пациентки имели 1–2 и более соматических и гинекологических заболеваний (табл. 1). Эти данные совпадают с результатами предыдущего аудита и подтверждают тот факт, что умирают в основном больные женщины. Наиболее часто имели место хроническая артериальная гипертензия (АГ), инфекции почек и мочевыводящих путей, ожирение, заболевания печени (инфекционной и неинфекционной природы). У 3 (12%) достаточно молодых женщин (27, 30 и 36 лет) после патологоанатомического исследования был выявлен ранний выраженный атеросклероз аорты и коронарных артерий. Еще у 3 (12%) женщин фоновое заболевание не было диагностировано при жизни и выявлено только патологоанатомом (хронический гепатит, цирроз печени, хронический гломерулонефрит). Необходимо отметить тот факт, что на врожденные и приобретенные тромбофилии обследованы 3 (12%) пациентки уже при развитии критического состояния (постэкламптическая кома, геморрагический инсульт).
У 23 (92%) умерших имела место ранняя ПЭ с клинической манифестацией до 34 недель беременности. При этом у 13 (52%) – ее наиболее неблагоприятный вариант с появлением клинических симптомов до 30 недель. Соотношение ранней и поздней ПЭ в исследуемой группе составило примерно 12:1, в то время как в общей популяции это соотношение обычно равно 1:4 и более.
Что касается особенностей манифестации ПЭ в группе умерших женщин, то чаще всего в качестве первого симптома регистрировалась патологическая прибавка веса и












