Акушерство и Гинекология №10 / 2022
Роль иммунологических маркеров в прогнозировании течения и исходов беременности у пациенток с истмико-цервикальной недостаточностью
ФГАОУ ВО «Первый Московский государственный медицинский университет имени И.М. Сеченова» Минздрава России (Сеченовский университет), Москва, Россия
Преждевременное прерывание беременности остается одной их главных и актуальных проблем современного акушерства [1, 2]. Частота преждевременных родов (ПР) в различных странах варьирует в пределах от 5 до 13%. Однако ежегодно в мире рождается около 15 миллионов недоношенных детей [1–5], что составляет около 11% от всех живорожденных детей в мире [6].
Одной из основных причин потери беременности во втором триместре и ранних ПР является истмико-цервикальная недостаточность (ИЦН), которая осложняет до 1% всех беременностей [4, 7, 8].
Несмотря на высокую клиническую значимость ИЦН в акушерстве, методы оценки реального риска ПР при различных методах коррекции ИЦН остаются недостаточно изученными.
Одним из патогенетических механизмов развития ИЦН является нарушение барьерной функции шейки матки и цервикального канала и присоединение внутриамниотической инфекции/воспаления [2]. Результаты ранее проведенных исследований показывают, что у женщин с ИЦН происходят преждевременное созревание шейки матки и дилатация цервикального канала под действием веществ, участвующих в воспалительных и иммунных реакциях [8]. Провоспалительные цитокины, такие как интерлейкины (ИЛ)-6 и -8, вызывают синтез простагландинов, которые стимулируют маточные сокращения, размягчение шейки матки и ослабление плодных оболочек, а противовоспалительные цитокины, напротив, предотвращают данные изменения [2, 5, 9]. Поэтому в течение беременности важна иммунная регуляция для поддержания оптимального соотношения и баланса между провоспалительными и противовоспалительными цитокинами для пролонгирования и успешного завершения беременности.
Матриксная металлопротеиназа (ММП)-8 содержится в гранулах зрелых нейтрофилов, которые первыми попадают в очаг воспаления. Одним из воздействий ММП-8 является разрушение внеклеточного матрикса шейки матки; тем самым происходит еще большее ее укорочение и расширение цервикального канала, что в конечном итоге приводит к развитию спонтанных ПР [10].
Доказано, что для прогнозирования ПР можно использовать следующие маркеры, участвующие в преждевременном созревании шейки матки: ИЛ-6 и ИЛ-8, ММП, тканевой ингибитор металлопротеиназ (TIMP)-1 и макрофагальный колониестимулирующий фактор (M-CSF) [2, 8].
Однако на сегодняшний день роль этих маркеров в прогнозировании ПР у женщин с ИЦН изучена недостаточно, особенно локально в образцах цервикальной слизи.
В связи с этим целью нашего исследования являлось оценить клиническое значение ИЛ-6, -8 и ММП-8, определяемых в цервикальном канале, для прогнозирования сроков родоразрешения у беременных с ИЦН.
Материалы и методы
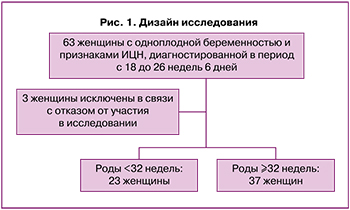
В проспективное когортное исследование, проведенное в период с 2020 по 2022 гг. на базе Перинатального центра при ГКБ имени С.С. Юдина, были включены 63 беременные с ИЦН.
Диагноз ИЦН ставился на основании данных ультразвукового исследования (укорочение длины шейки матки менее 25 мм и/или расширение цервикального канала на 10 мм и более), а также гинекологического осмотра.
В процессе исследования 3 беременных были исключены в связи с отказом от дальнейшего участия в исследовании.
Известно, что среди детей, рожденных до 32 недель беременности (очень ранние и ранние ПР), заболеваемость и смертность многократно выше, чем при более поздних сроках родоразрешения [8]. В связи с этим женщины были разделены на 2 группы в зависимости от срока родоразрешения. 1-ю группу составили 23 беременные с произошедшими родами в сроке до 32 недель, 2-ю группу – 37 женщин с родоразрешением после 32 недель гестации. Дизайн исследования представлен на рисунке 1.
Размер выборки был рассчитан по методике К.А. Отдельновой: при мощности исследования 90%, уровне значимости α=0,05 и минимальной клинически значимой разности показателей 10% требуемое количество пациентов составило 44 наблюдаемых и более.
Анализ течения и исходов беременности проводился с момента постановки диагноза ИЦН у беременных без признаков начавшихся и/или активных ПР при поступлении в родильный дом в сроке 18–26 недель 6 дней до родоразрешения.
В ходе исследования проводился анализ особенностей соматического и акушерско-гинекологического анамнеза, течения беременности, родов и послеродового периода, а также состояния новорожденных. В исследование были включены женщины, которые соответствовали определенным критериям.
Критерии включения: 1. возраст 18 лет и старше; 2. одноплодная беременность; 3. признаки ИЦН по данным ультразвуковой цервикометрии; 4. срок гестации на момент диагностики ИЦН 18–26 недель 6 дней (на основании даты последней менструации и/или ультразвукового исследования I триместра); 5. наличие письменного информированного согласия пациен...












