Терапия №3 (Алгоритмы) / 2025
СТАБИЛЬНАЯ ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
Базовая структура инфографики соответствует следующим источникам:
Клинические рекомендации. Стабильная ишемическая болезнь сердца. Российское кардиологическое общество, Национальное общество по изучению атеросклероза, Национальное общество по атеротромбозу, Ассоциация сердечно-сосудистых хирургов России, Российское общество кардиосоматической реабилитации и вторичной профилактики (РосОКР), Российское общество рентгенологов и радиологов, Российская ассоциация специалистов ультразвуковой диагностики в медицине, Российское научное общество специалистов по рентгенэндоваскулярной диагностике и лечению.
Рубрикатор клинических рекомендаций Минздрава России. 2024. ID: 155_2.
Доступ: https://cr.minzdrav.gov.ru/view-cr/155_2
Адаптировано и переработано
Для цитирования: Стабильная ишемическая болезнь сердца.
Терапия. 2025;11(3S):32–61. https://dx.doi.org/10.18565/therapy.2025.3suppl.32-61
Диагностика
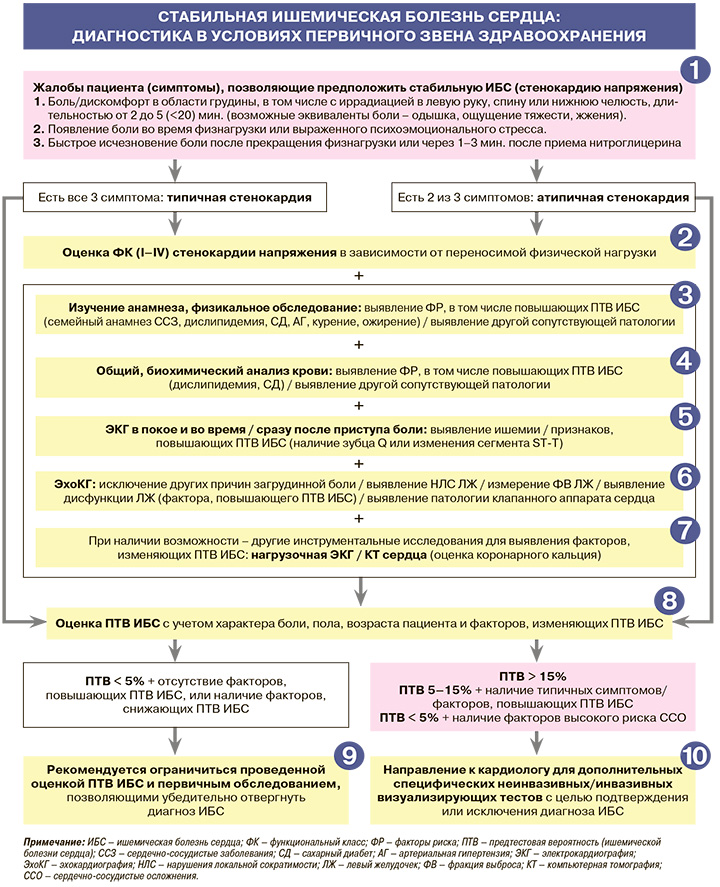
1.
• С целью выявления клиники стенокардии врач расспрашивает пациента с подозрением на ишемическую болезнь сердца (ИБС) о существовании болевого синдрома в грудной клетке, характере, частоте его появления и обстоятельствах возникновения и исчезновения. Основные характеристики боли, характерной для стабильной стенокардии, приведены в схеме диагностики. Добавим, что, помимо физической нагрузки и эмоционального стресса, провоцировать приступ загрудинной боли при стенокардии могут кризовое повышение артериального давления (АД) с увеличением нагрузки на миокард, а также обильный прием пищи, выход на холод, ветер.
• Наличие болевого синдрома в грудной клетке в первую очередь должно настораживать врача именно в отношении приступов стенокардии, затем следует искать другие заболевания, которые могут иметь сходную симптоматику. В связи с этим следует указать признаки неангинозных (нестенокардитических) болей в грудной клетке (дифференциальная диагностика) :
– попеременно локализуются справа и слева от грудины;
– имеют локальный, «точечный» характер;
– длятся более 30 мин. после возникновения (до нескольких часов или суток), при этом могут быть постоянными, «простреливающими» или «внезапно прокалывающими»;
– не связаны с ходьбой или иной физической нагрузкой, но зависят от положения тела: возникают при наклонах и поворотах корпуса, в положении лежа (за исключением стенокардии decubitus – истинной стенокардии, появляющейся в лежачем положении в результате увеличения венозного возврата и увеличения преднагрузки на сердце с увеличением потребности миокарда в кислороде), при длительном нахождении тела в неудобном положении, при глубоком дыхании на высоте вдоха;
– не купируются приемом нитроглицерина;
– усиливаются при пальпации грудины и/или грудной клетки по ходу межреберных промежутков.
Необходимо учитывать, что боль в области груди любого генеза (при невралгии, гастралгии, холецистите и др.) может провоцировать и усиливать имеющуюся стенокардию.
2.
При выявлении во время расспроса синдрома стенокардии напряжения для оценки его выраженности рекомендуется определить функциональный класс стенокардии в зависимости от переносимой физической нагрузки (табл. 1).

3.
• Во время сбора анамнеза для выявления факторов риска у пациента с подозрением на ИБС уточняются:
– факт курения в настоящее время или в прошлом;
– случаи сердечно-сосудистых заболеваний (ССЗ) и смерти от ССЗ у ближайших родственников пациента (отца, матери, родных братьев и сестер);
– наличие у пациента известных ему сопутствующих заболеваний (для оценки дополнительных рисков);
– предыдущие случаи обращения пациента за медицинской помощью и результаты таких обращений;
– наличие ранее зарегистрированных электрокардиограмм (ЭКГ), результатов других инструментальных исследований и заключений по этим исследованиям (для оценки изменений различных показателей в динамике);
– информация о принимаемых пациентом в настоящее время лекарствах (с целью коррекции терапии), обо всех препаратах, прием которых ранее был прекращен из-за непереносимости или неэффективности (для снижения риска аллергических и анафилактических реакций, а также оптимального выбора медикаментозных средств).
• В рамках физикального обследования всем пациентам с ИБС или подозрением на нее с целью выявления ряда признаков как основного, так и сопутствующих заболеваний, проводятся:
– измерение окружности талии и оценка индекса массы тела;
– перкуссия и аускультация сердца и легких;
– пальпация пульса на лучевых артериях и артериях тыльной поверхности стоп, подсчет частоты сердечных сокращений (ЧСС) и пульса;
– измерение АД по Короткову в положении пациента лежа, сидя и стоя, сравнение АД между руками;
– аускультация точек проекций сонных артерий, брюшной аорты, подвздошных артерий;
– пальпация живота, парастернальных точек и межреберных промежутков.
• Обычно физикальное обследование при неосложненной стабильной ИБС имеет малую специфичность. Иногда в процессе его проведения можно выявить некоторые факторы риска, например избыточную массу тела, сахарный диабет (признаки – расчесы, сухость и дряблость кожи, снижение кожной чувствительности). Очень важны признаки атеросклероза клапанов сердца, аорты, магистральных и периферических артерий: шум над проекциями сердца, брюшной аорты, сонных, почечных и бедренных артерий, наличие клиники перемежающейся хромоты, похолодание стоп, ослабление пульсации артерий и атрофия мышц нижних конечностей. Существенный фактор риска ИБС, выявляемый при физикальном обследовании, – повышение АД (












