Детский доктор №2 (6) / 2017
Сахарный диабет и энтеровирусные инфекции у детей: клинико-морфологические сопоставления
Дети, которые были инфицированы энтеровирусами, имеют повышенный риск развития сахарного диабета 1 типа. В связи с этим, врачам разных специальностей необходимо проявлять особую внимательность и настороженность в отношении энтеровирусной инфекции.
Сахарный диабет (СД) является одним из наиболее важных и сложных заболеваний современной медицины ввиду его широкого распространения, клинического полиморфизма и тяжести осложнений [1–6]. Летальность при СД выше в 2–3 раза по сравнению с больными без него. Всемирная организация здравоохранения характеризует инсулинозависимый СД (ИЗСД или СД 1-го типа) как эпидемию неинфекционного генеза из-за значительного роста среди детей и подростков [2–5]. Прогнозируется, что заболеваемость ИСЗД за период с 2005-го по 2020 г. детей младше 5 лет увеличится в 2 раза, а общая распространенность его у детей до 15 лет возрастет на 70%, поэтому госпитализация также увеличится [7].
Развитие СД сопровождается трех-, четырехкратным увеличением риска смерти от сердечно-сосудистых заболеваний (ССЗ) и уменьшением ожидаемой продолжительности жизни по сравнению с лицами, не имеющими СД. Возникающие кардиоваскулярные нарушения в детском возрасте при ИЗСД становятся основной причиной смертности у взрослых пациентов. Миокардиодистрофия в большинстве случаев приводит к развитию сердечной недостаточности, артериальной гипертензии (АГ), прогрессированию макро- и микрососудистых осложнений СД 1-го типа.
СД 1-го типа – это диффузный генерализованный патологический процесс, который поражает всю систему микроциркуляции, – микроангиопатия с нарушением метаболизма сердечной мышцы, изменение нервной регуляции сердца, развитие изменений в рамках кардиоренального синдрома и эндотелиальной дисфункции. Признанным механизмом повреждения миокарда при СД является уменьшение коронарного резерва вследствие гипергликемии (микроангиопатии), гипертриглицеридемии, эндотелиальной дисфункции.
СД является мощным и независимым фактором риска развития мерцательной аритмии и трепетания предсердий [8]. СД и мерцательная аритмия тесно связаны между собой по ряду факторов: ускоренному развитию атеросклероза с формированием фибросклероза с ишемизирующим воздействием на миокард, ремоделированием иннервации предсердий и других.
Известно, что в происхождении ИЗСД ведущую роль играют аутоиммунные механизмы повреждения эндокринной ткани поджелудочной железы, индуцированные вирусной инфекцией, на фоне генетически обусловленных нарушений иммунитета, которые приводят к гибели бета-клеток поджелудочной железы, абсолютному дефициту инсулина и нарушению утилизации глюкозы. Однако инфекционным факторам у больных, в частности у детей, уделялось мало внимания. В литературе имеются единичные сообщения о поражении сердца при СД инфекционного характера. Среди всех групп вирусов преимущество имеют энтеровирусы.
Вирусы Коксаки выделены и изучены были в 1948 г. Dolldorf и Sickles при обследовании больных в г. Коксаки (США). Коксаки вирусы в дальнейшем были разделены на 2 группы: А (23 серотипа) и В (6 серотипов). ЕСНО вирусы в 1951 г. выделены Enders, и, поскольку их роль в патологии человека не была ясна, их назвали «вирусами-сиротками» (Enteric cytopathogenic human orphan). На сегодняшний день описан 31 вирус данного семейства, 2/3 из которых патогенны для человека. Коварство инфекции заключается в том, что после перенесенной клинически выраженной или бессимптомной инфекции может наблюдаться длительное носительство. Большинство заболеваний передается воздушно-капельным путем и в меньшей степени фекально-оральным. Полвека назад была доказана передача инфекции через плаценту патологоанатомическими данными. У новорожденных описаны тяжелые формы поражения ЦНС (менингиты), энцефаломиокардиты, часто заканчивающиеся смертью.
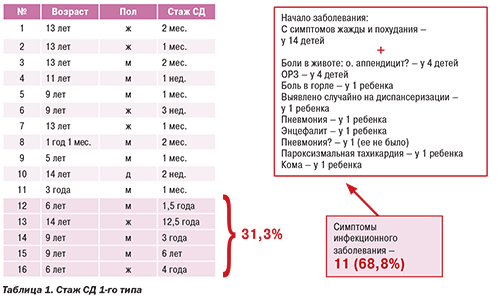
Клинический полиморфизм при энтеровирусной инфекции проявляется не только разнообразием клинических форм, но и тем, что у одного и того же больного данная инфекция может проявляться в различных вариантах. Описаны случаи с аритмогенной кардиопатией правого желудочка (АКПЖ) у 57 больных (средний возраст 48±12 лет). Результаты исследовани...












