Терапия №7 / 2019
Сартаны: от коррекции артериальной гипертензии к управлению сердечно-сосудистым риском
ФГБОУ ВО «Южно-Уральский государственный медицинский университет» Минздрава России, г. Челябинск
Блокаторы AT1-рецепторов – один из четырех классов препаратов для начальной терапии артериальной гипертензии. Эти препараты используются также в лечения хронической сердечной недостаточности и хронической болезни почек. Фимасартан – девятый и последний сартан, представляющий собой пиримидин-4(3H)-ОН производное лозартана, в котором заменено кольцо имидазола. Фимасартан является селективным антагонистом рецептора 1 типа ангиотензина II, что обеспечивает неконкурентное, непреодолимое (необратимое) связывание с этим рецептором. Доклинические исследования показали некоторые потенциальные плейотропные эффекты фимасартана, включая противовоспалительный и органопротективный. Во второй фазе клинических исследований при назначении в дозе 60–120 мг однократно фимасартан продемонстрировал 24-часовой антигипертензивный эффект и благоприятный профиль безопасности. В третьей фазе клинических исследований фимасартан по выраженности антигипертензивного эффекта не уступал лозартану и кандесартану и превосходил валсартан.
Появление блокаторов рецепторов 1 типа к ангиотензину II (БРА) стало новой вехой в истории лечения артериальной гипертензии (АГ) и расширило спектр возможностей персонализированной терапии, особенно при непереносимости ингибиторов ангиотензинпревращающего фермента (ИАПФ). БРА продемонстрировали превосходную антигипертензивную эффективность, отсутствие отрицательных метаболических эффектов и накопления брадикинина. Способность к активации рецепторов типа 2 ангиотензина II вызывает расширение vasa vasorum мелких сосудов и, по-видимому, способствует дополнительной кардио- и нефропротекции [1]. Во многих клинических исследованиях доказана польза сартанов в качестве препаратов для лечения АГ на разных этапах сердечно-сосудистого континуума, в разных клинических ситуациях. Согласно последним международным рекомендациям, блокаторы ренин-ангиотензин-альдостероновой системы (РААС) предпочтительны у больных АГ с микроальбуминурией, почечной дисфункцией и хроническим заболеванием почек (ХБП), метаболическим синдромом и сахарным диабетом (СД), атеросклерозом, стабильной стенокардией и перенесенным инфарктом миокарда (ИМ), фибрилляцией предсердий (ФП) и хронической сердечной недостаточностью (ХСН) без указания преимущества ИАПФ, как это было в предыдущих версиях [2, 3].
ИАПФ И БРА: АНТИГИПЕРТЕНЗИВНАЯ ЭФФЕКТИВНОСТЬ
В недавно опубликованной обзорной статье Messerli F.H. et al. (2018) высказано мнение, что длительный спор о превосходстве ИАПФ или БРА в лечении сердечно-сосудистых заболеваний стоит прекратить. Учитывая одинаковую эффективность в отношении исходов и меньшую частоту нежелательных явлений при приеме сартанов, в настоящее время не существует значимой причины считать ИАПФ средствами первой линии в лечении артериальной гипертензии.
Со времени исследования HOPE, результаты которого были опубликованы в 2000 г., полагали, что ИАПФ лучше предотвращают смертность у пациентов с ишемической болезнью сердца (ИБС), в то время как БРА связаны с более высоким риском ИМ. Контраргументом выступал тот факт, что ИАПФ были изучены в испытаниях десятки лет назад, когда лекарственные препараты для вторичной профилактики, например статины, широко не применялись [4].
Несмотря на различия в гипотензивной эффективности отдельных представителей БРА и ИАПФ внутри каждого класса, систематический обзор Кокрановской базы данных и метаанализы клинических испытаний обнаружили более выраженное снижение офисного систолического и диастолического артериального давления (АД) при использовании БРА по сравнению с ИАПФ (рис. 1) [5–7]. По данным амбулаторных измерений АД, гипотензивная эффективность БРА аналогична или даже выше, чем у ИАПФ (рис. 2) [8].
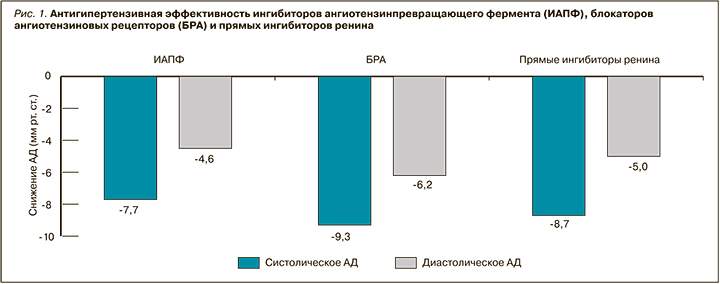
Недавние рандомизированные исследования показали превосходную эффективность азилсартана в сравнении с рамиприлом (снижение систолического офисного АД на 20,6 против 12,2 мм рт. ст.; р
В метаанализе 354 рандомизированных исследований M.R. Law et al. (2003) БРА лучше, чем ИАПФ, снижали систолическое АД, по данным офисных измерений (см. рис. 2), а также имели лучший показатель «доза–эффект». Прием БРА в средней терапевтической дозировке сопровождался снижением АД в среднем на 10 мм рт.ст. В то же время, чтобы добиться такого эффекта, требовалась почти вдвое большая доза ИАПФ [12].

ИАПФ И БРА: ВЛИЯНИЕ НА ИСХОДЫ
Метаанализ важнейших исследований с участием пациентов без сердечной недостаточности, включая HOPE, CAMELOT, ALLHAT и REACH, не подтверждает преимущество ИАПФ по влиянию на исходы. Так, в исследовании CAMELOT с участием 40 625 пациентов с ишемической болезнью сердца и АГ (91% случаев) частота первичной комбинированной конечной точки, включая сердечно-сосудистую смертность, нефатальный инфаркт миокарда, нефатальный инсульт или госпитализацию по сердечно-сосудистым причинам, была ниже при применении БРА, по сравнению с ИАПФ (29,2 vs. 33,4%; скорректированный относительный риск [ОР] составил 0,90 с 95% доверительным интервалом [ДИ]: 0,86–0,95; p
ПРИМЕНЕНИЕ ИНГИБИТОРОВ РААС У ОПРЕДЕЛЕННЫХ КАТЕГОРИЙ ПАЦИЕНТОВ
Пациенты с ИБС
У пациентов с ИБС и сохраненной систолической функцией левого желудочка превосходство ингибиторов АПФ над БРА нуждается в доказательствах. Фактически в исследовании CAMELOT [17] среди пациентов с ИБС эналаприл был хуже амлодипина и не лучше пла...












