Фарматека №3 / 2023
Современная практика липидснижающей фармакотерапии: выбор оптимальной фиксированной комбинации
1) Московский государственный медико-стоматологический университет им. А.И. Евдокимова, Москва, Россия;
2) Московский клинический научный центр им. А.С. Логинова ДЗМ, Россия
Сердечно-сосудистые заболевания (ССЗ) атеросклеротического генеза по-прежнему остаются ведущей причиной смертности и инвалидизации среди населения многих стран мира. Ключевое значение для снижения риска развития сердечно-сосудистых осложнений и неблагоприятных исходов у пациентов с ССЗ имеет контроль кардиоваскулярных факторов риска. В статье обсуждаются распространенность и значимость факторов риска ССЗ. Подчеркнут значимый рост распространенности таких существенных факторов риска ССЗ, как сахарный диабет 2 типа и избыточная масса тела/ожирение. В повседневной клинической практике врачи сталкиваются с различными нарушениями липидного обмена. Дислипидемия признается ведущим фактором риска атеросклероза. Обсуждаются терапевтические мишени липидснижающей терапии, оптимальные значения липидных параметров в зависимости от категории риска, вопросы проведения гиполипидемической терапии. Раскрыты механизмы действия статинов и фибратов. Рассматривается стратегия комбинированной гиполипидемической терапии как способ снижения резидуального риска. Упрощение терапевтических схем с помощью фиксированной комбинации розувастатина и фенофибрата повышает приверженность пациентов лечению и его результат.
Введение
Несмотря на достигнутые успехи в борьбе с сердечно-сосудистыми заболеваниями (ССЗ) атеросклеротического генеза, они по-прежнему остаются ведущей причиной смертности и инвалидизации населения многих стран, требуют колоссальных экономических затрат и представляют одну из главных угроз устойчивому мировому развитию в XXI в. [1–3].
Более четырех из пяти смертей от ССЗ происходят в результате инфаркта миокарда и инсульта, причем треть из этих случаев смерти носит преждевременный характер и отмечается среди людей в возрасте до 70 лет [4]. Согласно мнению экспертов ВОЗ, большинство преждевременных смертей от ССЗ может быть предотвращено путем изменения образа жизни (правильный рацион питания, прекращение употребления табака, уменьшение потребления соли, потребление фруктов и овощей, регулярная физическая активность, отказ от вредного употребления алкоголя). К сожалению, распространенность нездорового образа жизни высока в современном обществе (избыточный вес/ожирение, гиподинамия, табакокурение, злоупотребление алкоголем), а факторы сердечно-сосудистого риска недостаточно активно модифицируются, в т.ч. у пациентов, которые считаются подверженными высокому и очень высокому сердечно-сосудистому риску (ССР) [5, 6].
Факторы риска ССЗ
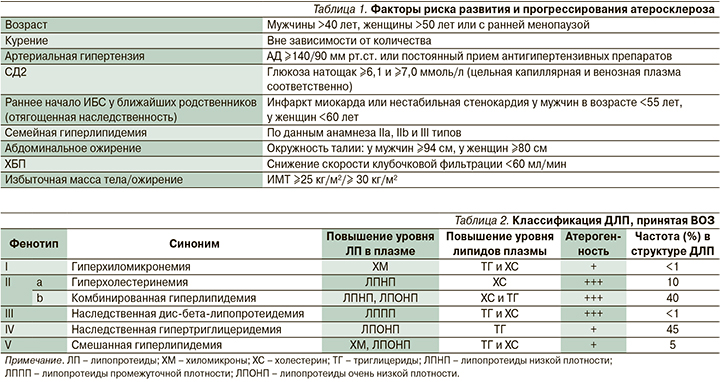
Первостепенное значение для снижения риска развития сердечно-сосудистых осложнений (ССО) и неблагоприятных исходов у пациентов с ССЗ имеет контроль кардиоваскулярных факторов риска (ФР; табл. 1) [1, 6, 7]. Крайне важно максимально раннее выявление и соответствующая коррекция имеющихся метаболических нарушений, особенно у лиц группы высокого риска (сахарный диабет 2 типа [СД2], артериальная гипертензия, атерогенная ДЛП, ожирение, хроническая болезнь почек [ХБП], неалкогольная жировая болезнь печени [НАЖБП]) [4, 7].
В РФ среди населения сохраняется высокая распространенность ФР, в т.ч. среди пациентов с очень высоким ССР [6]. Согласно исследованию EUROASPIRE, V, в популяции пациентов с очень высоким ССР на отдаленном этапе после перенесенных острого инфаркта миокарда, острого коронарного синдрома и/или вмешательств по реваскуляризации миокарда курить продолжали 18,5% российских пациентов, частота избыточной массы тела или ожирения составила 85,4 и 81,7%, абдоминального ожирения – 60,4 и 58,5%. Менее половины пациентов достигали уровня гликированного гемоглобина (HbA1c) <7% (49,1% мужчин, 44,1% женщин) [8].
ДЛП признается ведущим ФР атеросклероза [6, 9–11]. Существуют различные виды ДЛП, которые могут быть обусловлены как приобретенными (вторичными), так и наследственными (первичными) состояниями.
В соответствии с классификацией Д. Фредриксона (ВОЗ, 1970) выделяют следующие фенотипы гиперлипопротеинемий с присущими каждому из них частотой, определенными соотношениями различных классов липидов, липопротеидов и вкладом атерогенности (табл. 2) [12]. Согласно оценкам, более половины взрослого населения во всем мире страдают ДЛП; широко распространенным нарушением липидного профиля является смешанная (комбинированная) атерогенная ДЛП [11, 13–15].
В настоящее время для оценки прогноза и эффективности лечения сохраняет ведущую роль ХС-ЛПНП. Этот показатель является основной мишенью липидснижаюшей терапии, а достижение целевого уровня ХС-ЛПНП – ключевое условие улучшения течения и прогноза у пациентов с ССЗ [1, 15]. Снижение уровня ХС-ЛПНП на каждые 1,0 ммоль/л соответствует снижению заболеваемости и смертности, связанных с ССЗ, на 22%. Вместе с тем, согласно исследованию EUROASPIRE, V, частота достижения целевого уровня ХС-ЛПНП пациентами с ишемической болезнью сердца (ИБС), получающими гиполипидемическую терапию, остается низкой как в России (30,2%), так и в общей популяции исследования (32,0%), что, по-видимому, свидетельствует об использовании недостаточно эффективных препаратов, недостаточных доз лекарственных средств и редком назначении комбинированной гиполипидемической терапии [8, 16].
Сахарный диабет 2 типа как фактор риска ССЗ
К сожалению, в современном обществе отмечается значимый рост распространенности таких существенных ФР ССЗ, как СД2 и избыточная масса тела/ожирение (табл. 2) [6, 14, 17, 18]. По данным Федерального регистра СД, в РФ на 01.01.2022 состояли на диспансерном учете 4 871 863 человека (3,34% населения), из них 92,3% (4 498 826) с СД2 [19]. ССР возрастает уже на этапе ранних нарушений углеводного обмена, согласно данным исследования NATION, в РФ численность таких пациентов с преддиабетом составила более 20,7 млн (19,3%) [20]. СД2 приводит к раннему развитию, увеличивает тяжесть, ухудшает течение, видоизменяет клинические проявления ССЗ; типично распространенное поражение всего сосудистого русла [11, 18, 21]. Смертность от ССЗ у пациентов с СД2 в 2–4 раза выше, чем у пациентов с нормогликемией; 80% летальных исходов обусловлены проявлениями атеросклероза, а ¾ из них – ИБС. Важно отметить, что при СД2 безболевая («немая») ишемия миокарда наблюдается в 2–7 раз чаще, чем у пациентов с нормальной толерантностью к глюкозе [21, 22].
Высокая распространенность сердечно-сосудист...
7%>











