Фарматека №4 / 2019
Современные подходы к диагностике и лечению акромегалии
1) Эндокринологический диспансер Департамента здравоохранения г. Москвы, Россия;
2) ГКБ им. В.В. Вересаева Департамента здравоохранения г. Москвы, Россия
Акромегалия – тяжелое хроническое нейроэндокринное заболевание, требующее своевременной адекватной диагностики и терапии. В диагностике акромегалии ключевую роль занимают определение уровня инсулиноподобного фактор роста-1 и гормона роста, а также нейровизуализация. В лечении акромегалии средством выбора является хирургическое вмешательство. В отсутствие хирургической перспективы или нерадикальности проведенного оперативного вмешательства показано использование лекарственных средств. Аналоги соматостатина (АСС) на сегодняшний день – наиболее эффективное средство медикаментозного контроля секреторной и пролиферативной опухолевой активности. В случае возникновения резистентности к АСС возможен перевод на другой АСС, повышение дозы АСС или добавление к АСС агонистов дофамина, антагониста рецепторов гормона роста.
Для цитирования: Анциферов М.Б., Алексеева Т.М., Андреева А.В. Современные подходы к диагностике и лечению акромегалии. Фарматека. 2019;26(4):100–4. DOI: https://dx.doi.org/10.18565/pharmateca.2019.4.100-104
Введение
Акромегалия (АМ) – тяжелое хроническое нейроэндокринное заболевание, обусловленное хронической гиперпродукцией гормона роста, сопровождающееся рядом сопутствующих состояний, приводящее к ранней инвалидизации и преждевременной смерти [1].
АМ характеризуется прогрессирующей инвалидизацией и сокращением продолжительности жизни. Смертность среди больных АМ в 10 раз выше, чем в популяции. Приблизительно 50% нелеченых больных умирают в возрасте до 50 лет. К основным причинам повышенной смертности и сокращения продолжительности жизни относятся осложнения, вызванные длительной гиперпродукцией гормона роста: сердечно-сосудистая патология, диабет и его осложнения, заболевания органов дыхания, злокачественные новообразования желудочно-кишечного тракта и некоторые другие. В свою очередь своевременная диагностика и адекватное лечение АМ позволяют сокращать риск смертности в 2–5 раз [2].
Диагностика АМ
Первоначальный диагноз АМ обычно основывается на клинической симптоматике (рис. 1). Вследствие медленного развития физикальных изменений заболевание может оставаться нераспознанным в период от 4 до 15 лет после возникновения. Чаще всего АМ диагностируется в достаточно зрелом возрасте. Последние эпидемиологические данные подтверждают растущую выявляемость данного заболевания, одновременно подчеркивая частоту варианта с субклиническим течением. При выявлении ряда клинических симптомов, подозрительных на АМ, следующим этапом является проведение лабораторных исследований.
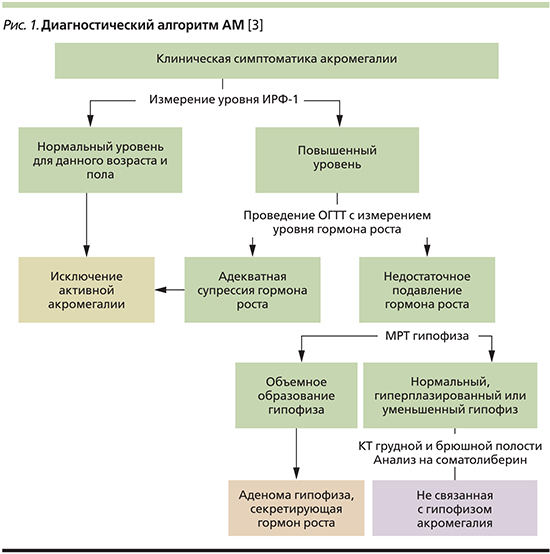
Лабораторную диагностику следует начинать с определения уровня инсулиноподобного фактора роста-1 (ИФР-1). Этот показатель является надежным маркером для диагностики, мониторинга и особенно скрининга АМ. Крайне важно, что уровень ИФР-1 может быть определен в любое время дня. Взятие крови натощак не является обязательным. Рекомендуется использование одной и той же лабораторной методики для повторных определений содержания ИФР-1 у каждого конкретного пациента ввиду расхождения показателей между различными лабораториями.
При высоком уровне ИФР-1 необходимо провести анализ уровня гормона роста с применением орального глюкозотолерантного теста – ОГТТ (75 г глюкозы per os с исследованием уровня соматотропного гормона [СТГ] каждые 30 минут в течение 2 часов). Нормальные показатели СТГ/ОГТТ – менее 1 нг/мл после нагрузки глюкозой в любой из 5 точек кроме базальной.
В целом уровни СТГ и ИФР-1 тесно коррелируют друг с другом. Однако до 30% больных имеют расхождения данных показателей. Наиболее частым вариантом является сочетание повышенного уровня ИФР-1 с нормальными уровнями СТГ, что, вероятнее всего, отражает начало заболевания. Значительно реже встречаются повышенные уровни СТГ (как базальные, так и в ходе ОГТТ) с нормальным показателем ИФР-1. Такое расхождение может быть связано с неправильной стандартизацией проб, влиянием возраста, гонадного статуса, генетическими различиями связывающих белков и наконец – стрессом во время забора проб крови. Нельзя также забывать о других заболеваниях, связанных с нарушениями продукции и метаболической активности гормона роста при таком лабораторном ответе (таких, как синдром Ларона). Но в таком случае первоочередной должна оставаться клиническая картина. Если степень расхождения показателей существенна и имеются клинические признаки, дающие веские основания заподозрить АМ, абсолютно оправданно проведение повторных лабораторных тестов.
Дополнительно с целью выявления смешанной (СТГ/пролактин-секретирующей) аденомы гипофиза определяют уровень пролактина, для исключения гипопитуитаризма – адренокортикотропный гормон, кортизол, тиреотропный гормон, свободный тироксин (Т4св.), лютеотропный гормон, фолликулостимулирующий гормон, тестостерон,












