Акушерство и Гинекология №11 / 2022
Современные представления о ВПЧ как о мультифакторном предикторе развития плоскоклеточных интраэпителиальных поражений шейки матки
1) ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России, Москва, Россия;
2) ФГАОУ ВО «Российский национальный исследовательский медицинский университет имени Н.И. Пирогова» Минздрава России, Москва Россия
В настоящее время одной из актуальных проблем мирового здравоохранения являются ассоциированные с вирусом папилломы человека (ВПЧ) заболевания шейки матки. В связи с высокой диагностической эффективностью тестирование на ВПЧ относится к скрининговым методам рака шейки матки. На сегодняшний день пристальное внимание уделяется определению генотипа ВПЧ. Общепринятой является классификация ВПЧ на генотипы высокого и низкого онкогенного риска, при этом в клинической практике наиболее распространено мнение, что 16 и 18 генотипы ВПЧ обладают наибольшим риском развития и прогрессии предраковых заболеваний шейки матки. Однако согласно последним наблюдениям во многих странах эта позиция требует пересмотра, так как другие генотипы ВПЧ, такие как 31, 33 или 51, встречаются в большем проценте случаев по сравнению с 18 генотипом и чаще ассоциируются с плоскоклеточными интраэпителиальными поражениями (SIL). Тем не менее, более детальное изучение факторов ВПЧ-инфекции является перспективным направлением, так как многие аспекты, такие как определение вирусной нагрузки ВПЧ и географические особенности распределения различных генотипов, до сих пор остаются малоизученными. Кроме того, международное сообщество не пришло к единой позиции касательно выявления в одном образце нескольких генотипов ВПЧ. Результаты многих современных исследований по этой проблеме часто приводят к диаметрально противоположным выводам. Результат ВПЧ-теста оказывает большое влияние на выбор дальнейшей тактики поведения пациенток с поражениями шейки матки, и правильная интерпретация результатов тестирования и последующая их экстраполяция на каждый клинический случай имеет чрезвычайно важное значение.
Заключение: Таким образом, ВПЧ – мультифакторный предиктор развития поражений шейки матки, и правильная интерпретация, а также последующая экстраполяция результатов ВПЧ-теста на каждый определенный клинический случай возможна только благодаря комплексной оценке факторов папилломавирусной инфекции.
Согласно последним статистическим данным рак шейки матки (РШМ) продолжает занимать лидирующие позиции в структуре женской онкологической заболеваемости. Только за 2020 г. в Российской Федерации было выявлено более 15 тыс. новых случаев РШМ [1]. При этом наибольший удельный вес заболеваемости приходится на женщин репродуктивного возраста – 30–34 лет. Эти данные согласуются и с общемировой тенденцией. Так, в рекомендациях Всемирной Организации Здравоохранения (ВОЗ) 2021 г. сообщается о том, что в 2020 г. рост заболеваемости РШМ составил 6%, а смертности – 9% по сравнению с 2019 г. [2].
Как известно, основным этиологическим фактором развития РШМ является вирус папилломы человека (ВПЧ). В настоящее время считается, что практически в 100% случаев РШМ ассоциирован с ВПЧ [3]. Рак шейки матки – один из немногих видов рака, для которого существуют рекомендации по скринингу среди населения. Скрининг РШМ обладает высокой эффективностью в силу длительного периода предраковых заболеваний, возможности эффективного их лечения и наличия достаточно чувствительных и специфичных методов диагностики. Так, в рамках скрининга РШМ наравне с цитологическим методом исследования применяется и тестирование на ВПЧ.
На сегодняшний день в мире выявлено более 200 генотипов ВПЧ, которые принято делить на 2 категории: ВПЧ высокого и низкого канцерогенного риска. Согласно российским клиническим рекомендациям к ВПЧ высокого канцерогенного риска (ВПЧ ВКР) относятся 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68 генотипы [4]. Разные генотипы ВПЧ характеризуются разной распространенностью как в структуре заболеваемости предраковыми заболеваниями шейки матки – HSIL (плоскоклеточные интраэпителиальные поражения высокой степени), так и среди плоскоклеточных интраэпителиальных поражений легкой степени – LSIL. Так, по данным разных авторов 16, 18, 31, 33, 52 генотипы ВПЧ встречаются значительно чаще и ассоциируются с более агрессивным течением по сравнению с остальными типами ВПЧ [3, 5–7]. При этом также следует отметить, что до 70% РШМ во всем мире вызывается ВПЧ 16 и 18 типов [8]. В крупном систематическом обзоре и метаанализе M. Farahmand et al. (2020), включающем в себя 62 статьи и данные 21 402 пациенток, было проведено изучение распределения генотипов ВПЧ среди женщин преимущественно африканского и азиатского регионов [8]. Обращает на себя внимание широкая диагностическая панель, включающая 52 генотипа ВПЧ (рис. 1).
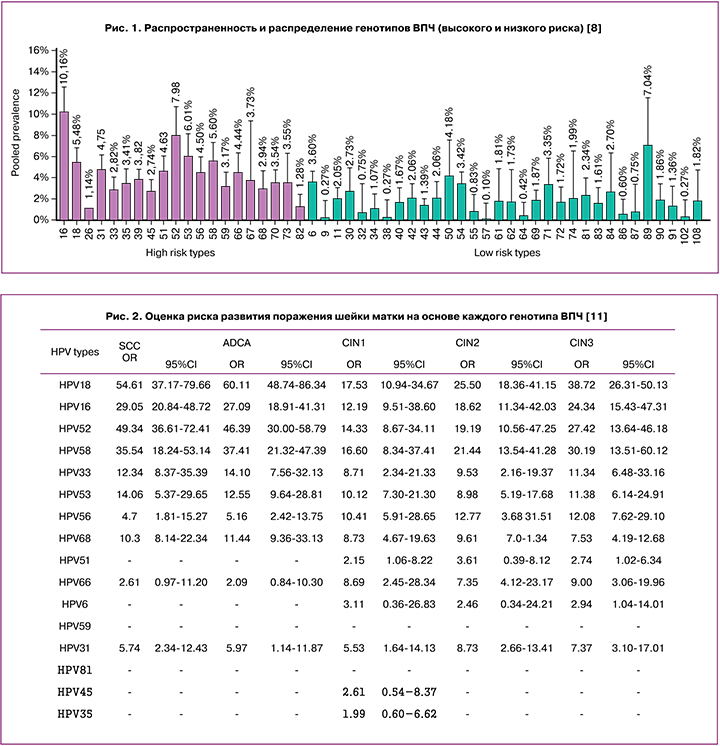
Так, среди ВПЧ высокого канцерогенного риска наиболее распространенными типами явились 16 (10,1%), 52 (7,9%), 53 (6,0%), 58 (5,6%), 18 (5,4%) и 31 (4,75%); ВПЧ низкого канцерогенного риска так же часто наблюдались, и среди них наиболее часто выявляемыми были 89 (7,0%), 50 (4,1%), 6 (3,6%), 54 (3,4%) и 71 (3,3%) типы ВПЧ [8]. Эти данные согласуются с результатами недавно опубликованного систематического обзора A. Seyoum et al. (2022), где также отмечается особая роль 16, 18 и 52 типов ВПЧ в общей структуре распространенности ВПЧ. Показано, что среди 3 075 пациенток из 19 стран африканского континента 16 генотип ВПЧ был обнаружен в 13,8% всех случаев, 52 – в 9,9%, а 16 – в 9,0% [9]. Генотипирование ВПЧ является чрезвычайно важным в силу того, что даже среди группы высокого канцерогенного риска такие типы ВПЧ как 16, 18, 52, 31 ассоциируются со значительно менее благоприятным прогнозом в отношении пред...












