Клиническая Нефрология №3 / 2011
Стероид-резистентный нефротический синдром у детей: данные работы одного центра
ГУ “Институт нефрологии” АМН Украины; Киев, Украина; Стокгольмский университет; Стокгольм, Швеция
Цель. Изучение выживаемости больных со стероид-резистентным вариантом гломерулонефрита с нефротическим синдромом (СР НС) на Украине, выявление факторов риска развития хронической почечной недостаточности (ХПН) у данной категории больных.
Материал и методы. У 646 детей с СР НС проанализированы особенности течения заболевания и его исходов с учетом сроков госпитализаций (1980–2000 и 2001–2006).
Результаты. Выявлены качественные изменения клинической и морфологической картины СР НС у детей в 2001–2006 гг. Определены предикторы развития ХПН в 1980–2000-е гг. – наличие нарушения функции почек в начале заболевания и артериальная гипертензия (p = 0,001). В 2001–2006 гг. документировано снижение кумулятивной возможности развития ХПН в эти годы до 27,7 % (с 39,7 % в 1980–2000 гг., p = 0,008), но обнаружен высокий риск развития ХПН у мальчиков в возрасте 3–6 лет.
Заключение. Динамика почечной выживаемости больных стероид-резистентным нефротическим синдромом требует адаптации к современным условиям протоколов иммуносупрессивной терапии.
Введение
Нефротический синдром (НС) относится к редким, но тяжелым вариантам гломерулопатий у детей. Его распространенность составляет 1,9–2,6 на 100 тыс. детского населения [1–4]. Этническая гомогенность украинской популяции позволяет предположить, что уровень НС в нашей стране приближается к той же цифре. В большинстве случаев дети с НС являются чувствительными к стандартному лечению глюкокортикоидами (ГК) и заболевание у них имеет благоприятное течение [1, 5, 6]. Отсутствие ответа на ГК или стероид-резистентность (СР), наблюдаемое в 10–20 % случаев, ассоциируется с высоким риском развития хронической почечной недостаточности (ХПН) [2, 7]. Главной проблемой формирования сохраняющей и адекватной терапевтической стратегии при НС является гетерогенность течения СР и стероид-чувствительных (СЧ) вариантов заболевания при схожести клинических признаков и гистологической картины. Однако если при наличии СЧ существующие сегодня программы терапии можно считать стандартизованными, то поиск путей оптимизации лечения СР НС продолжается, при этом постоянно анализируется эффективность разных комбинаций иммунотропных препаратов и сроков их использования [3, 5, 8–12]. Определение факторов прогнозирования СР, идентификация факторов риска развития ХПН на ранних стадиях заболевания имеют важное значение для клинической нефрологии [3, 4, 10, 11, 13–15]. Целью настоящей работы стало исследование функции выживания у больных с СР-вариантом гломерулонефрита (ГН) с НС в Украине, выявление факторов риска развития ХПН у данной категории больных.
Материал и методы
Дизайн исследования – динамическое ретроспективное, объект – пациенты с СР НС, наблюдавшиеся в клинике детской нефрологии ГУ “Институт нефрологии” АМН Украины (клиническая база – ДКБ № 7 Киева) в 1980–2006 гг. на протяжении не менее трех лет.
Диагноз заболевания был установлен при наличии клинико-лабораторного симптомокомплекса НС – протеинурии (> 3 г/сут, в младшей возрастной группе > 1 г/м2), гипоальбуминемии (< 25 г/л), гиперхолестеринемии (> 6,5 ммоль/л), отеков. Гематурия диагностована при эритроцитурии > 5000
(в 1 мл утренней мочи из средней порции), гипертензия – при повышении артериального давления (систолического и/или диастолического) > 95th перцентилей с учетом возраста, пола больного и весового коэффициента. Нарушение функции почек начального периода (НФП) документировано при увеличении уровня сывороточного креатинина (100–460 μмоль/л), сопровождавшемся снижением скорости клубочковой фильтрации по Schwartz [16]. Развитие ХПН подтверждалось при замедлении клубочковой фильтрации < 60 мл/мин/1,73 м2 на протяжении трех месяцев и более (хроническое заболевание почек III ст. и выше).
Все больные получили комбинированную иммуносупрессивную терапию (алгоритм терапии представлен на рис. 1) [17].
В индукционной терапии применялись ГК в течение 6 недель (в дозе по преднизолону 1,5–2,0 мг/кг/сут в 2–3 приема, не более 50 мг/сут). Затем дозу снижали до половинной (каждые сутки на 5 мг) и пациентов переводили на поддерживающую терапию в альтернирующем (через день) или интермиттирующем (три последовательных дня в неделю) режиме. Начальная поддерживающая доза ГК составляла 30–50 % от максимальной (12,5–17,5 мг в зависимости от веса ребенка) и снижалась на
2,5 мг каждые 6–8 недель до 5 мг.
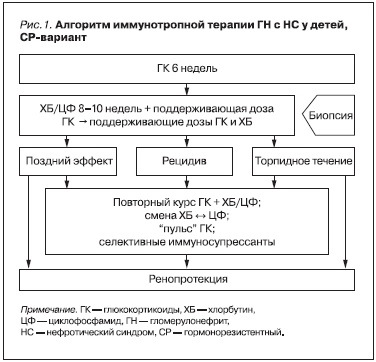
Отсутствие нормализации анализов мочи на фоне максимальных доз препарата в течение 6 недель расценивалось как СР (частичная или полная). В ряде случаев в протокол лечения был включен метилпреднизолон в виде “пульс”-терапии (препарат вводили внутривенно в дозе 20–30 мг/кг/сут, не более 1 г на введение через день три раза) [18].
В качестве первой линии ЦС при СР НС использовались алкилирующие агенты (хлорбутин – ХБ или циклофосфамид – ЦФ) в максим...>












