Кардиология №9 / 2014
Влияние лекарственных форм петлевого диуретика с различной скоростью высвобождения на ранний и отсроченный прогноз у пациентов с декомпенсацией кровообращения
ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава РФ, 117997 Москва, ул. Островитянова, 1
Попытки оптимизировать лечение декомпенсации кровообращения (ДК) в последнее десятилетие связаны с надеждой на создание принципиально новых препаратов. Исследование препаратов, влияющих, как правило, на отдельные механизмы развития синдрома ДК (Tezosentan — коротко действующий антагонист эндотелиновых рецепторов, внутривенно; Levosimendan — cенситизатор кальция, влияющий на величину и выраженность зоны «оглушенных» кардиомиоцитов после реперфузии; Tolvaptan — блокатор рецепторов V2; Rolofylline — антагонист аденозиновых рецепторов А1; Serelaxin — стимулятор релаксиновых рецепторов RXFP-1), уменьшая выраженность таких симптомов, как отеки, одышка и т.д., не повлияло на смертность. Важно отметить, что все исследуемые препараты назначались в дополнение к базовой терапии по сравнении с плацебо. Таким образом, именно эффект базовой терапии в коррекции синдрома ДК неоспорим и остается фундаментальным способом лечения ДК. Основным препаратом базовой терапии являются петлевые диуретики. Подтверждением тому служит частота назначения петлевых диуретиков: по данным ADHF National Registry [1], она достигает 90%, а по данным отечественного «Павловского регистра» [2] — 78%. Широкое применение петлевых диуретиков оправдано и понятно, поскольку быстро и эффективно уменьшает одышку, отеки и улучшает самочувствие пациента [3]. В современных рекомендациях по лечению синдрома ДК не приводятся конкретные дозы мочегонных препаратов (рекомендуется достигать дозы, поддерживающие эуволюмический статус пациента), позволивших в большинстве случаев соблюсти баланс между эффективностью и безопасностью [4] как в остром, так и в отдаленном периодах лечения ДК. Большинство рекомендаций имеет невысокий уровень доказанности С. Такое состояние дел привело к широкой дискуссии по целому ряду вопросов мочегонной терапии: «эффективность высоких или низких доз?»; «способ введения — болюсно или пролонгированно?»; «начало с комбинированной терапии или с одного препарата?». Наиболее остро ведется дискуссия по вопросу способа введения препарата — болюсно или пролонгированно [5—7]. По сути обсуждается вопрос о влиянии продолжительности нахождения мочегонного препарата в системном кровотоке на исходы ДК. В рамках такой дискуссии целесообразно проанализировать вопрос о влиянии на исходы ДК двух лекарственных форм одного препарата: торасемид IR и торасемид SR. Торасемид SR отличается отсутствием пикообразного нарастания концентрации в крови, увеличением периода высвобождения активного вещества до 600 мин, меньшей реабсорбцией натрия, бóльшим натрийурезом.
 Цель исследования: сравнить влияние двух лекарственных форм одного петлевого диуретика торасемида — торасемида IR и торасемида SR на течение острого периода синдрома ДК.
Цель исследования: сравнить влияние двух лекарственных форм одного петлевого диуретика торасемида — торасемида IR и торасемида SR на течение острого периода синдрома ДК.
Этическая экспертиза. Исследование прошло этическую экспертизу и разрешено к проведению 24.05.2012, протокол № 234 Этическим комитетом РНИМУ им. Н.И. Пирогова.
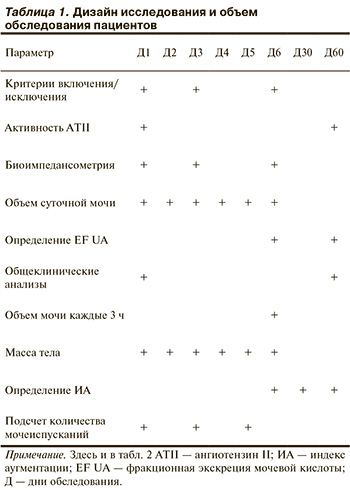
Материал и методы
Исследование выполнено в рамках регистра «Павловский регистр» [2]. В рамках регистра сформированы 2 группы пациентов с синдромом ДК, сопоставимые по основным клиническим показателям.
Суммарное число рандомизированных пациентов — 59, скрининг прошли 567 пациентов. Окончательному анализу доступны данные 54 пациентов (4 пациента исключены после рандомизации в связи с тем, что им понадобилось внутривенное введение диуретиков, 1 умер в первые 6 сут наблюдения).
Критерии включения: систолическая сердечная недостаточность (фракция выброса — ФВ от 30 до 35%), ишемическая или гипертоническая этиология и длительность хронической сердечной недостаточности (ХСН) от 8 до 10 лет; скорость клубочковой фильтрации (СКФ) от 30 до 59 мл/мин/1,73 м2, постоянная амбулаторная терапия, соответствующая национальным рекомендациям 2013 г. (учитывали факт назначения препаратов рекомендованных классов), поступление в стационар по поводу декомпенсации ХСН; отсутствие асцита и анасарки; возможное наличие гидроторакса, по объему не выше VII межреберья в правой плевральной полости. По решению врача пациенты подлежали терапии мочегонными препаратами в таблетках.
Строгий отбор пациентов позволял, по нашему мнению, минимизировать трудно учитываемые побочные воздействия на проводимую мочегонную терапию. Основной клинической характеристикой пациентов, включенных в исследование, был комплекс параметров, укладывающихся в характеристику «влажный и теплый». Под термином «влажный» понимают проявление застоя в малом круге кровообращения (влажные хрипы), а под термином «теплый» – отсутствие холодного цианоза, т.е. нарушений перфузии.
Критерии исключения: возраст <18 лет, дилатационная кардиомиопатия, гипертрофическая кардиомиопатия, ревматические и другие пороки сердца, алкогольный генез ХСН, СКФ <30 мл/мин/1,73 м2, уровень альбуминурии ≥AII, выраженный отечный синдром (асцит, ортопноэ, анасарка, выраженный гидроторакс), симптомокомплекс «мокрый—холодный».
Всем пациентам в стационаре проводили лечение согласно рекомендациям ОССН от 2013 г. (обязательно на...












