Акушерство и Гинекология №8 / 2014
Влияние пола плода на систему ангиогенных факторов и цитокинов у женщин во II-III триместрах физиологической и осложненной беременности
ФГБУ Ростовский научно-исследовательский институт акушерства и педиатрии Минздрава России
Цель. Изучение особенностей системы ангиогенных факторов и цитокинов у женщин в динамике физиологической беременности и при плацентарной недостаточности в зависимости от пола плода.
Материал и методы. Обследованы 390 женщин с физиологическим течением беременности (1-я группа), из них 203 женщины с плодами мужского пола, 187 с плодами женского пола, и 345 женщин с плацентарной недостаточностью и задержкой роста плода (2-я группа), из которых 176 женщин с плодами мужского пола и 169 беременных с плодами женского пола. В сыворотке крови методом иммуноферментного анализа определяли уровень сосудисто-эндотелиального фактора роста-А (СЭФР-А), эпидермального фактора роста (ЭФР), фактора роста плаценты (ФРП), эндотелина-1 (ЭТ-1), фактора некроза опухоли-α (ФНО-α) и интерлейкинов (ИЛ-1, ИЛ-6, ИЛ-10, ИЛ-12) во II и III триместрах беременности.
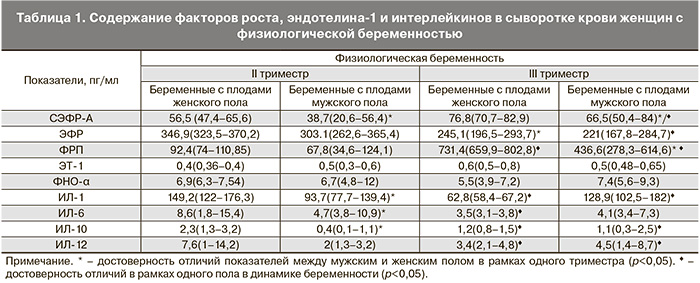
Результаты. Выявлены достоверные различия изученных показателей у беременных в обеих группах в зависимости от срока гестации и пола плода. Установлены достоверные отличия в содержании факторов роста, ЭТ-1 и цитокинов с учетом пола плода, свидетельствующие о существовании системных особенностей и анатомо-функциональной гетерохронии маточно-плацентарно-плодового комплекса.
Заключение. При физиологическом и осложненном течении беременности для каждого триместра характерно определенное соотношение абсолютных уровней СЭФР-А, ЭФР, ФРП, ЭТ-1, ФНО-α, ИЛ-1, ИЛ-6, ИЛ-10, ИЛ-12 в зависимости от пола плода. У беременных с плодами женского пола во II и III триместрах как физиологической, так и осложненной беременности регистрируется более высокий уровень ангиогенных факторов (СЭФР-А, ЭФР, ФРП, ЭТ-1) и цитокинов (ФНО-α, ИЛ-1, ИЛ-10, ИЛ-12).
В последние годы системе сосудисто-эндотелиальных факторов роста уделяется большое внимание, поскольку от ее функционирования в значительной степени зависит жизнеобеспечение системы «мать-плацента-плод», в сосудистой системе которой, а именно в участке имплантации, запускается важнейший биологический процесс, получивший название «ангиогенез» [1]. Именно с ангиогенезом связано нормальное развитие сосудистой сети и формирование плаценты. Отклонения в формировании сосудистой сети являются ведущим компонентом в патогенезе основных акушерских осложнений [2].
В современной научной литературе описано, что развитие беременности невозможно без четкого функционирования плацентарной сосудистой системы, формирование которой регулируется, наряду с другими внутриклеточными компонентами, факторами роста. Факторы роста представлены несколькими семействами пептидов и белков, которые вовлечены в паракринную, интракринную и аутокринную регуляцию клеточных реакций за счет связывания со специфическими рецепторами клеточной поверхности [3]. Рецепторы факторов роста расположены на поверхности наружной мембраны клеток. Взаимодействие факторов роста со специфичным рецептором вызывает изменение его конфигурации и активацию, что служит пусковым сигналом для реализации митогенного эффекта [1]. Адекватность деятельности системы сосудисто-эдотелиальных факторов роста в процессе беременности во многом влияет на процессы в маточно-плацентарно-плодовом комплексе. Очевидно, что, в свою очередь, гарантом успешного течения гестационного процесса, нормального внутриутробного развития плода и благоприятного исхода родов является адекватное функционирование маточно-плацентарной и плодово-плацентарной гемодинамики. Адаптация маточного кровотока к возрастающим потребностям плода осуществляется за счет вазодилатации и развития новых сосудов [1].
Нарушение экспрессии ангиогенных факторов: сосудисто-эндотелиального фактора роста-А (СЭФР-А), эпидермального фактора роста (ЭФР), фактора роста плаценты (ФРП), эндотелина-1 (ЭТ-1), а также важного регуляторного цитокина – фактора некроза опухоли-α (ФНО-α) является универсальным патогенетическим механизмом развития основных осложнений беременности [1]. Следовательно, ангиогенез – комплексный процесс, который при акушерских осложнениях, в том числе при плацентарной недостаточности (ПН) и задержке роста плода (ЗРП), сопровождается значительными нарушениями.
Важное значение для развития и физиологического течения беременности имеет еще одна группа полипептидных медиаторов – цитокины, среди которых выделяют про- и противовоспалительные, регуляторы клеточного и гуморального иммунитета. Цитокины активно участвуют в формировании иммунного ответа матери, и осуществляют связь между основными системами организма (нервной, иммунной, эндокринной) [4].
Однако при рассмотрении функциональных процессов в системе «мать-плацента-плод» и, в частности, совокупности сосудисто-эндотелиальных факторов и цитокинов, не учитывается важный аспект: подсистема «плод», являющаяся носителем генетически детерминированного признака – пола плода, роль которого в формировании особенностей течения беременности представляет большой научный интерес [5].
Цель исследования: изучение особенностей системы ангиогенных факторов и цитокинов в динамике физиологической и осложненной беременности во II и III триместрах в зависимости от пола плода.
Материал и методы исследования
Обследованы 390 женщин с физиологическим течением беременности, составившие 1-ю клиническую группу, из них 203 женщины – с плодами мужского пола, 187 – с плодами женского пола, и 345 женщин с ПН и ЗРП, включенные во 2-ю клиническую группу (176 женщин – с плодами мужского пола и 169 – с плодами женского пола), наблюдавшиеся в поликлиническом отделении ФГБУ Ростовский НИИ акушерства и педиатрии по системе «Акушерский мониторинг».
Исследование параметров биометрии и пола плода, а также маточной и плодовой гемодинамики осуществляли при помощи двумерного ультразвукового и допплерометрического исследования (УЗ-прибор «Toshiba (Eccocee) SSA-340» (Япония), 3,5 МГц, с цветным допплеровским картированием (регистрационное удостоверение ФС № 2005/1686). Определение уровня СЭФР-А, ЭФР, ФРП, ЭТ-1, ФНО-α, ИЛ-1, ИЛ-6, ИЛ-10, ИЛ-12 осуществляли при помощи иммуноферментного анализа с помощью прибора «TECAN» фотометр sunrise (производитель Tecan Austria GmbH Австрия) во II и III триместрах беременности. Критериями включения в клинические группы были: возраст беременных 20–35 лет, срок гестации 14–37 недель, нарушения в ...












