Акушерство и Гинекология №8 / 2019
Влияние радиочастотного неаблативного воздействия на экспрессию белков соединительной ткани урогенитального тракта у пациенток с синдромом релаксированного влагалища в послеродовом периоде
1) ФГБУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, Москва, Россия;
2) Родильный дом № 1 (ГКБ № 67 им. Л.А. Ворохобова, филиал), Москва, Россия;
3) Клинико-диагностический центр «МЕДСИ-2», Москва, Россия
Цель. Определить влияние RF-воздействия на экспрессию мРНК белков соединительной ткани генитального тракта у пациенток с синдромом релаксированного влагалища в послеродовом периоде.
Материал и методы. В исследовании приняли участие спустя 2 месяца после родов 30 пациенток, которым проводили курс радиочастотного вульво-вагинального лифтинга по стандартному протоколу. Оценку результатов осуществляли через месяц после окончания курса. Анализ экспрессии мРНК белков коллагеногенеза проводили методом ПЦР в реальном времени.
Результаты. На фоне проведенного лечения экспрессия мРНК декорина снизилась в 9,7 раз (p=0,02), коллагена III типа в 6,2 раз (p=0,03), матриксной металлопротеазы II типа в 1,3 раза (p=0,03).
Заключение. Полученные нами результаты подтверждают влияние RF-воздействия на экспрессию белков соединительной ткани генитального тракта у пациенток с дисфункцией тазового дна в послеродовом периоде.
Снижение физиологического тонуса стенок влагалища, вагинальная «слабость», «релаксация» – синдром, привлекающий нарастающее внимание исследователей, в первую очередь, из-за развития аппаратных методов интимного лифтинга. Стандартного определения вагинальной «слабости» не существует [1]. Вагинальные роды могут обусловливать снижение чувствительности и сексуального удовлетворения при половом акте, зияние половой щели, попадание воздуха во влагалище, что может быть связано с объективными изменениями в строении и функционировании структур тазового дна в послеродовом периоде [2]. Этиологическая связь между вагинальными родами и вагинальной «слабостью» до конца не ясна, однако роды могут приводить к травмам тазового дна, в частности – мышц-леваторов, что в совокупности способствует перерастяжению влагалища и увеличению длины половой щели, окруженной переплетающимися пучками пуборектальных мышц [3, 4]. Ряд авторов [5] обособляет перерастяжение интроитуса от пролапса гениталий, при котором наблюдается смещение тазовых органов, провоцирующее симптомы дисфункции тазового дна (ДТД). Другие исследователи [6] рассматривают потерю стенками влагалища физиологического тонуса в рамках проявлений ДТД. Если генитоуринарные расстройства – прерогатива женщин менопаузального периода, то синдром вагинальной релаксации (СВР) диагностируется во всех возрастных группах. Частота встречаемости вагинальной «слабости», по данным литературы, варьирует в широких пределах – от 2 до 48 % [7]. Вопрос об истинной частоте встречаемости данного состояния остается открытым [8].
Все большую популярность в коррекции симптомов релаксированного влагалища и стрессового недержания мочи набирают миниинвазивные методы лечения, в том числе основанные на местном воздействии различных видов энергии. RF-аппараты, которые излучают фокусированные электромагнитные волны высокой частоты, используются в медицине для генерирования тепловой энергии в подлежащих слоях соединительной ткани стенок влагалища. Под действием тепла происходит денатурация белков, прогрессивное сокращение спиралей молекулы коллагена с повышением прочности фибрилл; стимулируется неоколлагеногенез; повышается активность ростовых факторов, улучшается микроциркуляция в тканях [9– 12]. Недавний обзор научных работ, посвященный коррекции синдрома релаксированного влагалища с применением различных видов энергии, демонстрирует положительные результаты, сохраняющиеся от 4 недель до 12 месяцев [13]. Однако связь между изменениями интенсивности коллагеногенеза в соединительной ткани урогенитального тракта и клиническим улучшением у пациенток, подвергшихся RF-терапии, остается дискуссионной.
Цель исследования – определить влияние фокусированного радиочастотного воздействия на экспрессию мРНК белков соединительной ткани влагалища, участвующих в коллагено- и неоангиогенезе, у пациенток с синдромом релаксированного влагалища в послеродовом периоде.
Материал и методы
В исследовании на базе роддома №1 и отделения женского здоровья клинико-диагностического центра «Медси» приняли участие 30 пациенток репродуктивного возраста. Средний возраст составил 31,69 (4,97) года. Критерии включения: желание пациентки участвовать в исследовании и наличие симптомов ДТД, сохраняющихся спустя 2 месяца после вагинальных родов. Критерии исключения: беременность, пролапс гениталий по POP-Q III и выше стадии, тяжелая экстрагенитальная патология, аномалии развития мочеполовой системы, клинически значимая гинекологическая патология, операции на органах малого таза в анамнезе, острые воспалительные заболевания органов малого таза и урогенитального тракта; онкологические заболевания; заболевания кожи в активной фазе, заболевания, передающиеся половым путем. Основные сведения о пациентках представлены в табл. 1.
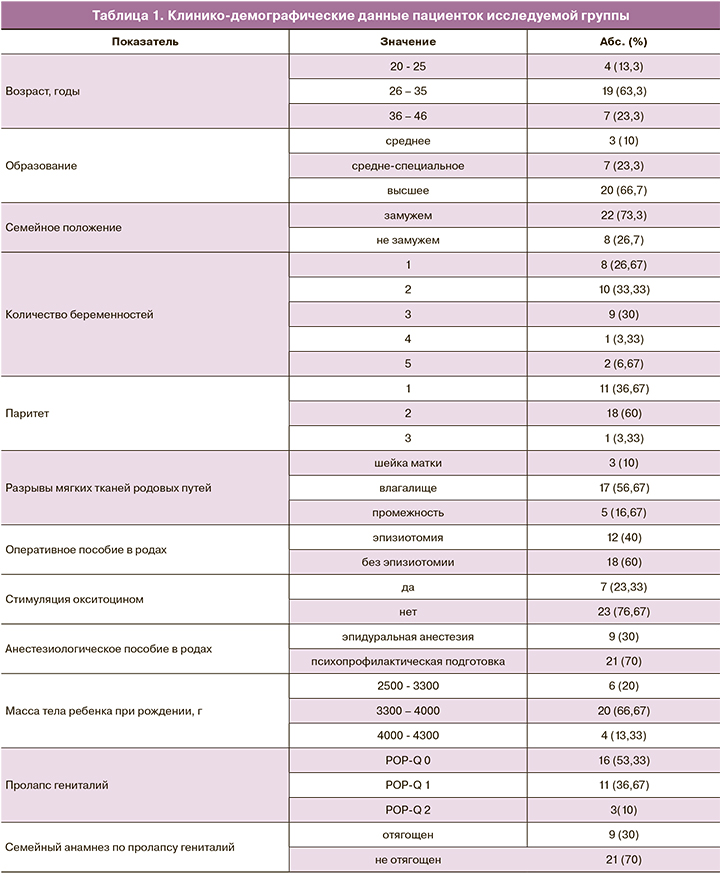
Методы исследования включали: анализ жалоб и анамнести...












