Акушерство и Гинекология №5 / 2014
Внутривенное лазерное облучение крови в профилактике инфекционно-воспалительных осложнений у родильниц после абдоминального родоразрешения
ФГБУ Научный центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова Минздрава России, Москва
Цель исследования. Оценка клинической эффективности внутривенного лазерного облучения крови (ВЛОК) в профилактике инфекционно-воспалительных осложнений (ИВО) у родильниц после операции кесарева сечения.
Материал и методы. Группу исследования составили 126 родильниц после операции кесарева сечения. Всем родильницам была проведена антибиотикопрофилактика амоксиклавом 1,2 г внутривенно за 15 минут до разреза на коже. После операции родильницы разделены две группы исследования: I группа (основная) – 65 родильниц, которым с первого дня послеоперационного периода проводилось ВЛОК на аппарате «Соларис» (Россия) гелий-неоновым излучением длиной волны 0,63 нм, время экспозиции 15 минут, в течение 5 дней ежедневно. II группа (сравнения) – 61 родильница, которой была проведена только антибиотикопрофилактика. Всем родильницам ежедневно с первых послеоперационных суток в динамике проводилась термометрия, оценка интенсивности боли по шкале ВАШ, состояния молочных желез, высоты стояния дна матки, ультразвуковое исследование послеродовой матки, показателей периферической крови и уровня С-реактивного белка (СРБ). Проанализирована структура послеоперационных осложнений, продолжительность койко-дня.
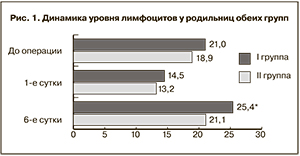
Результаты. Средний возраст родильниц основной группы составил 31,2±5,4 года, группы сравнения – 30,5±5,1 года (р˃0,05). Все женщины имели отягощенный акушерский анамнез, осложненное течение данной беременности. Выделены факторы риска развития послеоперационных ИВО. Профилактическое применение ВЛОК в послеоперационном периоде способствует быстрой нормализации показателей общего числа лейкоцитов, снижению СОЭ, увеличению уровня лимфоцитов, уровня гемоглобина, достоверному снижению СРБ; быстрее купируются послеоперационные боли, нормализуется температура тела. Приход молока отмечался в I группе на 3,8±0,8 сут, а во II группе – на 4,2±0,4 сут. В группе сравнения отмечался лактостаз у 5 (8,2%) родильниц, в основной группе лактостаза не было отмечено ни в одном случае. Дети у пациенток основной группы в 83,1% случаев находились на грудном вскармливании и у 16,9% на смешанном. В группе сравнения на грудном вскармливании находились 62,3% детей, на смешанном – 22,9% и на искусственном – 14,7%. В послеродовом периоде у пациенток основной группы физиологическое течение пуэрперия было у 95,4% родильниц, в группе сравнения у 86,9% родильниц. В I группе осложнения наблюдались у 4,6% женщин; во II группе – у 13,1% женщин, при этом в основной группе не было таких осложнений, как раневая инфекция, эндометрит, чем и объясняется более длительный койко-день в группе сравнения. Послеоперационный койко-день у пациенток I группы достоверно ниже и составлял 5,8±0,74 дней, во II группе – 6,5±1,3 дней. Осложнений при проведении ВЛОК не было ни у одной из родильниц.
Заключение. Показана высокая эффективность и безопасность применения ВЛОК у родильниц из группы риска по развитию ИВО в послеоперационном периоде. Отсутствие побочных эффектов и безопасность метода позволяют рекомендовать проведение ВЛОК в комплексе профилактических мероприятий по предупреждению ИВО после операции кесарева сечения.
Профилактика инфекционно-воспалительных осложнений (ИВО) остается актуальной в современном акушерстве, так как частота послеродовых воспалительных осложнений по данным исследователей колеблется от 5 до 26% [1–3]. Факторами, играющими роль в развитии ИВО, являются значительное повышение частоты абдоминального родоразрешения; увеличение значимости условно-патогенной флоры и ее ассоциаций; широкое применение с профилактической и лечебной целью антибиотиков широкого спектра действия с динамическим изменением видовой структуры возбудителей ИВО и формированием устойчивых к антибиотикам штаммов; использование современных инвазивных методов обследования и лечения; наличие экстрагенитальных заболеваний у беременных, создающих благоприятный преморбидный фон для развития ИВО [4–7]. Все вышеуказанные факторы указывают на необходимость внедрения современных эффективных профилактических методов для снижения частоты ИВО в послеоперационном, послеродовом периоде. Одним из методов профилактики инфекционных осложнений в настоящее время следует рассматривать использование внутривенного лазерного облучения крови (ВЛОК), которое достаточно широко применяется в клинической практике в разных областях медицины. Известные механизмы воздействия лазерного излучения (противовоспалительный, противоотечный, обезболивающий, улучшающий регионарное кровообращение и микроциркуляцию) позволяют предложить его как современный метод профилактики послеродовых воспалительных осложнений [8–10].
Цель настоящего исследования: оценка клинической эффективности ВЛОК в профилактике ИВО у родильниц после операции кесарева сечения.
Материал и методы исследования
 Группу исследования составили 126 родильниц после операции кесарева сечения. Всем родильницам была проведена антибиотикопрофилактика амоксиклавом 1,2 г внутривенно за 15 мин до разреза на коже. Далее были выделены две группы исследования: I (основную) группу составили 65 родильниц, которым с первого дня послеоперационного периода проводилось ВЛОК на аппарате «Соларис» (Россия) с гелий-неоновым излучением длиной волны 0,63 нм, с мощностью излучения на выходе 1,0 мвт, время экспозиции 15 мин, в течение 5 дней ежедневно. II группу (сравнения) составила 61 родильница, которой проводилась только антибиотикопрофилактика перед операцией. Распределение родильниц по группам проводилось методом случайной выборки. Обследуемые обеих групп были сопоставимы по соматической и акушерско-гинекологической патологии. Критерии включения в сравниваемые группы: родильницы после операции кесарева сечения, представляющие группу риска ИВО по акушерской патологии (безводный промежуток более 12 ч, наложение швов на шейку матки при истмико-цервикальной недостаточности, затяжные роды) в сочетании с экстрагенитальной патологией (хронические воспалительные заболевания желудочно-кишечного тракта, гепатобилиарной и мочевыделительной систем, перенесенные острые инфекционные заболевания во время беременности). Критерия исключения: антибиотикотерапия; массивная кровопотеря; тяжелая акушерская патология (тяжелая преэклампсия, катастрофический антифосфолипидный синдром); заболевания, являющиеся противопоказанием для проведения ВЛОК (сердечно-легочная и сердечно-сосудистая патология в стадии декомпенсации; болезни крови; печеночная и почечная недостаточность в стадии декомпенсации; лихорадочные состояния; тяжелые формы тиреотоксикоза; психические заболевания; выраженная гипотония; непереносимость фактора). Для оценки клинической эффективности всем родильницам ежедневно с первых послеоперационных суток в динамике терапии проводилась термометрия, оценка интенсивности боли по визуально-аналоговой шкале (ВАШ) [11], состояния молочных желез, высоты стояния дна матки (ВДМ), ультразвуковое исследование послеродовой матки; на 1-е, 6-е сутки – исследования периферической крови и уровня С-реактивного белка (СРБ) иммуноферментным методом с помощью тест-систем фирмы R&D Systems Quantikine. Проведен анализ структуры послеоперационных осложнений, продолжительность койко-дня. Все полученные данные клинических наблюдений и результаты лабораторно-инструментальных исследований были подвергнуты статистическому анализу с использованием программных пакетов Statistica 7.0, MedCalc Statistical, SPSS Statistics 17.0 for Windows. Метод статистической обработки зависел от типа данных представленных для анализа.
Группу исследования составили 126 родильниц после операции кесарева сечения. Всем родильницам была проведена антибиотикопрофилактика амоксиклавом 1,2 г внутривенно за 15 мин до разреза на коже. Далее были выделены две группы исследования: I (основную) группу составили 65 родильниц, которым с первого дня послеоперационного периода проводилось ВЛОК на аппарате «Соларис» (Россия) с гелий-неоновым излучением длиной волны 0,63 нм, с мощностью излучения на выходе 1,0 мвт, время экспозиции 15 мин, в течение 5 дней ежедневно. II группу (сравнения) составила 61 родильница, которой проводилась только антибиотикопрофилактика перед операцией. Распределение родильниц по группам проводилось методом случайной выборки. Обследуемые обеих групп были сопоставимы по соматической и акушерско-гинекологической патологии. Критерии включения в сравниваемые группы: родильницы после операции кесарева сечения, представляющие группу риска ИВО по акушерской патологии (безводный промежуток более 12 ч, наложение швов на шейку матки при истмико-цервикальной недостаточности, затяжные роды) в сочетании с экстрагенитальной патологией (хронические воспалительные заболевания желудочно-кишечного тракта, гепатобилиарной и мочевыделительной систем, перенесенные острые инфекционные заболевания во время беременности). Критерия исключения: антибиотикотерапия; массивная кровопотеря; тяжелая акушерская патология (тяжелая преэклампсия, катастрофический антифосфолипидный синдром); заболевания, являющиеся противопоказанием для проведения ВЛОК (сердечно-легочная и сердечно-сосудистая патология в стадии декомпенсации; болезни крови; печеночная и почечная недостаточность в стадии декомпенсации; лихорадочные состояния; тяжелые формы тиреотоксикоза; психические заболевания; выраженная гипотония; непереносимость фактора). Для оценки клинической эффективности всем родильницам ежедневно с первых послеоперационных суток в динамике терапии проводилась термометрия, оценка интенсивности боли по визуально-аналоговой шкале (ВАШ) [11], состояния молочных желез, высоты стояния дна матки (ВДМ), ультразвуковое исследование послеродовой матки; на 1-е, 6-е сутки – исследования периферической крови и уровня С-реактивного белка (СРБ) иммуноферментным методом с помощью тест-систем фирмы R&D Systems Quantikine. Проведен анализ структуры послеоперационных осложнений, продолжительность койко-дня. Все полученные данные клинических наблюдений и результаты лабораторно-инструментальных исследований были подвергнуты статистическому анализу с использованием программных пакетов Statistica 7.0, MedCalc Statistical, SPSS Statistics 17.0 for Windows. Метод статистической обработки зависел от типа данных представленных для анализа.
Результаты исследования и их обсуждение
Возраст обследованных родильниц обеих групп был от 18 до 42 лет. Средний возраст родильниц основной группы составил 31,2±5,4 года, группы сравнения – 30,5±5,1 года (р>0,05). Анализ экстрагенитальных заболеваний показал, что наиболее часто в обеих группах встречается патология со стороны мочевыделительной системы (в основной группе – у 28% родильниц, в группе сравнения – у 34%) и ЛОР-органов (у 37 и у 30% соответственно). Оперативные вмешательства в анамнезе были в основной группе у 25% пациенток, в группе сравнения – у 34%. У 71 и 75% родильниц I и II групп соответственно были выявлены перенесенные ...












