Фарматека №s5-14 / 2014
Возможности применения золендроната в лечении остеопороза
Кафедра эндокринологии и диабетологии ГБОУ ВПО МГМСУ им. А.И. Евдокимова Минздрава России, Москва
Терапия бисфосфонатами (БФ) – важнейший элемент любой формы остеопороза (ОП). Особое место среди БФ занимает золендроновая кислота (ЗК), зарегистрированная в России под названием Акласта в конце 2006 г. ЗК – первый препарат для однократного ежегодного введения при ОП. Представлены результаты многочисленных клинических исследований, подтверждающих эффективность ЗК для больных ОП. Подчеркивается, что многолетний опыт лечения препаратом ЗК в сочетании с высокой его эффективностью в отношении предупреждения переломов различной локализации, удобный режим применения все чаще останавливают выбор врача на этом БФ в качестве терапии ОП. Своевременное применение препарата ЗК в комплексной антиостеопоротической терапии вносит незаменимый вклад в успешное лечение различных форм ОП и способствует решению конечной цели лечения заболевания – снижению риска остеопоротических переломов.
Остеопороз (ОП) относится к наиболее серьезным медико-социальным проблемам современного общества, что обусловлено широкой распространенностью этого заболевания, его отрицательным влиянием на качество и продолжительность жизни людей, а также все более улучшающимися возможностями диагностики данной патологии [1–3].
Эпидемиологические исследования свидетельствуют, что частота ОП увеличивается с возрастом как у мужчин, так и у женщин [4, 5]. Важная особенность этого заболевания заключается в следующем: уменьшение массы и изменение микроархитектоники костной ткани (КТ) приводят к нарастающему снижению костной прочности, из-за которого со временем многим пациентам приходится испытывать осложнения ОП – переломы при минимальных травмах. Каждую минуту в Российской Федерации происходит 7 переломов позвонков, каждые 5 минут – перелом шейки бедра. Частота переломов предплечья в некоторых городах РФ превышает показатель 1200 на 100 тыс. населения [1]. Однако при своевременных медикаментозных вмешательствах остеопоротические переломы можно предотвратить. Раннее лечение ОП может затормозить процесс прогрессирования заболевания, уменьшить риск возникновения переломов и повысить качество жизни пациента в целом [6, 7].
С учетом этиологических, патогенетических особенностей различают первичный и вторичный ОП. Преобладает первичный ОП; это самостоятельное заболевание, которое развивается в любом возрасте, но чаще встречается среди женщин в постменопаузе [6, 8, 9]. За первые 5 лет после наступления менопаузы потеря костной массы у женщины может составить до трети от общей ее потери за всю жизнь; в постменопаузе ОП отмечается почти у 30 % женщин [2, 9]. На долю вторичных форм в общей структуре ОП приходится около 15–20 %; в большинстве случаев это проявление других заболеваний или следствие приема ряда лекарственных средств, отрицательно воздействующих на КТ [8, 10]. Между тем потенциальный риск переломов при вторичном ОП сопоставим с таковым при первичной форме заболевания.
К наиболее распространенным формам можно отнести вторичный ОП, развившийся у пациентов с эндокринными и ревматологическими заболеваниями [11, 12].
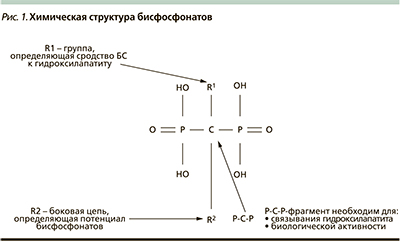 Нарушение баланса между процессами костного ремоделирования, превалирование костной резорбции над процессом формирования новой кости являются ведущим механизмом развития ОП. В патогенезе постменопаузального ОП пусковым фактором остается дефицит эстрогенов, вызывающий ускорение потери костной массы [2, 9]. Хотя небольшая возрастная потеря костной массы начинается уже в репродуктивном периоде, наибольшей выраженности процесс достигает, как правило, спустя 5–10 лет после наступления менопаузы. При этом костные потери могут ежегодно составлять до 5 %. В результате масса КТ снижается примерно на 25–30 % и резко повышается риск атравматических переломов под влиянием даже минимальных нагрузок [2, 9]. Между тем все женщины в менопаузе имеют недостаточность эстрогенов, но ОП развивается только у каждой третьей из них. Это свидетельствует о влиянии различных, в т.ч. генетических, факторов на возникновение и развитие заболевания. К известным факторам риска развития ОП относятся пожилой возраст, низкая масса тела, злоупотребление алкоголем, кофеином, курение, семейный анамнез заболевания, указания на предшествующие малотравматичные переломы, низкий индекс массы тела (менее 20 кг/м2), ранняя менопауза (до 45 лет), аменорея (более года) в репродуктивном возрасте, овариэктомия в молодом возрасте, иммобилизация [2, 5, 13].
Нарушение баланса между процессами костного ремоделирования, превалирование костной резорбции над процессом формирования новой кости являются ведущим механизмом развития ОП. В патогенезе постменопаузального ОП пусковым фактором остается дефицит эстрогенов, вызывающий ускорение потери костной массы [2, 9]. Хотя небольшая возрастная потеря костной массы начинается уже в репродуктивном периоде, наибольшей выраженности процесс достигает, как правило, спустя 5–10 лет после наступления менопаузы. При этом костные потери могут ежегодно составлять до 5 %. В результате масса КТ снижается примерно на 25–30 % и резко повышается риск атравматических переломов под влиянием даже минимальных нагрузок [2, 9]. Между тем все женщины в менопаузе имеют недостаточность эстрогенов, но ОП развивается только у каждой третьей из них. Это свидетельствует о влиянии различных, в т.ч. генетических, факторов на возникновение и развитие заболевания. К известным факторам риска развития ОП относятся пожилой возраст, низкая масса тела, злоупотребление алкоголем, кофеином, курение, семейный анамнез заболевания, указания на предшествующие малотравматичные переломы, низкий индекс массы тела (менее 20 кг/м2), ранняя менопауза (до 45 лет), аменорея (более года) в репродуктивном возрасте, овариэктомия в молодом возрасте, иммобилизация [2, 5, 13].
На фоне дефицита эстрогенов наиболее выраженные изменения происходят в трабекулярной (губчатой) кости, в основном представленной в телах позвонков, плоских костях, в костях предплечья и пяточных костях [4, 10]. Так, например, масса трабекулярной кости позвонков снижается ежегодно на 5, а кортикального слоя – на 1,5 %. Переломы тел позвонков, как правило возникающие раньше остеопоротических переломов любой другой локализации, являются наиболее частым осложнением заболевания, составляя около половины всех переломов [3, 6]. ОП – это основная причина переломов шейки бедра, часто встречающихся у женщин старше 65 лет [14].
Поскольку стероидный ОП относится к наиболее тяжелым формам вторичного ОП, следует остановиться на механизмах его развития. Длительный избыток глюкокортикоидов любой природы (эндо- или экзогенный) способен приводить к развитию ОП и его осложнений [9, 15]. Эндогенный гиперкортицизм (болезнь, или синдром, Иценко–Кушинга) – достаточно редкая патология, самую частую проблему представляет ОП вследствие лечения фармаколо...












