Терапия №1 / 2021
Взаимосвязь применения нестероидных противовоспалительных препаратов и формирования поражения сердечно-сосудистой системы и почек у пациентов с подагрой
1) ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России, г. Санкт-Петербург;
2) Санкт-Петербургское ГБУЗ «Клиническая ревматологическая больница № 25»;
3) ООО «ТехЛаб», г. Санкт-Петербург
Подагра – хроническое заболевание, связанное с нарушением мочекислого обмена; оно характеризуется повышением в крови уровня мочевой кислоты и отложением в тканях кристаллов натриевой соли мочевой кислоты (уратов). Клинически заболевание проявляется рецидивирующим острым артритом и образованием подагрических узлов (тофусов) [1]. Имеется большое количество исследований, показывающих, что подагра и бессимптомная гиперурикемия относятся к независимым факторам риска сердечно-сосудистых событий и поражения почек [2–4].
Согласно многим эпидемиологическим исследованиям, распространенность бессимптомной гиперурикемии и подагры во многих странах мира продолжает увеличиваться [5–8]. В России встречаемость бессимптомной гиперурикемии составляет 16,8% [9], подагры – 0,3% [10].
В соответствии с современными клиническими рекомендациями Европейской антиревматической лиги (EULAR, 2016), Американской коллегии ревматологов (ACR, 2020) и Ассоциации ревматологов России (АРР, 2019), пациентам с острым подагрическим артритом в качестве терапии первой линии рекомендовано назначение нестероидных противовоспалительных препаратов (НПВП), колхицина, глюкокортикоидов (ГК) или блокаторов интерлейкина-1. Помимо купирования острого подагрического артрита, НПВП рекомендуется применять в рамках профилактической терапии в течение 3–6 мес при назначении пациенту уратснижающих препаратов [11–13]. Считается, что эффективность различных НПВП (как селективных, так и неселективных блокаторов циклооксигеназы) сопоставима, и выбор препарата должен осуществляться лечащим врачом в зависимости от клинической ситуации.
Прием НПВП ограничивают нежелательные явления, обусловленные сердечно-сосудистой патологией, заболеваниями желудочно-кишечного тракта (ЖКТ), системы кроветворения и почек. Учитывая частое и иногда длительное применение НПВП у пациентов с подагрой, актуальным является вопрос о влиянии препаратов этой группы на течение существующих коморбидных состояний и их роли в возникновении данных форм патологии.
Цель исследования – изучить частоту и течение артериальной гипертензии, а также встречаемость острого инфаркта миокарда и хронической болезни почек у пациентов с подагрой до проведения исследования и через 30 дней на фоне лечения различными НПВП.
МАТЕРИАЛ И МЕТОДЫ
 Коллективами Северо-Западного государственного медицинского университета (СЗГМУ) им. И.И. Мечникова и Клинической ревматологической больницы № 25 (г. Санкт-Петербург) на базе облачной электронной системы хранения данных GALENOS (OOO «TexЛаб») ведется Санкт-Петербургский городской регистр пациентов с подагрой и бессимптомной гиперурикемией. Анализ применения НПВП у пациентов с подагрой проводился на основании данных этого регистра за период с 2000 по 2019 г.
Коллективами Северо-Западного государственного медицинского университета (СЗГМУ) им. И.И. Мечникова и Клинической ревматологической больницы № 25 (г. Санкт-Петербург) на базе облачной электронной системы хранения данных GALENOS (OOO «TexЛаб») ведется Санкт-Петербургский городской регистр пациентов с подагрой и бессимптомной гиперурикемией. Анализ применения НПВП у пациентов с подагрой проводился на основании данных этого регистра за период с 2000 по 2019 г.
Критерии включения в исследование:
- наличие информированного согласия пациента на включение в регистр;
- диагноз «подагра», верифицированный в соответствии с критериями EULAR/ACR 2015 г.;
- возраст более 18 лет на момент включения в исследование.
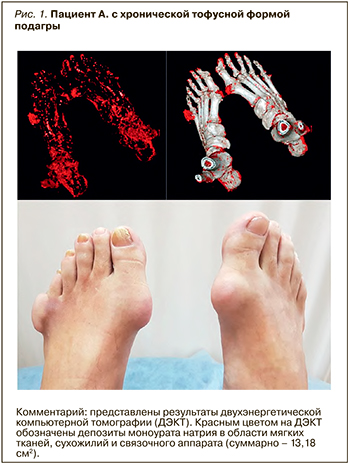
В исследование были включены пациенты с обострением подагрического артрита и хронической тофусной подагрой (рис. 1), имевшие сопутствующую артериальную гипертензию (АГ) с достигнутыми целевыми уровнями артериального давления (АД), ишемическую болезнь сердца в виде стабильной стенокардии напряжения I и II функциональных классов на фоне проводимой комплексной терапии или хроническую болезнь почек (ХБП) 1–3а стадий.
Критериями исключения из исследования служили беременность и вторичный генез подагры, тяжелая патология сердечно-сосудистой системы со значимой степенью недостаточности кровообращения (нестабильная стенокардия, стенокардия напряжения III и IV функциональных классов, значимые нарушения...












