Урология №4 / 2015
Является ли абактериальный простатит абактериальным?
1 Государственное учреждение образования «Белорусский государственный медицинский университет», кафедра урологии, Минск, Беларусь; 2 Государственное учреждение «Республиканский научно-практический центр эпидемиологии и микробиологии», лаборатория диагностики сочетанных бактериально-вирусных инфекций и биологического контроля, Минск, Беларусь
Обследованы 287 пациентов с хроническим рецидивирующим уретропростатитом. Бактериальная микрофлора в секрете предстательной железы выявлена у 83 (28,9%) из них. Остальным 204 больным абактериальным простатитом проведено углубленное лабораторное обследование. Мазок из уретры, секрет из их простаты исследовали цитологическим, культуральным (среда McCoy), иммунологическим, электронно-микроскопическим методами с помощью ПЦР; применена разработанная методика предварительного культурального накопления возбудителя. В результате C. trachomatis выявлена у 84,8% пациентов, T. vaginalis – у 75,5% и вирусы семейства Herpesviridae –
у 68,6%. Сочетанная инфекция диагностирована у 82,4% больных, не выявлено инфекции у 6,9% пациентов. Наибольшая диагностическая чувствительность и специфичность отмечены у методики предварительного культурального накопления возбудителя. По данным электронной микроскопии, T. vaginalis была представлена в виде нескольких морфологических форм: жгутиковой, округлой и амебовидной. Таким образом, углубленное микробиологическое обследование пациентов, у которых ранее был диагностирован абактериальный простатит методом стандартного бактериального посева, позволило в 93,1% случаев выявить атипичную инфекцию (хламидийную, герпесвирусную, трихомонадную), т.е. доля истинно абактериального (неинфекционного) простатита у обследованных пациентов не превышала 6,9%.
Введение. Хронический простатит – самое частое воспалительное заболевание половых органов у мужчин. По данным различных авторов, от 15 до 50% мужчин в разные периоды жизни страдают от симптомов, характерных для хронического простатита [1, 2].
В 10–15% случаев методом стандартного бактериологического посева в секрете простаты и/или постмассажной порции мочи выявляют бактериальную микрофлору. Остальные 85–90% случаев хронического простатита относят к абактериальным. Несмотря на то что бактериальный агент как причина воспаления выявляется нечасто, антибиотики назначают большинству больных хроническим простатитом [1, 3, 4]. Попытки выделить группы пациентов для дифференцированного лечения антибиотиками малоэффективны [5]. В 30–70% случаев антибактериальная терапия неэффективна, и заболевание рецидивирует. О проблеме простатита свидетельствуют данные японских исследователей: более 52% урологов пессимистически относятся к возможности эффективного лечения хронического простатита [6].
Имеются многочисленные публикации о выявлении в секрете и ткани простаты небактериальной, труднокультивируемой и другой (unusual, atypical, cryptic, fastidious) микрофлоры [7–10], однако вопрос об этиологии хронического простатита до настоящего времени остается открытым.
Цель исследования – выявление этиологических агентов хронического абактериального уретропростатита методами углубленной комплексной микробиологической диагностики.
Материалы и методы. Нами проведено обследование 287 пациентов в возрасте от 20 до 62 лет с хроническим рецидивирующим уретропростатитом. В анамнезе все пациенты имели неоднократные курсы лечения, эффект которых был недостаточным. Рецидив заболевания в сроки от 1 до 8 мес выражался усилением симптомов простатита либо отрицательной динамикой лабораторных показателей воспаления в уретре и предстательной железе. У всех обследуемых собирали анамнез, проводили осмотр и пальпацию наружных половых органов, пальцевое ректальное исследование простаты, анкетирование по шкале суммарной оценки симптомов хронического простатита (СОС-ХП), УЗИ предстательной железы. Лабораторная диагностика включала микроскопическое исследование мазка из уретры, секрета простаты, бактериологический анализ секрета методом посева на 5%-ный кровяной агар.
Пациентам, у которых не было выявлено бактериальной микрофлоры методом стандартного бактериологического посева, проведено углубленное микробиологическое обследование в лаборатории сочетанных бактериально-вирусных инфекций и биологического контроля ГУ «РНПЦ эпидемиологии и микробиологии» МЗ Республики Беларусь. Мазок из уретры, секрет простаты у всех пациентов исследовали тремя методами: цитологическим, культуральным, иммунологическим. Диагностика осуществлена на основании принципов доказательной лабораторной диагностики: учтены совпадающие результаты не менее двух лабораторных методов. В отношении части пациентов применена методика предварительного культурального накопления возбудителя (C. trachomatis, T. vaginalis).
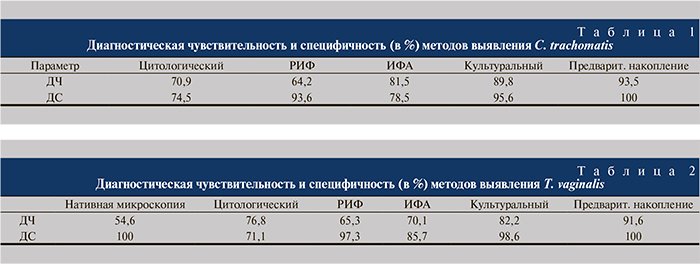
Для выявления антигенов C. trachomatis, Herpesvirus, T. vaginalis проведена реакция иммунофлуоресценции (РИФ). Для выявления противохламидийных антител (IgM, IgA, IgG), противотрихомонадных иммуноглобулинов G, для дифференцировки специфических антител к Herpesvirus использован иммуноферментный анализ (ИФА).
Материалом, полученным из урогенитального тракта, инфицировали культуру клеток McCoy. Контроль над развитием хламидийной инфекции осуществлен путем микроскопирования клеток McCoy в инвертированном микроскопе «Biostar» (Австрия) (×400). После инкубации материал окрасили по Романовскому–Гимзе и/или обработали мечеными моноклональными противохламидийными антителами для выявления антигенов C. trachomatis в реакции РИФ. Для дифференциации Herpesvirus использована тест-система для постановки РИФ.
T. vaginalis выявлен методом посева материала из урогенитального тракта на питательную среду для выделения тр...












