Фарматека №20 (313) / 2015
Зачем антидепрессантам побочные эффекты?
(1) НОКЦ «Здоровое сердце» ГБОУ ВПО «Первый МГМУ им. И.М. Сеченова», Москва; (2) Кафедра психиатрии и наркологии ФПК и ППВ НГМА, Москва; (3) ФГБУ Поликлиника № 3 Управления делами Президента РФ, Москва
В современной литературе существует много публикаций, посвященных проблеме безопасности антидепрессивной терапии. Но в этих работах патогенез психических расстройств, а также механизмы формирования терапевтических и побочных эффектов рассматриваются отдельно друг от друга. Между тем, если изучить соотношение между указанными явлениями, побочные эффекты антидепрессантов можно разделить на два типа: ассоциированные и диссоциированные. Первые из них не отделимы от механизма действия препаратов, обеспечивающего их терапевтические эффекты при депрессии и тревоги (стимуляция нейронов). Вторые никак не связаны с терапевтическим влиянием антидепрессантов на нейроны и представляют собой набор «лишних» неблагоприятных явлений, связанных со снижением активности нервных клеток.
Всовременной и особенно отечественной литературе существует много указаний на проблемы с безопасностью антидепрессивной терапии [1]. Так, сообщается, что даже при применении «наиболее легкопереносимых антидепрессантов у больных легкими и умеренно выраженными депрессиями» разнородные побочные эффекты отмечаются у 80% больных. Плохая переносимость антидепрессивной терапии отмечается у больных дистимией, соматизированными, тревожными и истерическими депрессиями [2, 3]. Подчеркивается, что побочные эффекты неблагоприятно влияют на исходы терапии при лечении первых легких и среднетяжелых депрессивных состояний [2] из-за высоких требований к качеству жизни пациентов [4], опасности усиления социальной дезадаптации и даже самих симптомов депрессии [5].
Сообщается, что переносимость антидепрессивной терапии хуже у лиц старше 45 лет с высоким уровнем тревоги и соматизации, истероидным и сенситивным (астено-невротическим) типами личностной акцентуации, дефицитом массы тела [2], отрицательными реакциями на плацебо в анамнезе [6]. Указывается, что плохая переносимость антидепрессивной терапии связана с изначально негативным отношением к психиатрии со стороны общественного мнения, малой информированностью о собственной болезни и рекомендуемой врачом терапии, неудовлетворительным опытом предыдущего лечения и т.д. [2, 7].
Сама возможность выявить антидепрессанты, отличающиеся лучшей переносимостью, ставится под сомнение. Сообщается, что спектр неблагоприятных явлений препаратов слабо связан с их механизмом действия. Эти явления носят неспецифически вероятностный характер и потому почти непредсказуемы [8]. И все же в большинстве публикаций ставится вопрос о выявлении антидепрессантов, обладающих преимуществом в плане переносимости. Причем этот вопрос решается в духе противопоставления старого и нового. Так, сравнивают переносимость разных поколений препаратов. И в подавляющем большинстве случаев находят, что «новые» антидепрессанты явно лучше «старых» [9–12]. И лишь единичные статьи сообщают об одинаковом количестве побочных эффектов у рассматриваемых препаратов [13].
Представленный подход к проблеме самым серьезным образом отражается на практике применения антидепрессантов. Эти препараты очень редко назначают больным депрессиями, которые наблюдаются вне психиатрических учреждений [14]. Что же касается психиатрии, то опасения, связанные с переносимостью антидепрессантов, напрямую влияют не на частоту применения, а на суточные дозы «старых» и «новых» препаратов. В частности, данные крупной анкетной программы ЦИРКАДИАН-I свидетельствуют о том, что практически все «старые» препараты: трициклические – ТЦА (амитриптилин, кломипрамин, имипрамин, пипофезин), и обратимые ингибиторы моноамиоксидазы типа «А» – ОИМАО-А (пирлиндол), назначаются очень «экономно» (табл. 1) [15].
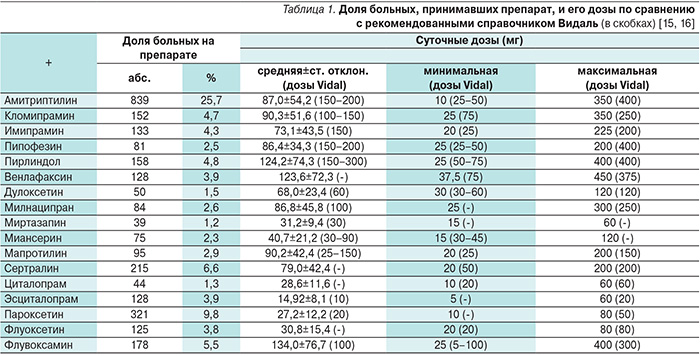
Действительно, средние и минимальные суточные дозировки перечисленных антидепрессантов значительно ниже оптимальных и начальных соответственно [16]. Дозы практически всех «новых» препаратов (венлафаксин, дулоксетин, миртазапин, миансерин, сертралин, циталопрам, эсциталопрам, пароксетин, флуоксетин, флувоксамин) гораздо ближе к рекомендованным (таб...












