Терапия №1 / 2026
Диффузное альвеолярное кровотечение как дебют АНЦА-ассоциированного васкулита: диагностическая дилемма и тактика ведения
1) ФГБОУ ВО «Красноярский государственный медицинский университет им. профессора В.Ф. Войно-Ясенецкого» Минздрава России;
2) КГБУЗ «Краевая клиническая больница», г. Красноярск
Аннотация. АНЦА-ассоциированные васкулиты (ААВ) – редкие и потенциально фатальные заболевания, особенно при дебюте с диффузного альвеолярного кровотечения. В статье представлен сложный случай диагностики ААВ, маскирующегося под двустороннюю пневмонию, в котором у пациентки 38 лет имел место фульминантный дебют васкулита с массивным кровохарканьем и дыхательной недостаточностью. Неэффективность антибиотиков и появление внелегочных симптомов (гематурии, кожного васкулита, синусита) побудили врачей изменить диагностическую тактику. После исключения инфекций, онкопатологии и верификации микроскопического полиангиита (уровень специфических антител к миелопероксидазе > 187 Ед./мл) пациентке была назначена индукционная терапия пульсами метилпреднизолона и циклофосфамида с быстрым положительным эффектом. Приведенное наблюдение указывает на важность включения ААВ в дифференциально-диагностический ряд при диффузном альвеолярном кровотечении неясного генеза. Комплексная оценка мультисистемного поражения и раннее иммунологическое обследование необходимы для своевременной диагностики ААВ, при этом стандартная терапия высокоэффективна даже при фульминантном течении заболевания.
ВВЕДЕНИЕ
Легочные васкулиты – гетерогенные заболевания, морфологически характеризующиеся воспалением и деструкцией сосудистой стенки, а также некрозом легочной ткани. Клиническая картина легочных васкулитов зависит от калибра пораженного сосуда [1]. К этой группе заболеваний относится в том числе АНЦА-ассоциированный васкулит (ААВ), при котором патологический процесс развивается в сосудах мелкого и среднего калибра и проявляется в виде гранулематоза с полиангиитом, эозинофильного гранулематоза с полиангиитом или микроскопического полиангиита [2]. Классическими органами-мишенями в этом случае являются легкие, верхние дыхательные пути и почки [3].
Заболеваемость ААВ составляет 10–20 случаев на 1 млн населения в год и варьирует по регионам [4]. К предпосылкам его развития относят полиморфизмы генов HLA-DPB1, участвующих в представлении антигена протеиназы-3 (PRTN3) [5]. Для манифестации ААВ необходимо воздействие триггерных факторов: инфекций, приема некоторых лекарств (D-пеницилламина, левамизола), неблагоприятных условий среды или контакта с соединениями кремния [5]. В патогенезе заболевания лючевую роль играют В-лимфоциты, продуцирующие АНЦА, нейтрофилы, повреждающие эндотелий, активация системы комплемента по альтернативному пути [6]. Часто ААВ маскируется под другие болезни, что затрудняет его диагностику. Важным диагностическим признаком ААВ служит альвеолярно-геморрагический синдром – жизнеугрожающее состояние, требующее срочной дифференциальной диагностики и лечения [7].
Цель описания нижеприведенного клинического наблюдения – на примере конкретного случая продемонстрировать диагностические сложности, агрессивный характер дебюта заболевания с жизнеугрожающим легочным кровотечением и важность междисциплинарного подхода при ведении пациента с ААВ.
ОПИСАНИЕ КЛИНИЧЕСКОГО СЛУЧАЯ
Пациентка И., 38 лет, была доставлена экстренно рейсом санитарной авиации в отделение пульмонологии Краевой клинической больницы г. Красноярска 15.09.2025 в 17:56 из Шарыповской районной больницы с жалобами на выраженную одышку, чувство нехватки воздуха, учащенное сердцебиение, несимметричные отеки на ногах и в области суставов, появление язвочек на коже кистей рук, сухой кашель, эпизод кровохарканья и потемнение мочи.
При опросе пациентки удалось выяснить, что в начале сентября 2024 г. у нее появились боли в коленных и голеностопных суставах, мелких суставах кистей. И. самостоятельно применяла нестероидные противовоспалительные препараты (НПВП) с временным положительным эффектом. С 07.09.2025 у пациентки стали нарастать отеки голеностопных суставов, суставов кистей, появились язвочки на коже в области локтевых суставов, а также на тыльной и ладонной поверхности пальцев обеих рук (рис. 1).
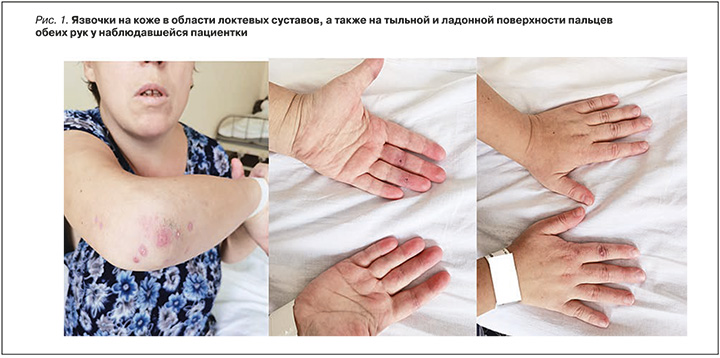
В ночь с 14 на 15.09.2025 у пациентки произошло резкое ухудшение состояния: она проснулась от ощущения резко учащенного сердцебиения, отмечала появление одышки, чувства нехватки воздуха, носового кровотечения, повышение температуры тела до 37,5 °С. На подушке при этом были замечены следы крови. И. самостоятельно вызвала бригаду скорой медицинской помощи.
При осмотре фельдшером: SaO2 80%, температура тела 37,5 °С. На фоне инсуффляции увлажненного кислорода пациентка была доставлена в Шарыповскую районную больницу и госпитализирована в отделение реанимации и интенсивной терапии.
При дообследовании: по данным рентгенографии органов грудной клетки выявлено тотальное затемнение правого легкого (снимки не предоставлены). Лабораторно в общем анализе крови: лейкоциты – 15,1 × 109/л (норма – 6–9 × 109/л), гемоглобин – 77 г/л (130–150), тромбоциты – 424 × 109/л (180–320 × 109/л); в биохимическом анализе крови – без значимых отклонений. Данные электрокардиографии: синусовая тахикардия, диффузное нарушение реполяризации левого желудочка.
Поставлен диагноз «правосторонняя пневмония, тяжелого течения. Дыхательная недостаточность II степени».
Пациентке была инициирована антибактериальная (цефтриаксон 2 г/сут. в комбинации ...












