Клиническая Нефрология №4 / 2025
Гипотиреоз и функциональное состояние почек. Клинико-патогенетические аспекты формирования хронической болезни почек
1) Кыргызская государственная медицинская академия им. И.К. Ахунбаева, Бишкек, Кыргызстан;
2) Учреждение «Салымбеков университет»,Бишкек, Кыргызстан;
3) ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» (Сеченовский университет), Москва, Россия;
4) Главный военный клинический госпиталь им. Н.Н. Бурденко, Москва, Россия;
5) Ошский государственный университет, Ош, Кыргызстан;
6) Казанский государственный медицинский университет, Казань, Россия
Гипотиреоз (ГТ) представляет собой клинико-лабораторный синдром, обусловленный дисфункцией щитовидной железы (ЩЖ) и характеризующийся полисиндромным течением, особенно в клинической практике внутренних болезней. По происхождению различают первичный, вторичный и третичный ГТ, по степени тяжести – субклинический, манифестный (компенсированный и декомпенсированный) и осложненный. ГТ может маскироваться под различные клинические синдромы: сердечно-сосудистые, гастроэнтерологические, неврологические, ревматологические, гематологические, гинекологические и психические. В 95% случаев встречается первичный ГТ, чаще всего обусловленный аутоиммунным тиреоидитом или хирургическим вмешательством на ЩЖ. ГТ особенно распространен среди женщин в пожилом возрасте. Манифестный ГТ сопровождается повышением уровня тиреотропного гормона (ТТГ) и снижением уровня свободного тироксина (свТ4); субклинический ГТ характеризуется повышенным уровнем ТТГ при нормальном свТ4. Выраженным считается ГТ с уровнем ТТГ выше 10,0 мЕд/л вне зависимости от уровня свТ4. При ГТ часто наблюдается снижение почечного кровотока и скорости клубочковой фильтрации (СКФ); установлена обратная связь между уровнем ТТГ и СКФ. При наличии хронической болезни почек (ХБП) частота ГТ увеличивается. Факторами риска ХБП у пациентов с ГТ являются гиперхолестеринемия, дислипидемия, гиперурикемия, повышенные уровни С-реактивного белка и фибриногена, а также сниженный уровень альбумина крови. Цель заместительной терапии – достижение и поддержание нормального уровня ТТГ и тиреоидных гормонов. Препаратом выбора для лечения ГТ является левотироксин натрия (начиная с доз 12,5–75 мкг/сут). У пожилых пациентов с ХБП и сопутствующими сердечно-сосудистыми заболеваниями предпочтительна монотерапия малыми дозами левотироксина с постепенным титрованием. Следует учитывать, что у пожилых лиц физиологический уровень ТТГ может быть несколько выше, чем у молодых, что определяет индивидуализацию целевого уровня ТТГ.
Клинический случай. В статье представлен клинический случай декомпенсированного манифестного ГТ у пожилого пациента после субтотальной резекции ЩЖ. Продемонстрирована связь анемии, желчнокаменной болезни, гидроперикарда и эпизодов острого повреждения почек с тяжелым послеоперационным ГТ. У пожилых пациентов ГТ часто протекает латентно на фоне коморбидной патологии, что требует особой настороженности врача и своевременной коррекции гормонального фона.
Введение
Хроническая болезнь почек (ХБП) занимает одно из ведущих мест в структуре заболеваний внутренних органов. По прогнозам, к 2030 г. число людей с ХБП в мире приблизится к 1 млрд. В связи с широким распространением факторов риска хронических неинфекционных заболеваний ХБП становится своеобразной эпидемией XXI в. [1–3]. В настоящее время все большее внимание уделяется роли дисфункции щитовидной железы (ЩЖ) в развитии ХБП. Заболевания ЩЖ занимают 2-е место среди эндокринных патологий, уступая лишь сахарному диабету [4]. Субклиническим гипотиреозом (ГТ) страдают примерно 12–15% взрослого населения. По данным ряда исследований, распространенность дисфункции ЩЖ в общей популяции остается достаточно высокой [5]. Так, частота манифестного и субклинического ГТ составляет 4,5 и 6,5% соответственно [6]. По другим источникам, распространенность субклинического ГТ достигает 17,5%, варьируясь в зависимости от пола и возраста [7] При этом у женщин эта патология встречается чаще и ее частота увеличивается с возрастом.
Согласно данным литературы, ГТ может сопровождаться снижением скорости клубочковой фильтрации (СКФ) и/или развитием протеинурии [8, 9]. Существует также мнение, что по мере прогрессирования ХБП и снижения функции почек частота ГТ возрастает [10]. Известно, что тиреоидные гормоны оказывают многогранное влияние на сердечно-сосудистую и нефроцеребральную систему. При длительном течении ГТ повышается риск развития ХБП вследствие нарушений липидного и пуринового обмена, что приводит к эндотелиальной дисфункции и снижению упруго-эластических свойств сосудистой стенки. В то же время в литературе представлено недостаточно данных о состоянии почечной функции у пациентов, перенесших резекцию ЩЖ по поводу новообразований.
В статье описан клинический случай ХБП у пациентки с субтотальной тиреоидэктомией, перенесшей химио- и лучевую терапию по поводу новообразования средостения в пожилом возрасте.
Клинический случай
Больная Б., 1955 г.р., доставлена родственниками в многопрофильную больницу «Doc University Clinic» в тяжелом сопорозном состоянии.
Объективный статус. Кожа и видимые слизистые оболочки сухие, желтушного оттенка. На передней поверхности шеи – послеоперационные рубцы после субтотальной резекции ЩЖ (рис. 1А). Отмечаются симметричные плотные отеки лица, голеней и стоп, а также гиперемия и припухлость кожи в области большого пальца правой стопы (рис. 1Б и 1В). Кожа на ощупь холодная, температура тела – 35,2 °C. Рост – 160 см, масса тела – 68 кг, индекс массы тела – 26,6 кг/м². Сатурация кислорода на атмосферном воздухе – 70–72%. Зев не гиперемирован, миндалины не увеличены. Частота дыхательных движений – 15 в минуту, дыхание в нижних отделах легких не проводится, хрипов нет. Тоны сердца ослаблены, ритм правильный, частота сердечных сокращений – 64 уд/мин. Артериальное давление – 60–50/40 мм рт.ст. Живот увеличен за счет выраженного подкожно-жирового слоя, мягкий, безболезненный при пальпации. Печень пальпируется по краю правой реберной дуги, селезенка не определяется. В поясничной области – без видимых изменений, симптом поколачивания по XII ребру не исследован. Ректальная температура – 32,1 °C.
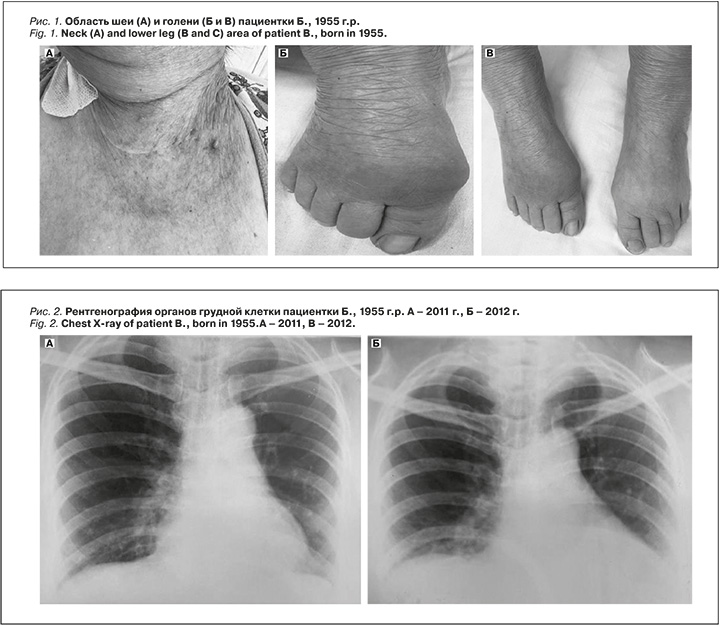
Анамнез заболевания. 21.04.2006 пациентке была выполнена субтотальная резекция ЩЖ по поводу опухолевидного образования. При гистологическом исследовании ткани ЩЖ верифицирована пролимфоцитарная лимфосаркома (40210-4, 40215-9, 141307-8). Проведено более пяти курсов химио- и лучевой терапии. В течение трех последующих лет наблюдался малопродуктивный кашель, в связи с чем пациентке ежеквартально выполнялась рентгенография органов грудной клетки (рис. 2). По данным рентгенограммы: слабо выраженные экссудативные очаги в нижней доле правого легкого, корни легких мало структурные, тень сердца расширена, аорта уплотнена. С 2007 г. появились жалобы на дисфагию и дисфонию. С 2011 г. стал беспокоить суставной синдром, по поводу которого пациентка периодически принимала нестероидные противовоспалительные средства.
В 2015 г. при плановом ультразвуковом исследовании (УЗИ) были выявлены признаки желчнокаменной болезни (ЖКБ) и жирового гепатоза. В том же году диагностирована лимфома с поражением шейных и надключичных лимфатических узлов. В связи с отечным синдромом и снижением диуреза пациентка регулярно принимала торасемид (10 мг) ...












